Гиперкальциемия (избыток кальция)
Общие сведения
Что такое гиперкальциемия? Гиперкальциемию определяют как системный избыток общего кальция в сыворотке крови, концентрация которого превышает показатель 10,4 мг/дл (> 2,60 ммоль/л) или концентрация в сыворотке крови ионизированного кальция превышает показатель 5,2 мг/дл (> 1,30 ммоль/л). Следует понимать, что гиперкальциемия не является самостоятельным заболеванием, а является лабораторным признаком/метаболическим симптомом, который характерен для различных заболеваний/патологических состояний.
Роль кальция и физиология его обмена в организме человека
- Кальций входит в состав костной ткани и зубной эмали, обеспечивая формирование минеральной плотности мышц скелета и участвует в работе мышц (обеспечивая наряду с магнием сократимость миоцитов и нормальные сокращения мышечных волокон).
- Участвует непосредственно в обмене и метаболизме других элементов, в частности фосфора, входит в состав ферментных систем, формируются внутриклеточные ионные каналы, через которые затем транспортируются тканевые метаболиты.
- Ионы кальция активно участвуют в работе свертывающей системы, а также в синтезе гормональных веществ и нейромедиаторов, регуляции сердечного ритма/проводимости.
Из организма кальций выводится через почки, кишечник и при потоотделении. На обмен кальция оказывает влияние поступление его с пищей, возможность системы пищеварения к его усвоению, а также функционирование органов выведения (почки, кишечник). Концентрация кальция в крови во многом определяется состоянием функции эндокринной системы (паращитовидных желез и щитовидной железы).
В организме человека приблизительно 1 кг кальция, который находится в форме гидроксиапатита преимущественно в костях и в незначительном количестве во внутриклеточной/внеклеточной жидкости. В норме потребление кальция составляет около 1 г кальция в сутки для мужчин в возрасте 18-60 лет и 1,2 г/сутки после 60 лет. Суточная норма кальция для лиц женского пола формируется с учетом не только возраста женщины, но и ее репродуктивного статуса и составляет для женщин 18-60 лет — 1000 мг/сутки; в период беременности/лактации — ориентировочно 1300-1400 мг/сутки; в период климакса норма кальция составляет 1200 мг/сутки. Увеличение нормы потребления кальция у лиц старше 60 лет обусловлено риском развития остеопороза на фоне нутритивного дефицита и негативных возрастных процессов.
Обычно кальциевый гомеостаз в сыворотке крови поддерживается в пределах нормы, а концентрация ионизированного кальция регулируется достаточно жестко действием паратиреоидного гормона, а также 1,25-дигидроксивитамином D на кости, почки и ЖКТ. Нормальный уровень кальция поддерживается тремя механизмами: абсорбцией (всасыванием кальция в кишечнике), резорбцией кости (процессом разрушения/деградации костной ткани), способствующего мобилизация кальция из минерализованного матрикса, а также механизмом реабсорбции (обратного всасывания) кальция в почечных канальцах. Избыток кальция в организме (патологическая гиперкальциемия) является достаточно серьезным состоянием, своего рода маркером, наиболее часто встречающимся при эндокринной, почечной и онкологической патологии.
Согласно статистическим данным в общей популяции людей частота встречаемости гиперкальциемии составляет 0,1-1,5%; а в выборках больных, находящихся в стационарах, эта доля достигает 0,5-3,5%, чему способствует комплекс взаимосвязанных факторов и причин. Согласно результатам биохимических исследований, подавляющее число случаев гиперкальциемии (около 90%) обусловлено патологией паращитовидных желез (ПЩЖ) и онкологическими процессами (злокачественными опухолями легких, почек, кишечника, молочных желез, простаты у мужчин и злокачественными заболеваниями кроветворной системы).
Наиболее часто встречаемой причиной гиперкальциемии является первичный гиперпаратиреоз (ПГПТ), проявляющийся аномально высокой активностью паращитовидных желез. В развитых странах ПГПТ является одним из главных эндокринологических заболеваний наряду с сахарным диабетом и заболеваниями щитовидной железы. При этом, первичный гиперпаратиреоз встречается у женщин в 3-4 раза чаще, чем мужчин, особенно в периоде постменопаузы (до 3% популяции). Наиболее значимым гормоном, участвующим в регуляции внеклеточного кальция является паратгормон (гормон паращитовидных желез).
Патогенез
Патогенез гиперкальциемии и клинических проявлений многогранен. В связи с чем рассмотрим кратко лишь патогенез гиперкальциемии при первичном гиперпаратиреозе. В его основе — нарушение механизма подавления секреции паратиреоидного гормона (ПТГ). Избыточное продуцирование ПТГ вызывает снижение почечного порога реабсорбции (повторного всасывания) фосфатов и в свою очередь провоцирует развитие гиперфосфатурии/гипофосфатемии. Гиперфосфатурия и избыточное продуцирование ПТГ стимулируют в почечных канальцах процесс синтеза кальцитриола 1,25-(0Н)2-03, который способствует повышению процесса всасывания кальция в кишечнике.
Наряду с этим, избыток ПТГ приводит к ускорению процессов костной резорбции и костеобразования, однако процесс образования новой костной ткани отстает от процесса ее рассасывания, что в конечном итоге и приводит к генерализованному остеопорозу/остеодистрофии и гиперкальциурии, способствующей развитию повреждений эпителия канальцев почек и постепенному образованию в них камней. В основе формирования различных органных поражений лежит гиперкальциемия, обуславливающей развитие нефрокальциноза/нефролитиаза.
В развитии поражения ЖКТ, кроме гиперкальциемии, сопровождающейся кальцификацией сосудов/атеросклерозом имеет значение усиление секреции пепсина и соляной кислоты. Избыточное количество ПТГ наряду с гиперкальциемией оказывает влияние на развитие патологических состояний СС системы: гипертрофии левого желудочка, артериальной гипертензии, миокардиальных, клапанных, коронарных кальцинатов, аритмий, повышение сократимости сердечной мышцы. При хронической гиперкальциемии может наблюдаться постепенное отложение кальцинатов в мышцах, почках, на стенках крупных артерий, миокарде, поверхностных слоях роговицы.
Классификация
В основу классификации положено несколько признаков.
По содержанию катиона Са+ различают несколько степеней тяжести гиперкальциемии:
- Легкая степень — содержание общего Ca менее 3 ммоль/л; ионизированного кальция – до 1,5 ммоль/л.
- Умеренная степень — уровень общего Ca повышен до показателя 3,5 ммоль/л; а показатель ионизированного кальция — до 1,8 ммоль/л.
- Тяжелая степень —показатель общего Ca выше 3,5 ммоль/л; ионизированного кальция — более 1,8 ммоль/л.
По течению выделяют острую гиперкальциемию (синоним гиперкальциемический криз) и хроническую.
Гиперпаратиреоидный криз развивается, когда избыток кальция, поступающего в кровоток, превышает возможность выделительной функции почек. Показатель критической концентрации кальция в целом индивидуален, однако у большинства лиц токсическое действие проявляется уже при показателях 3,4-4,1 ммоль/л.
Причины
К основным причинам развития гиперкальциемии относятся:
- Первичный гиперпаратиреоз, для которого характерна гиперсекреция паратиреоидного гормона и нарушение гомеостаза кальция. Обусловлен преимущественно гиперплазией паращитовидных желез, аденомой, почечной недостаточностью, реже развивается в рамках полингландулярного аутоиммунного синдрома.
- Злокачественные новообразования — множественная эндокринная неоплазия 1 и 2 типа, изолированный семейный гиперпаратиреоз, злокачественные болезни кроветворной системы, множественная миелома, лейкемия, рак молочной железы, простаты, кишечника, легких, ходжкинская лимфома, лимфома Беркитта, чешуйчатоклеточная карцинома, гипернефрома и др.
- Гранулематозные процессы. Представлены хроническими заболеваниями с образованием клеточных гранулем в различных тканях (прежде всего в легких) — саркоидоз, туберкулез, гистоплазмоз. Входящие в состав гранулем мононуклеарные фагоциты посредством механизма экспрессии 1-альфа гидроксилазы превращают витамин Д в активную форму (кальцитрирол/1,25OH-D3), что приводит к усилению всасывания ионов Ca+ тонким кишечником.
- Прием лекарственных препаратов (препараты кальция, витамин Д, литий, тиазидные диуретики, теофиллин) способных вызвать дисбаланс кальция путем процессов реабсорбции в канальцах нефронов почек или усиления остеодеструкции.
- Синдром пищевой гиперкальциемии. Обусловлен существенным увеличением потребления продуктов с высоким содержанием кальция или с избыточным включением в рацион питания молока или щелочей (молочно-щелочной синдром — синдром Бернетта), что приводит к развитию алкалоза, который в свою очередь усиливает процесс реабсорбции кальция в почках и приводит к умеренной/тяжелой гиперкальциемии. Синдром пищевой гиперкальциемии также может возникать при диспепсии или при ненормированном приеме кальция в виде различных пищевых добавок.
- Эндокринные заболевания — тиреотоксикоз, акромегалия, феохромоцитома, гипер/гипокортицизм, избыток пролактина/соматотропина.
- Состояние длительной, особенно полной иммобилизации, вследствие проведенных ортопедических процедур (скелетное вытяжение, гипс), спинальных травм, неврологических расстройств, что уже через 1-3 недели приводит к гиперкальциемии, вызванной ускоренной резорбцией костного вещества. Как правило, кальциевый обмен нормализуется после возобновления физических нагрузок.
- Доброкачественная семейная гипокальциурическая гиперкальциемия. Относится к наследственной аутосомно-доминантной патологии, обусловленной мутацией кальций-чувствительных рецепторов. Проявляется с самого рождения, носит клинически малозначимый, мягкий, характер.
Симптомы
Гиперкальциемия проявляется множеством симптомов, которые можно представить несколькими группами:
- проявления системного характера (дегидратация, общая мышечная слабость, кальцификация мягких/других тканей и роговой оболочки);
- расстройства функции ЖКТ (тошнота, анорексия, рвота, боли в животе, запоры);
- психоневрологическая симптоматика (снижение концентрации внимания, эмоциональная нестабильность, депрессия, небольшая сонливость, психозы, спутанность сознания);
- патология со стороны костно-мышечной системы (остеопороз, переломы, гиперпаратиреоидная остеодистрофия, проксимальная миопатия);
- нарушения сердечно-сосудистой системы (укорочение интервала QT, тахикардия, гипертензия, увеличение чувствительности к препаратам дигиталиса);
- нарушения функции почек (снижение клубочковой фильтрации, полиурия, почечнокаменная болезнь, изостенурия, нефрокальциноз).
Основные проявления гиперкальциемии представлены схематически ниже.
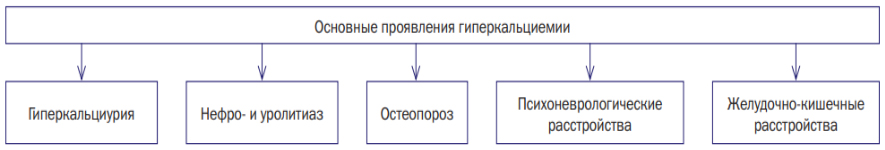
Симптомы избытка кальция в организме и интенсивность их проявления существенно варьируют и зависят от степени тяжести гиперкальциемии (от уровня концентрации катиона кальция в сыворотке крови). При легкой степени симптомы гиперкальциемии могут вообще отсутствовать на протяжении длительного периода в то время, как при резком повышении кальция в крови (гиперкальциемическом кризе) отмечается внезапное/резкое нарастание практически всех признаков гиперкальциемии в виде беспричинной слабости, тошноты, снижении мышечного тонуса, повышении АД, появления суставных/мышечных болей.
По мере увеличения интоксикации появляются боли в области эпигастрия, чувство жажды, неукротимая рвота, запоры, частое/обильное мочеиспускание, исчезает аппетит. Из-за обезвоживания пациенты жалуются на головные боли, головокружение, сухость во рту, кожный зуд. Через некоторое нарушается водно-электролитный дисбаланс, полиурия сменяется олигурией/анурией.
Нервно-психические расстройства представлены сонливостью, депрессией, психастенией, появляется заторможенность или повышенная возбудимость. Усиливаются абдоминальные боли, которые носят спастический характер. Реже развиваются ДВС-синдром и внутрисосудистые тромбозы.
Анализы и диагностика
Назначаются лабораторные исследования: уровни Са2+, Mg2+, РО43 в плазме крови, концентрация Са2+ в суточной моче, содержание паратгормона в плазме, содержание цАМФ (циклического аденозинмонофосфата) в моче. При необходимости — анализ крови на гормоны (ТТГ, кортизол, свободный Т4), определение уровня 25(ОН) витамина D.
Инструментальные исследования:
- При подозрении гиперплазии/аденомы околощитовидных желез назначаются (компьютерная томография, УЗИ, сцинтиграфия).
- При наличии симптомов воспалительного процесса/злокачественного новообразования в различных органах назначается КТ легких, рентгенография, маммография, УЗИ органов брюшной полости, УЗИ почек.
- Для определения минеральной плотности кости назначается денситометрия.
Лечение
Лечение должно быть направлено прежде всего на ликвидацию причины гиперкальциемии, то есть, лечение патологического процесса/болезни, обуславливающих гиперкальциемию. Пациентов с гиперкальциемией независимо от тяжести следует госпитализировать в стационар, а в случаях гиперкальциемичесого кризиса/неврологической симптоматики в отделение интенсивной терапии и реанимации. При этом, необходимо отменить лекарственные препараты, способные повышать уровень кальция (например, тиазидные диуретики, витамин D, A, а если гиперкальциемия у женщин — необходима отмена эстрогенов/антиэстрогенов). Также требуется отмена/снижение дозы сердечных гликозидов, поскольку гиперкальциемия усиливает токсичность таких препаратов. Лежачим пациентам, у которых выявлен избыток кальция назначаются физические нагрузки по возможности.
Лечение должно быть направлено на патогенетические механизмы, которые способствуют и поддерживают гиперкальциемию, а именно: недостаточное выделение кальция почками, избыточное всасывание кальция в ЖКТ, и чрезмерное его высвобождение из костной ткани.
Лечение гиперкальциемии проводится по следующим направления:
- Стимуляция/усиление выведения избытка кальция из организма путем форсирования диуреза. С этой целью назначается внутривенно 0,9% раствор NaCl в объеме до 3 л/сутки в сочетании с петлевыми диуретиками (Фуросемид, Лазикс). Это позволяет нормализовать перфузию почек, а также увеличить фильтрацию ионов Ca+ почечными клубочками.
- Снижение всасывания кальция в кишечнике. Для этой цели хорошо подходят фосфатные соли натрия/калия. Для абсорбции Ca в ЖКТ могут также использоваться глюкокортикостероиды (Дексаметазон, Гидрокортизон, Преднизолон) и противомалярийные синтетические препараты (Хлорохин, Гидроксихлорохин).
- Подавление процесса резорбции костной ткани. С этой целью назначаются бисфосфонаты, ингибирующие активность остеокластов — Деносумаб, Цинакальцет, Резорба, Золедронат, Клодронат, Ибандронат и др. Аналогичным, но более быстрым действием обладает гормон Кальцитонин и антибиотик Митрамицин. Также могут назначаться препараты из группы дифосфонатов (Памидронат), который связывается с гидроксиапатитом костей, подавляя тем самым активность остеокластов и посредством этого снижает уровень Са2+ в плазме.
- Подавление выработки ПТГ. С этой целью назначается кальцимиметики, повышающие чувствительность рецепторов клеток ОЩЖ, уменьшая тем самым выработку ПТГ (Цинакальцет).
- В случаях с умеренным повышением уровня кальция рекомендовано консервативное лечение с ограничением потребления кальция и назначением интенсивной регидратации, а при необходимости — форсирование диуреза путем добавления петлевых диуретиков.
- При развитии тяжелых состояний, угрожающих жизни (гиперкальциемический криз, кальцифилаксия) или недостаточной эффективности проводимого консервативного лечения пациенту с целью экстренного снижения Ca в сыворотке проводится интенсивная терапия — гемодиализ с низкокальциевым диализирующим раствором.
- Следует отметить, что эффективность методов лечения и препаратов существенно варьирует в зависимости от разновидности патогенеза гиперкальциемии и индивидуальной чувствительности пациента к препаратам.
Доктора
Лекарства
- Изотонический раствор (0,9%) раствор NaCl.
- Петлевые диуретики (Фуросемид, Лазикс).
- Кальцимиметики (Цинакальцет).
- Дифосфонаты (Памидронат).
- Глюкокортикостероиды (Дексаметазон, Гидрокортизон, Преднизолон).
- Противомалярийные синтетические препараты (Хлорохин, Гидроксихлорохин).
- Бисфосфонаты (Деносумаб, Цинакальцет, Резорба, Золедронат, Клодронат, Ибандронат).
Процедуры и операции
При первичном гиперпаратиреозе при уровне Ca выше 2,75 ммоль/л проводится одномоментная радикальная паратиреоидэктомия.
Диета
Специально разработанной диеты нет, однако в случаях, когда переизбыток кальция обусловлен усиленным всасыванием Ca+ в кишечнике (D-гипервитаминоз, синдром Бернетта) рекомендуется рацион питания с уменьшением содержания кальция в пище (ориентировочно на уровне 800 мг/сутки). С этой целью рекомендуется ограничить употребление таких продуктов как кунжут, твердые сыры, миндаль, сардины в масле, чеснок, петрушка, соя, фундук, а также сокращается употребление молока и молочных продуктов.
Профилактика
Профилактика гиперкальциемии заключается в постоянном контроле уровней кальция, своевременной диагностике/адекватном лечении заболеваний, способствующих ее развитию, соблюдении диетических рекомендаций (при синдроме Бернетта).
Последствия и осложнения
Хроническая гиперкальциемия провоцирует развитие нефролитиаза/нефрокальциноза с развитием на этом фоне воспалительно-инфекционных заболеваний (пиелонефрит, мочекаменная болезнь).
Прогноз
Прогноз во многом определяется течением заболевания, вызывающего гиперкальциемию. В ряде случаев, например, при легкой степени гиперкальциемии или синдроме Бернетта при адекватном и своевременном лечении прогноз благоприятный. В то время как при хроническом течении частота летальных исходов составляет в среднем 20-25%, а при гиперкальциемическом кризе достигает 60%.
Список источников
- Леонард Р. Сандерс. Гиперпаратиреоз// Секреты эндокринологии/ под ред. М.Т Макдермотта. - М.-СПб: Издательство БИНОМ - Невский диалект, 2001. - С. 129-140.
- Дедов И.И., Мельниченко Г.А., Пронин B.C. и др. Клиника и диагностика эндокринных нарушений. — М., 2005. — С. 99–111.
- Волков М.М., Каюков И.Г., Смирнов А.В. фосфорно-кальциевый обмен и его регуляция. Нефрология. 2010; 14(1):91-103.
- Черенько С.М. Первичный гиперпаратиреоз: основы патогенеза, диагностики и хирургического лечения. — К.: Экспресс-полиграф, 2011. — 148 с.
- Мирная С. С., Пигарова Е. А., Беляева А. В. и др. Роль кальцийчувствительного рецептора в поддержании системы кальциевого гомеостаза // Остеопороз и остеопатии. 2010. № 3. С. 32–36.





 Фуросемид
Фуросемид Дексаметазон
Дексаметазон Преднизолон
Преднизолон Гидрокортизон
Гидрокортизон
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...