Тепловой удар
Общие сведения
Температура тела является важнейшей физиологической константой организма, колебания которой в норме у здорового человека не должны выходить в течение суток за определенный диапазон (0,5–1°С).
Способность человеческого организма к сохранению стабильной температуры тела (гомойотермность) позволяет обеспечить постоянство внутренней среды, скорость обмена веществ и поддержание его жизнедеятельности. Температура тела определяется большим количеством факторов, из которых наиболее значимыми являются: температура окружающей среды, уровень физической активности, особенности питания, эмоциональный статус, возраст, менструальный цикл, вегетативный гомеостаз, развитие подкожно-жировой клетчатки, характеристики одежды.
При нарушениях теплового баланса происходит развитие гипо/гипертермических состояний. К состояниям гипертермии относятся собственно гипертермия — перегревание организма (hyperthermia), тепловой удар, лихорадка и гипертермические реакции — злокачественная гипертермия (лекарственно-индуцированная гипертермия во время/после общей анестезии), эндокринные гипертермии (симпатоадреналовый криз, тиреотоксикоз, феохромоцитома), серотониновый синдром, злокачественный нейролептический синдром. Основной кардинальный признак гипотермии — превышение выше нормы температуры тела.
Гипертермические состояния могут развиваться под воздействием различных факторов:
- высокой температуры воздуха при ее длительном воздействии на организм;
- чрезмерной физической нагрузке в жаркую/влажную погоду без адекватного восполнения потерянной жидкости;
- воздействии на голову/тело прямых солнечных лучей;
- у детей в связи с несовершенством механизма теплорегуляции;
- у пожилых людей, лиц с сердечной недостаточностью, принимающих β-блокаторы, транквилизаторы, антихолинергические средства или диуретики;
- при обезвоживании организма на фоне уменьшения потоотделения из-за сужения кровеносных сосудов, что ухудшает теплоотдачу;
- на фоне алкогольного абстинентного синдрома;
- при повреждениях гипоталамуса (центрогенная гипертермия), вследствие цереброваскулярных инцидентов;
- при отравлениях препаратами с симпатомиметическим/серотониновым действием;
- на фоне гормональных нарушений (гипертиреоз, феохромоцитома, гиперпаратиреоз, гипотиреоз, гипогликемия).
Развитии некоторых гипертермических состояний происходит на фоне сохранения механизмов терморегуляции (например, лихорадки до определенного уровня), которая развивается как защитная реакция на действие инфекционного фактора вследствие воздействия пирогенов экзогенного/эндогенного генеза на центр гипоталамуса). При этом, патологический вариант лихорадки с неадекватным быстрым повышением температуры тела выше 41°С рассматривается как гипертермический синдром, сопровождающийся расстройствами микроциркуляции, метаболизма и развитием дисфункции различных органов и систем.
Развитие других гипертермических состояний обусловлено сбоем процесса терморегуляции, развивающегося при воздействии на организм высокой температуры окружающей среды, а также при нарушении в организме процессов теплоотдачи.
Необходимо четко идентифицировать понятия «синдром гипертермии» и лихорадка. Несмотря на то, что оба понятия сопровождаются повышение температуры тела, однако гипертермия – это результат расстройства процесса регуляции температуры, а лихорадка — результат нормальной системы терморегуляции.
Одним из крайне опасных вариантов экзогенной гипертермии является тепловой удар, представляющий собой патологическое состояние, развивающийся при общем перегревании организма, обусловленного воздействием внешних тепловых факторов. В основе теплового удара лежит срыв механизмов теплорегуляции. Код гипертермии по МКБ-10: T67.0. Развивающееся перегревание организма при тепловом ударе характеризуется повышением температуры «ядра» тела до 40°С и выше, что сопровождается выраженными расстройствами дыхания/кровообращения с нарушением сознания (судороги, бред, кома).
Перегревание организма в зависимости от продолжительности действия теплового фактора и индивидуальных возможностей организма к адаптации условно делят на тепловой стресс, тепловое истощение и тепловой удар, которые по существу являются стадиями единого патологического процесса, характеризующегося нарушением терморегуляции и глубокими расстройствами гомеостаза, приводящими к полиорганной недостаточности, различной степени тяжести, а в некоторых случаях и к фатальным последствиям. Под воздействием гипертермического фактора запускается триада адаптивных экстренных реакций:
- поведенческая адаптация («уход» от фактора теплового воздействия);
- снижение активности процессов теплопродукции/интенсификация процессов теплоотдачи;
- стресс-реакция.
Такого рода реакции в большинстве случаев препятствуют перегреванию организма, но в ряде случаев указанные механизмы оказываются недостаточными, что сопровождается расстройством механизмов регуляции теплообмена с развитием гипертермии.
Перегревание тела развивается постепенно, вначале развивается поверхностная гипертермия с усиленным потоотделением и потерей солей, которая является непродолжительно компенсируемым состоянием и далее, при отсутствии помощи, на фоне расстройства функции центра терморегуляции в гипоталамусе развивается глубокая гипертермия (состояние декомпенсации) с выраженными нарушениями водно – электролитного баланса, сгущением/увеличением вязкости крови, с нарастанием мочевины и остаточного азота, что приводит к затруднению процесса кровообращения и развитию кислородного голодания.
Может возникать как при высокой температуре окружающей среды на фоне ограничения потребления жидкости, так и при длительном физическом напряжении на фоне резкого снижения теплоотдачи (потоотделения) и характеризуется быстро прогрессирующим истощением адаптивных механизмов терморегуляции. Чаще развивается у лиц с ограниченными адаптационными возможностями (у детей/подростков; беременных; у взрослых с хроническими сердечно- сосудистыми заболеваниями; у стариков, а также у лиц, имеющих генетическую предрасположенность к перегреванию — при врождённом отсутствии потовых желез, при муковисцидозе).
Тепловой и солнечный удар: чем тепловой удар отличается от солнечного?
Солнечный удар является частным случаем (разновидностью теплового удара), обусловленный воздействием на организм прямых солнечных лучей, в то время как тепловой удар является более широким понятием, при котором перегревание организма может случиться в условиях повышенной температуры в жарком цехе, бане/сауне, транспорте и др. Наиболее патогенным действием солнечных лучей обладает инфракрасная часть солнечной радиации (радиационное тепло), которое в отличие от кондиционного/конвекционного тепла прогревает одновременно все (поверхностные/глубокие) ткани организма. Особенно интенсивно инфракрасная радиация прогревает ткани головного мозга, в гипоталамусе которого расположены нейроны центра терморегуляции.
Соответственно солнечный удар развивается очень быстро и сопровождается высоким риском развития тяжелого состояния со смертельным исходом.
Тепловой удар у взрослых и детей относится к тяжелым состояниям, сопровождающихся глубокими расстройствами гомеостаза, которые приводят к различной степени тяжести полиорганной недостаточности, а в ряде случаев — к летальным исходам (показатель смертности при тяжелой форме достигает 20-30%). Смерть при тепловом ударе в большинстве случаев происходит в результате развития сердечной недостаточности, острой прогрессирующей интоксикации или остановки дыхания. Это опасное для жизни человека состояние требует оказания немедленной квалифицированной медицинской помощи.
Патогенез
К ведущим звеньям патогенеза теплового удара относятся:
- расстройства водно–электролитного баланса вследствие нарушения потоотделения;
- нарушение функции гипоталамического центра терморегуляции.
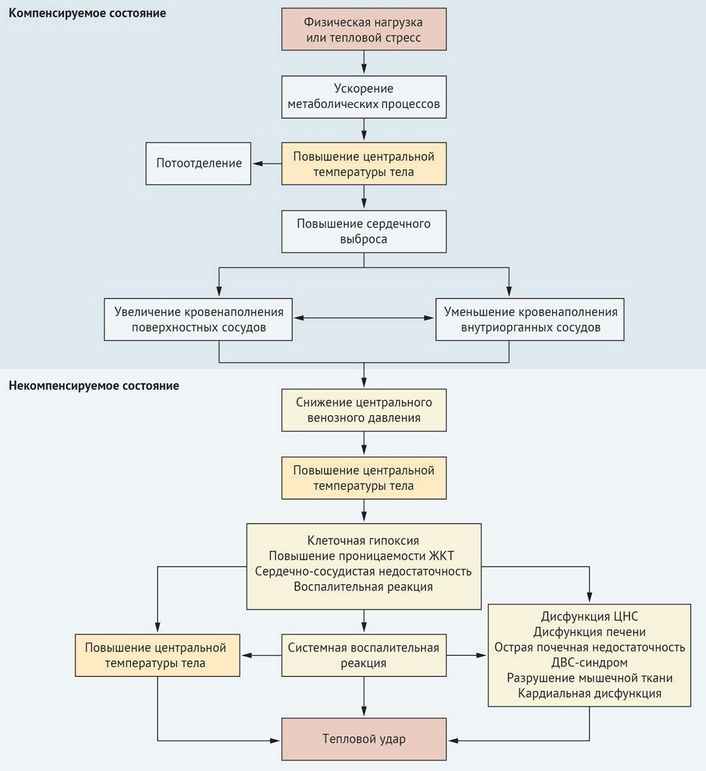
Последовательность развития теплового удара включает переход организма из состояния компенсации к декомпенсированному состоянию. Острофазовый ответ организма на тепловой стресс выражается развитием воспалительной реакции цитокинов, интерлейкинов и белков. Развивающийся тепловой стресс, вызванный пассивным воздействием тепла, вызывает увеличение сердечного выброса и, соответственно, перераспределение кровотока.
При достижении значительного снижения центрального венозного давления начинает быстро повышаться температура ядра тела и этот процесс становится некомпенсируемым. Расстройство терморегуляции усугубляют патофизиологические процессы, что способствует развитию системного синдрома воспалительного ответа. Прямое цитотоксическое действие тепла совместно с воспалительными и коагуляционными реакциями вызывает повреждение эндотелия сосудистого русла, что способствует развитию микротромбозов.
На этом фоне, а также из-за гипертермии, взывающей агрегацию тромбоцитов, их количество уменьшается. Также в результате теплового удара из-за высокой чувствительности мегакариоцитов к действию высоких температур происходит подавление процесса высвобождение тромбоцитов из костного мозга. Сокращение мозгового кровотока, гипоксия/отек головного мозга и вводно-электролитные нарушения приводят к развитию судорожного синдрома, который нередко возникает у лиц с ограниченными адаптационными возможностями (старики, дети). В результате сочетанного воздействия высокой температуры на организм и нарушения кровообращения развивается и быстро прогрессирует полиорганная недостаточность, проявляющаяся в форме теплового удара.
Патогенез солнечного удара — это комбинация собственно солнечного удара и механизмов гипертермии. Ведущим звеном является повреждение ЦНС, которое развивается в результате быстро прогрессирующей артериальной гиперемии мозга вследствие перегревания под воздействием инфракрасного спектра солнечной радиации. В связи с этим в тканях мозга образуется большое количество биологически активных веществ: ацетилхолина, аденозина, кининов и др. Длительное/сильное воздействие тепла и биологически активных веществ, расширяющих артериолы мозга, способствует снижению нейро/миогенного тонуса сосудистых стенок с развитием артериальной гиперемии по нейро/мио-паралитическому типу.
В свою очередь артериальная гиперемия приводит к резкому увеличению кровенаполнения мозга, активации процесса лимфообразования и переполнению лимфатических сосудов, что приводит к сдавливанию головного мозга и венозной, быстро прогрессирующей гиперемии мозга. Венозная гиперемия в свою очередь вызывает гипоксию мозга и его оттек с появлением мелкоочаговых кровоизлияний в ткани мозга. Как следствие, у пострадавшего формируется очаговая симптоматика — нейрогенные нарушения движения, чувствительности, вегетативных функций, развиваются нарушения метаболизма, пластических процессов и энергетического обеспечения нейронов мозга. На этом фоне нарастают расстройства механизмов терморегуляции, кровообращения, дыхания, с развитием полиорганной недостаточности.
Схема патогенеза теплового удара представлена ниже.
Классификация
В основу классификации теплового удара положены несколько факторов, в соответствии с которыми выделяют следующие.
По этиологическому признаку: тепловой и солнечный удар.
По специфики возникновения:
- «Классический» тепловой удар, который с физическим напряжением не связан, а развивается под воздействием высокой температуры окружающей среды. Характерен для детей/подростков и лиц преклонного возраста, имеющих хронические заболевания.
- Тепловой удар, обусловленный чрезмерным физическим напряжением на фоне высокой температуры окружающей среды. Возникает преимущественно у молодых людей при интенсивной физической нагрузке в условиях повышенной температуры.
По наличию осложнений: неосложненный и осложненный (выраженное обезвоживание, судороги, гипотония, сопор, кома).
Ниже приведена характеристика «классического» теплового удара и теплового удара на фоне физической нагрузки.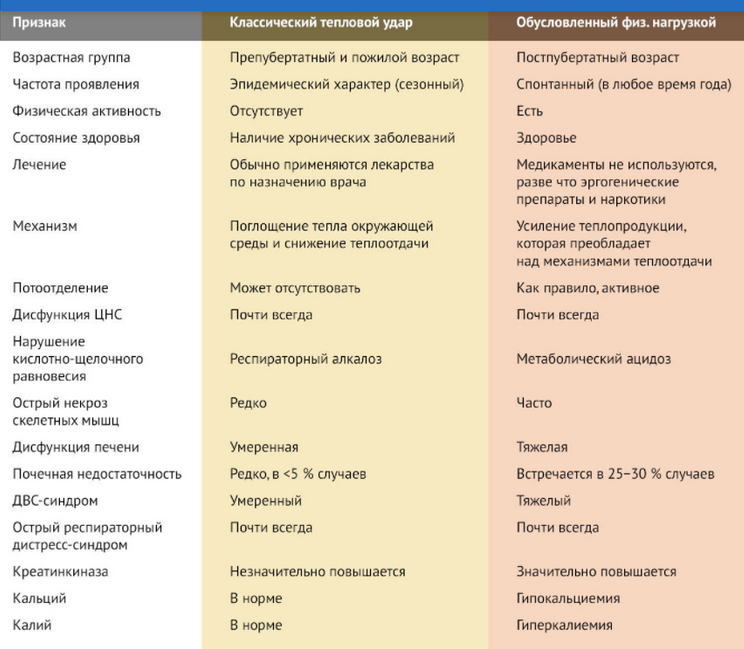
Причины
К основным причинам теплового удара относятся:
- Воздействие на организм человека высокой температуры окружающей среды на фоне высокой влажности.
- Ношение одежды, не соответствующей температурным показателям (теплой/синтетической), затрудняющей процесс теплоотдачи.
- Нахождение под прямыми солнечными лучами, особенно в период высокой многоспектральной солнечной инсоляции.
- Злоупотребление алкоголем (отравление алкоголем, алкогольный абстинентный синдром), сопровождающееся нарушением процессов терморегуляции.
- Повышенная физическая активность, особенно под открытым солнцем.
- Прием некоторых лекарственных препаратов (антипсихотики, нейролептики, антигистаминные препараты, бета-блокаторы, трициклические антидепрессанты, диуретики и др.).
К факторам, способствующим перегреванию организма, можно отнести состояние повышенного психоэмоционального напряжения и большую массу тела, гормональные нарушения (патология щитовидной железы, сахарный диабет), беременность, психические заболевания, недостаточный питьевой режим.
Симптомы
Симптомы теплового удара у взрослых характеризуются быстрым нарастанием и острым началом. Выделяют три формы тяжести течения теплового удара:
- Легкая форма. Характеризуется головной болью, адинамией, тошнотой. Отмечается учащенное дыхание, тахикардия. Кожные покровы без изменений. Температура преимущественно нормальная, реже — субфебрильная. При быстром купировании воздействующего на организм фактора и создании пострадавшему комфортных условий, признаки гипертермии регрессируют.
- Средняя тяжесть. Характеризуется выраженной головная болью, сопровождаемой тошнотой и рвотой. Отмечается резкая адинамия, оглушенность, некоординированные движения, возможны кратковременные обмороки. Тахикардия, учащенное дыхание, гипертермия кожи, усиленное потоотделение. Повышение температуры тела до 39—40°С. При своевременно проведенных лечебных мероприятиях функции организма у взрослых нормализуются.
- Тяжелая форма. Симптомы теплового удара крайне выражены: острое начало, признаки перегревания организма быстро нарастают, сознание часто спутано (сопор/кома). Отмечается крайнее изнурение организма пострадавшего, присутствуют тонические/клонические судороги, психомоторное возбуждение (галлюцинации, бред). Дыхание поверхностное, частое зачастую аритмичное. Тоны сердца глухие. Пульс нитевидный с частотой 120—140 ударов/минуту. Кожа сухая, на ощупь горячая. Температура тела повышается до 41—42°С или выше. Развивается анурия. В крови — нарастает мочевина, остаточный азот, резко снижается количество хлоридов. На ЭКГ отмечаются признаки выраженного диффузного поражения миокарда.
Анализы и диагностика
Тепловой удар требует от врача скорой помощи быстрых неотложных действий, поэтому в практике инструментальные/лабораторные исследования не выполняются. Диагноз ставится на догоспитальном этапе на основании оценки клинической картины, измерения температуры, физикальных данных (тахикардия, снижение АД, учащение дыхания) и, как правило, затруднений не представляет. Анализы назначаются при среднетяжелом/тяжелом состоянии пострадавшего после оказания первой помощи и госпитализации пациента в стационар. Назначается клинический/биохимический анализ крови и мочи, коагулограмма.
Лечение
Что делать при тепловом ударе: первая помощь и лечение? Первая помощь при тепловом ударе (доврачебная) включает следующие мероприятия:
- Прежде всего следует предотвратить воздействие теплового фактора, для чего необходимо пострадавшего перенести как можно быстрее в прохладное хорошо вентилируемое место с нормальным уровнем влажности, снять лишнюю одежду, уложить его на спину и приподнять ноги и голову.
- Начать охлаждение тела пострадавшего физическими методами: дать обильное питье охлажденной жидкости (предпочтительней негазированной минеральной воды) или питьевой воды с добавлением на кончике чайной ложки сахара/соли; сделать влажное обертывание тела мокрой отжатой простыней, смочить лицо холодной водой; при возможности — провести обтирание тела раствором уксуса с водой или обдувание вентилятором раздетого пациента; положить «охлаждающие» пакеты (пластиковые бутылки с охлажденной водой/холодные компрессы на шею, подмышечные, паховые области и кисти рук).
- При нарушениях со стороны сердечно-сосудистой системы можно дать корвалол/валидол и вызвать скорую помощь.
- При обмороке — вдыхание нашатырного спирта. При позывах на рвоту, уложить пострадавшего на бок, после рвоты — освободить от рвотных масс дыхательные пути.
- При остановке дыхания: делать массаж сердца и искусственное дыхание до восстановления сердечной деятельности и дыхательных движений.
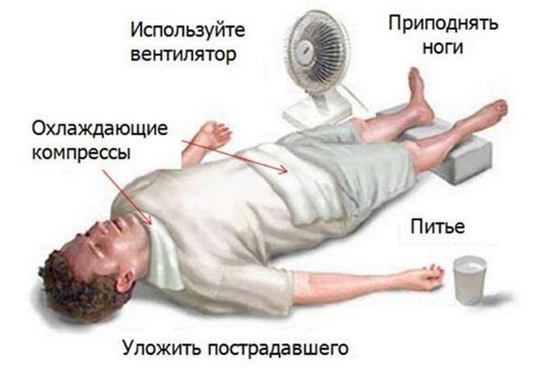 Необходимо понимать, что своевременное оказание первой помощи во многом определяет исход теплового удара, поскольку эффективное быстрое охлаждение лежит в основе лечения и его откладывать можно лишь для проведения мероприятий сердечно-легочной реанимации. Для безопасного прекращения процесса охлаждения целевой показатель температуры составляет 38,5–38,0°C, что позволяет минимизировать риск развития последствий.
Необходимо понимать, что своевременное оказание первой помощи во многом определяет исход теплового удара, поскольку эффективное быстрое охлаждение лежит в основе лечения и его откладывать можно лишь для проведения мероприятий сердечно-легочной реанимации. Для безопасного прекращения процесса охлаждения целевой показатель температуры составляет 38,5–38,0°C, что позволяет минимизировать риск развития последствий.
Следует учитывать, что в отличие от лихорадки, лечение теплового удара путем приема фармакологических жаропонижающих препаратов (Аспирин, Ацетаминофен и др.) неэффективно, поскольку повышение температуры тела происходит различными патофизиологическими путями. Кроме того, прием жаропонижающих лекарственных средств пациентами с тепловым ударом сопровождается высоким дополнительным риском коагулопатии и развития дисфункции печени.
Как лечить тепловой удар?
Для лечения теплового удара у взрослых и детей разработаны специальные стандарты. При классическом тепловом ударе пострадавшего необходимо немедленно транспортировать в ближайший пункт оказания неотложной помощи. В случаях теплового удара, вызванного физической нагрузкой, пациента можно транспортировать лишь при условии снижения температуры до уровня < 39,0°C.
В пункте оказания неотложной помощи лечение теплового удара включает введение охлаждающей жидкости — охлажденного раствора Рингера-Локка (внутривенно) или проведение ректального лаважа с охлажденным изотоническим раствором натрия хлорида (клизмы). Для минимизации риска гиперкоррекции процедуры искусственного охлаждения должны быть прекращены при достижении показателя температуры тела 38-38,5°С.
На фоне охлаждения пострадавшего показано введение внутривенно раствора глюкозы, реополиглюкина и плазмы. При появлении судорог — вводятся бензодиазепины (Диазепам, Нордиазепам и др.) или Фенитоин до прекращения судорог. В тяжелых случаях, а также при отсутствии эффекта от проводимых мероприятий проводится госпитализация пациента в стационар (ОРИТ).
Патогенетическая терапия предусматривает введение препарата Дантролен, способствующего замедлению процесса высвобождение кальция и препаратов, восполняющих дефицит ионов кальция в организме (Кальция глюконат, Кальция хлорид, Сернокислая магнезия).
Для купирования гиперкалиемии вводится 40% раствор глюкозы вместе с инсулином. С целью предотвращения почечной недостаточности, вызванной миоглобинурией, вводится Маннитол, а при ее развитии — проводится гемодиализ. При необходимости проведения коррекции метаболического ацидоза у больных с гипертермией назначается Бикарбоната натрия или Трис-буфер (ТНАМ). При нарастании коагулопатии на фоне гипертермического синдрома проводится переливание свежезамороженной плазмы и введение факторов свертывания.
При появлении симптомов сердечной слабости (коллапса) показано внутривенное введение Строфантина и Гидрокортизона (Преднизолона) в больших дозах, поскольку кортикостероидные гормоны способны купировать гипертермическую реакцию и снижать температуру тела у больных. При расширении сосудов периферического кровотока, вызванного резким усилением метаболизма вводятся большие объемы жидкостей (до 3-4 л). Также для устранения расстройства функции периферических сосудов назначаются вазопрессоры (Норадреналин) или в сочетании с гидрокортизоном. Также проводятся другие лечебные мероприятия, направленные на борьбу с ацидозом (введение Бикарбоната натрия), электролитных нарушений, нормализацию обмена веществ.
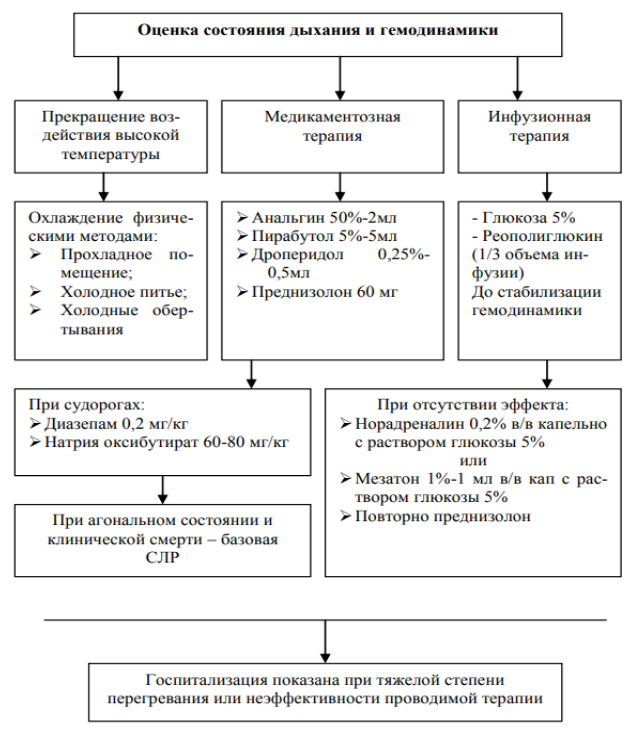 Стандарт медицинской помощи в этом периоде предусматривает симптоматическое поддержание функций важнейших систем/органов и с учетом риска развития системного воспалительного ответа. Ниже приведен стандарт оказания медицинской помощи при тепловом уларе.
Стандарт медицинской помощи в этом периоде предусматривает симптоматическое поддержание функций важнейших систем/органов и с учетом риска развития системного воспалительного ответа. Ниже приведен стандарт оказания медицинской помощи при тепловом уларе.
Доктора
Лекарства
- Раствор для охлаждения организма (раствор Рингера-Локка).
- Противосудорожные препараты (Диазепам, Нордиазепам, Фенитоин).
- Солевые растворы (Натрия хлорид, Калия хлорид).
- Сердечные гликозиды (Строфантин).
- Антикоагулянты (Гепарин).
- Антипиретики (Парацетамол, Ибупрофен).
- Кортикостероиды (Гидрокортизон, Преднизолон).
- Противосудорожные препараты (Диазепам).
Процедуры и операции
Отсутствуют.
У детей
Тепловой удар у ребенка достаточно частое явление. У новорожденных детей на 3-5 сутки может возникать транзиторная гипертермия, проявляющаяся внезапным повышением температуры до 38-39°С , которая исчезает самостоятельно. Транзиторная гипотермия обусловлена незрелостью процессов терморегуляции и развивается как процесс адаптации при переходе к постнатальной жизни ребенка. Может быть спровоцирована обезвоживанием ребенка, недоношенностью, родовыми травмами, перегреванием ребенка и др.
Особенно часто у детей развивается гипертермический синдром на фоне различных инфекционных заболеваний (пневмония, грипп, сепсис), инфекционно/токсико-аллергических состояниях, обезвоживания, респираторного дистресс-синдрома, вследствие родовых травм.
Гипертермический синдром у детей сопровождается быстро нарастающей слабостью, бледностью кожных покровов, адинамией, ознобом, отказом от приема пищи и питья. При отсутствии своевременной помощи появляется речевое/двигательное возбуждение, судороги, галлюцинации, частое поверхностное дыхание, падение АД, тахикардия, спазм периферических сосудов. Часто отмечается потеря сознания и асфиксия, ведущая к летальному исходу.
При проведении диагностики у детей с лихорадкой необходимо отличать «белую» и «красную» гипертермию, что обусловлено различием прогноза и подхода к лечению.
«Красная» гипертермия. Характеризуется соответствием процесса теплоотдачи процессу теплопродукции и является прогностически более благоприятной. При этой форме кожные покровы влажные, горячие, умеренно гиперемированы, конечности теплые; учащение дыхания/пульса соответствует повышению температуры, поведение ребенка не изменено.
«Белая» гипертермия. Характеризуется несоответствием продукции тепла и его отдачи. Проявляется бледностью (мраморностью) кожных покровов с цианотичным оттенком губ, ногтевых лож, положительным симптомом «белого пятна». Кожа конечностей холодная, характерна одышка, чрезмерная тахикардия, нарушается поведение ребенка (вялость, безучастность), возможен, бред и судороги. Белая гипертермия прогностически является неблагоприятной формой, а эффект от жаропонижающих средств при этой форме гипертермии недостаточный.
Неотложная помощь при гипертермическом синдроме у детей проводится в зависимости от формы гипертермии.
При «красной» гипертермии необходимо:
- Максимально обнажить (раскрыть) ребенка, обеспечив достаточный доступ свежего воздуха.
- Провести физические методы охлаждения: холод на область крупных сосудов, мокрая холодная повязка на лоб, обдувание вентилятором, водно-уксусные обтирания.
- Обильное питье, превышающее возрастную норму жидкости на 0,5-1 л/сутки.
- Назначение внутрь/ректально Ибупрофена, Парацетамола.
При «белой» гипертермии категорически противопоказаны холодные обертывания, поскольку это усугубит нарушение микроциркуляции. Ребенку для увеличения теплоотдачи/улучшения периферического кровообращения и сосудистой микроциркуляции необходимо одновременно с приемом жаропонижающих средств назначать сосудорасширяющие препараты: Папаверин/Но-шпа вместе с раствором Анальгина, Эуфилин, Пипольфен, раствор никотиновой кислоты. При отсутствии эффекта — назначение стероидов: Гидрокортизон, Преднизолон. При выраженном возбуждении, беспокойстве, судорогах назначается Седуксен/Натрий Оксибутират.
Все дети с гипертермическим синдромом и некупирующейся «белой» гипертермией должны быть госпитализированы сразу после оказания неотложной помощи. Особенно важна своевременная неотложная помощь при гипертермии для детей из «группы риска» по развитию осложнений, к которым относятся дети до 6 месяцев; патологией ЦНС; фебрильными судорогами в анамнезе, заболеваниями легких/сердца.
Диета
Специальной диеты нет, однако для снижения риска теплового удава в летний период времени рекомендуется коррекция рациона питания: увеличение доли овощей и фруктов, кисломолочных продуктов с уменьшением доли жирной мясной пищи, солений, копченных продуктов. Из белковых продуктов предпочтение следует отдавать речной/морской рыбе, различным морепродуктам, куриным/перепелиным яйцам, нежирному творогу.
Употребление достаточного количества жидкости (зеленый/травяной чай, фруктовые соки, минеральная вода без газа, квас), ограничение приема алкогольсодержащих напитков, крепкого кофе.
Профилактика
Профилактика гипертермических состояний заключается в предотвращение возможности воздействия теплового фактора на организм и/или уменьшение длительности/степени его воздействия и сводится к соблюдению ряда правил:
- Избегать длительного нахождения в условиях высокой температуры и нахождения под прямыми солнечными лучами, что достигается кондиционированием помещений, распылением влаги, принятием прохладного душа, нахождением под тентами, навесами, ношением легкого головного убора.
- Носить легкую летнюю одежду из хорошо вентилируемых натуральных тканей (льна, хлопка, шелка) свободного покроя.
- Нахождение на открытом воздухе в летний период в прохладное утреннее/вечернее время.
- Соблюдение рационального водно-солевого режима (дробное употребление охлажденной жидкости не менее 2 л/сутки жидкости, желательно минеральной воды без газа, содержащей соли магния, натрия, калия; натуральный хлебный квас; компот, фруктовые соки).
- Коррекция рациона питания в жаркий период в сторону увеличения употребления растительной пищи (овощи/фрукты) и снижения потребления жиров, соленых и копченых продуктов.
- Не проводить интенсивные тренировки в жаркое время суток/под прямыми солнечными лучами.
- Исключить в жаркий период употребление алкогольсодержащих напитков и психотропных средств, оказывающих влияние на процессы терморегуляции.
- Не оставлять детей в жаркое время без присмотра взрослых и в закрытом автомобиле.
Последствия и осложнения
В случае тяжелого течения и неадекватного лечения возможно развитие необратимой неврологической симптоматики с риском формирования очага эпилептической активности. При длительной гипертермии присутствует риск развития миокардита, хронической почечной недостаточности, нарушения функции надпочечников.
Прогноз
Прогноз при легких/среднетяжелых формах теплового удара в большинстве случаев благоприятный. Как правило, после оказания неотложной помощи состояние пострадавшего быстро приходит в норму, а патологическая симптоматика исчезает. Наибольшую опасность представляют тяжелые формы гипертермии, особенно у детей. При несвоевременном начале лечения тяжелых форм высокий риск летального исхода.
Список источников
- Литвицкий П. Ф. Патофизиология. М. ГЭОТАР-Медиа. 2006. Т. 1. С. 201-244.
- Руководство по скорой медицинской помощи // Под ред. С.Ф. Багненко, А.Л. Верткина, А.Г. Мирошниченко, М.Ш. Шубутия – М.: ГЭОТАРМедиа, 2007. – 816 с.
- Литвицкий П. Ф. Нарушения теплового баланса организма: гипертермия, гипертермические реакции, тепловой удар, солнечный удар //Вопросы современной педиатрии. - 2010. - Т. 9. - №. 1.
- Пиковский В. Ю., Козлов А. В. Общее перегревание (тепловой удар) /Медицинский вестник. - 2007. - №. 3.
- Чернышева О.Е., Юлиш Е.И., Кривущев Б.И., Сорока Ю. А. Гипертермический синдром у детей: механизмы развития, особенности течения, методы терапии //Журнал «Здоровье ребенка». 2012. - с. 61-64.






 Диазепам
Диазепам Фенитоин
Фенитоин Натрия хлорид
Натрия хлорид Калия хлорид
Калия хлорид Гепарин
Гепарин Гидрокортизон
Гидрокортизон Преднизолон
Преднизолон














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...