Альвеолит
Общие сведения
Альвеолит легких относится к диффузным паренхиматозным заболеваниям легких. Это небактериальное воспаление интерстициальной ткани. Большая группа паренхиматозных заболеваний (альвеолиты) объединена сходной рентгенологической картиной, в клинике их преобладает прогрессирующая одышка (в данном случае затруднен вдох) и имеются функциональные нарушения (преимущественно по рестриктивному типу).
В основе нарушений дыхания лежат изменения эластичности ткани легких и ограничение расправления их при вдохе. Около половины альвеолитов относятся к заболеваниям с неустановленной этиологией.
Интерстиций при этом заболевании является мишенью повреждения. Это анатомическая часть легких, собственно их соединительнотканный каркас и скелет, в котором проходит густая сеть сосудов, бронхи и бронхиолы, альвеолы. Интерстиций прочный, поскольку поддерживает форму дыхательных путей, мелких сосудов и воздухосодержащих пространств. С другой стороны — он тонкий и эластичный, поэтому не препятствует процессам газообмена. Особенно тонкий и эластичный внутридольковый интерстиций, который поддерживает форму альвеол и тонких капилляров, задействованных в газообмене.
Бронхи, по мере разветвления в ткани легких, уменьшаются в диаметре и самые мелкие альвеолярные бронхиолы заканчиваются легочными альвеолами (пузырьками). Совокупность их образует, собственно, ткань легких. Это пространства, содержащие воздух, разделенные тончайшими перегородками. Каждая перегородка — это одновременно стенка двух альвеол, через которую происходит газообмен — поступает кислород и удаляется углекислый газ. В ней есть коллаген и эластические волокна, которые придают эластичность, поэтому альвеолы легко изменяют объем при вдохе и выдохе. Площадь поверхности альвеол намного превышает объем, что важно для качественного газообмена. Стенки выстланы сурфактантом и жидкостью, в которой растворяются газы. Кислород из среды поступает в альвеолы, затем в капилляры и переносится в клетки организма.
Особая роль в процессе дыхания отводится сурфактанту — жироподобному веществу которое выстилает альвеолы. Он уменьшает силу натяжения влаги в альвеолах и противостоит спаданию альвеол при глубоком выдохе. Без него поверхностное натяжение в 10 раз превысило бы норму, а альвеолы после выдоха слиплись и для их расширения при вдохе потребовалось бы больше усилий. При вдохе это вещество распределяется менее плотно, поэтому лёгкие хорошо растягиваются. Кроме участия в акте вдоха и выдоха, сурфактант растворяет кислород и углекислый газ (облегчает их диффузию), регулирует обмена воды и микроциркуляцию в легких. Также помогает обезвреживать бактерий, которые проникли в альвеолы. Сурфактант вырабатывается внутриутробно и постоянно в течение жизни человека поддерживается его выработка.
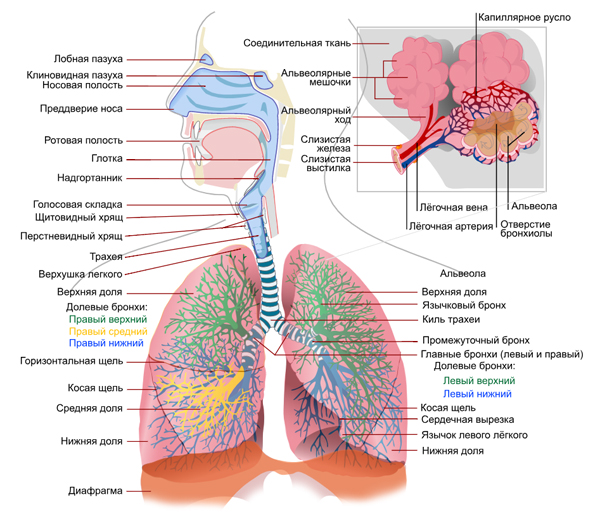
Строение дыхательной системы
Различные поражения легочной ткани так или иначе вызывают утолщение интерстиция, изменения в альвеолах и качестве сурфактанта. Некоторые изменения проходят после лечения, другие приобретают форму хронических и неизлечимых.
В целом эти заболевания изначально тяжелые и прогрессирующие — в интерстициальной ткани быстро развиваются рубцовые изменения (фиброз). Если говорить о идиопатическом фиброзирующем альвеолите, то он встречается очень редко, с наибольшей распространенностью среди мужчин (1,9:1 у женщин) в возрасте 40-70 лет. Распространенность экзогенного аллергического альвеолита за последние годы возросла. Частота встречаемости составляет 42 на 100 тысяч населения.
Патогенез
На сегодня не выяснен причинный фактор, который запускает характерные для идиопатического фиброзирующего альвеолита (ИФА) изменения в легочной ткани. Многие авторы считают фиброзирующий альвеолит аутоиммунным заболеванием. В пользу этой теории — присутствие циркулирующих иммунных комплексов, гипергаммаглобулинемии и ревматоидного фактора.
Обсуждается роль аденовирусов, вирусов гепатита С и Эпштейна-Барра. Действительно, вирусные протеины могут усиливать хроническое воспаление и активировать выработку коллагена.
Поэтапно процесс в легочной ткани выглядит так:
- утолщение и воспалительная инфильтрация альвеолярной стенки;
- заполнение просветов альвеол секретом и различными клетками;
- утрата ими обычной структуры;
- нарушение архитектоники легочной ткани при вовлечении в процесс бронхов и кровеносных сосудов;
- развитие кистозных полостей.
На поздних стадиях происходит замещение нормальной паренхимы соединительной тканью, в которую замурованы расширенные кистозные альвеолы, выстланные гиперплазированным эпителием, не выполняющим своей функции. Легкие внешне выглядят уплотненными и сморщенными.
Основное место в патогенезе имеет альвеолярный макрофаг — это клеточный барьер на пути проникновения компонентов из вдыхаемого воздуха. Эти клетки принимают участие в захвате чужеродных вдыхаемых частиц и формировании воспалительного ответа. Ответ может быть минимальным или очень активным — вплоть до повреждения легочной ткани.
Под действием иммунных комплексов с антигеном (он не известен при ИФА) макрофаг активируется и выделяет медиаторы. Одни — стимулируют нейтрофилы и лимфоциты и вызывают их усиленную миграцию из капилляров в альвеолы (формируется отек внутри альвеол).
В просвете воздухоносных полостей появляется экссудат со слущенными клетками альвеол. Это стадия соответствует воспалению (альвеолит). Воспалительный процесс сначала ограниченный, затем может распространяться. Внутри альвеол обнаруживается также муцин, белок, кристаллики холестерина, а также нейтрофилы, макрофаги и лейкоциты. Стенки сосудов, в области захваченной воспалительным процессом, тоже утолщаются, а в непораженной ткани могут быть нормальными.
При этом заболевании характерным является изменение состава и количества сурфактанта. При уменьшении его количества или разрушении значительно уменьшается способность легких растягиваться во время вдоха. Поэтому глубина вдохов у больного уменьшается, а частота дыханий увеличивается. Внешне это проявляется поверхностным и частым дыханием (тахипноэ).
Если альвеолит не разрешается самостоятельно или при лечении, воспалительная инфильтрация захватывает межальвеолярные перегородки и развивается фиброз под действием уже другой группы медиаторов, которые вызывают рост фибробластов и гладкомышечных клеток. Сначала изменяется структура мелких бронхиол и окружающего их интерстиция. Фибротические процессы распространяется и на сосуды (они спадаются, вызывая деформацию альвеол). При разрыве стенок альвеол и слияния их с бронхиолами возникают гладкостенные полости. В результате таких изменений полностью нарушается архитектоника — в легких возникают кистозные полости, которые описывают при рентгенологическом исследовании и КТ как «сотовое легкое».
Нужно отметить, что процесс фиброзирования очень интенсивный, поэтому первичную роль в патогенезе заболевания отводят именно фиброзированию без выраженного воспалительного процесса. В процессах фиброзообразования отводится также значение тучным клеткам, количество которых в областях фиброза резко повышено. Также обнаруживается повышение гистамина и триптазы (это продукты тучных клеток). У больных по мере прогрессирования фиброза и дыхательной недостаточности возникает хроническое легочное сердце.
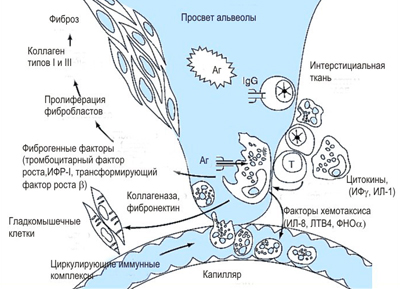
Патогенез идиопатического фиброзирующего альвеолита
Условием развития экзогенного аллергического альвеолита (ЭАА) является вдыхание любого антигенного материала в достаточной дозе и определенное время. Если антиген имеет размеры до 5 мкм, он оседает в альвеолах и бронхиолах, давая толчок развитию заболевания. Более крупные частицы фиксируются в бронхах большего калибра, и если аллерген растворимый, то он, растворяясь, вызывает такой же эффект. Большинство людей не заболевают, что, возможно, связано с генетическими факторами и иммунным ответом.
Безусловно, аллергический альвеолит — это иммунопатологическое заболевание, поскольку в возникновении его основную роль играют аллергические реакции (3 и 4 тип). Неиммунное воспаление тоже имеет значение. Третий тип связан с образованием иммунных комплексов, которые играют роль на ранних этапах заболевания. При взаимодействии антигена и IgG в интерстиции образуются иммунные комплексы, которые и оказывают повреждающее действие на интерстиций и альвеолы. В следствие повышения проницаемости капилляров в зону устремляются нейтрофилы.
Иммунные комплексы активируют альвеолярные макрофаги. Активные нейтрофилы и макрофаги, кроме высвобождения провоспалительных агентов, вырабатывают и токсичные продукты (цитокины и кислородные радикалы). Они в свою очередь вызывают дальнейшее повреждение интерстиция и усиливают воспалительный ответ. Кроме того, привлекают лимфоциты и моноциты в зону воспаления, которые поддерживают уже аллергические реакции замедленного типа.
Иммунные реакции 4-го типа связаны с Т-лимфоцитами и определяют реакции замедленного типа. Эти реакции развиваются через двое суток после вдыхания антигена. Цитокины, которые высвободились на первом этапе повреждения, значительно увеличивает приток в очаг лимфоцитов и моноцитов. Лимфоциты СD4+ выделяют гамма-интерферон, который активирует макрофаги. Таким образом, постоянно поддерживаются реакции замедленного типа, а это вызывает образование гранулем, активирует фибробласты, избыточный синтез коллагена, что в итоге приводит к фиброзу интерстиция. Наличие Т-лимфоцитов (в крови больного и легких) гистологическое подтверждение гранулем и интерстициального фиброза являются доказательствами наличия реакций 4-го типа в организме больного.
Классификация
Все интерстициальные заболевания легких можно разделить на заболевания неустановленной природы, известной и вторичные (например, при системных заболеваниях, гепатитах, билиарном циррозе, болезни Крона, ХПН, хроническом лимфолейкозе, тиреоидите Хашимото).
Классификация интерстициальных болезней легких (1984 год) выделяет следующие виды альвеолитов:
- аллергический альвеолит легких;
- идеопатический фиброзирующий альвеолит;
- токсический фиброзирующий альвеолит.
Из названия экзогенный аллергический альвеолит (ЭАА) следует, что заболевание имеет точно установленную аллергическую природу и развивается под влиянием аллергена, попавшего в организм извне. Экзогенный аллергический альвеолит могут вызывать более 200 аллергенов, длительное вдыхание которых вызывает в легких иммунное воспаление и активирует развитие фиброза. Так, известны заболевания, которые вызываются вдыханием пыли с животными и растительными белками (синдромы: «легкое фермера», «легкое сыровара», «легкое птицевода»).
Список этих факторов расширяется постоянно, что связано с появлением новых медицинских препаратов, развитием промышленности и постоянным загрязнением окружающей среды. Поэтому на сегодняшний день выделяют альвеолиты токсические, связанные с вдыханием паров тяжелых металлов или приемом некоторых медикаментов (преимущественно химиотерапевтические блеомицин и бусульфан, а также Амиодарон).
В связи с этим существует и другая классификация интерстициальных болезней легких, в основу которой положен этиологический принцип (по причинам возникновения болезни). Выделяет заболевания, связанные с вредностями и воздействием медикаментов:
- экзогенный аллергический альвеолит;
- токсический фиброзирующий альвеолит;
- пневмокониоз;
- интерстициальный фиброз, возникший при лучевых поражениях.
Обобщенные данные таблиц помогут более детально разобраться в этом.
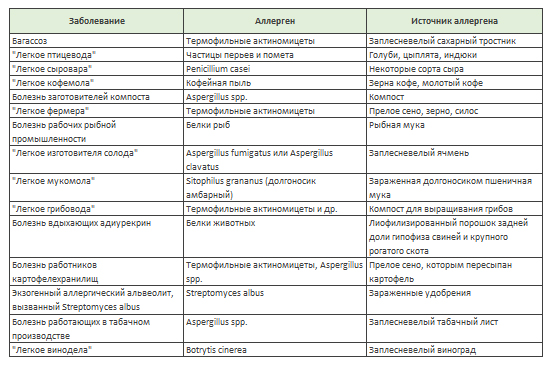
Отрицательные факторы, обуславливающие развитие альвеолита у промышленных и сельскохозяйственных работников
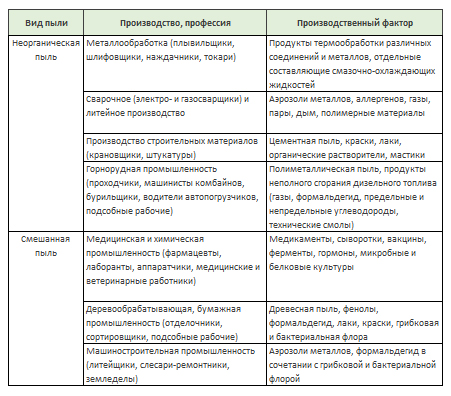
Отрицательные производственные факторы, обуславливающие развитие альвеолита в промышленности
Таким образом, экзогенный аллергический альвеолит (синоним — гиперчувствительный пневмонит) — это группа близких заболеваний, которые объединяют диффузные изменения паренхимы и бронхиол, возникшие в ответ на повторные вдыхания различных антигенов. Описание первых случаев заболевания у фермеров, которые работали с заплесневелым сеном, относится к 1932 г, а в 1965 г. описано заболевание у любителей, разводивших голубей. Частой причиной острой и рецидивирующей формы заболевания у взрослых являются плесневые и дрожжеподобные грибы, подострой — животные белки, а хронической — пыль (библиотечная или строительная).
В связи с этим аллергический альвеолит имеет различное течение и прогноз. В одних случаях болезнь полностью обратима, в других — возникают необратимые повреждения легочной ткани. Это зависит от многих факторов: экспозиция антигена, иммунный ответ человека, природа вдыхаемого аллергена.
Поскольку клиника и течение разнообразны, в большинстве случаев эта группа заболеваний своевременно не диагностируется, что в итоге приводит к прогрессированию заболевания. Большинство исследователей приходят выводу, что 5-15 % лиц, имевших воздействие агента высокой концентрации, заболевают ЭАА. Распространенность заболевания при вдыхании низких концентраций аллергена не установлена.
Фиброзирующий альвеолит имеет иное происхождение. Термин идиопатический фиброзирующий альвеолит (ИФА) означает, прежде всего, неизвестную природу возникновения этой патологии и характерное для него быстрое развитие фиброза — прогрессирующее замещение нормальной легочной ткани на соединительную. Этот процесс сопровождается нарушением газообмена, быстро прогрессирующей дыхательной недостаточностью и быстрой смертью больного. Поскольку существовавшие теории вирусного и аутоиммунного происхождения не получили необходимых доказательств, лечить данное заболевание представляет определенные трудности. В настоящее время синонимом ИФА является «обычная интерстициальная пневмония».
Причины
Как было сказано выше, природа идиопатического фиброзирующего альвеолита до конца неясна. Определенную роль играют провоцирующие факторы, из которых можно указать:
- курение;
- экологическая агрессия (озон, хлор, оксид серы, производственные и автомобильные выхлопы);
- генетические факторы;
- профессиональные вредности.
По одной из теорий к причинам относят профессиональные факторы: контакт с металлической (латунь, свинец, никель, сталь) и древесной пылью (у плотников). Не исключена роль асбеста, силикатной и кремниевой пыли. Наличие семейных форм заболевания свидетельствует в пользу генетической теории.
Этиология экзогенного альвеолита связана с антигенами, с которыми постоянно сталкивается человек по роду своей профессиональной деятельности. Наиболее важными в сельском хозяйстве являются антигены птиц и актиномицеты (бактерии, обладающие свойствами грибов). Последние встречаются в почве, воде и в компосте. Они активно размножаются при гниении и в воде отопительных систем (оптимальная температура для этого 50-600С). Именно актиномицеты вызывают развитие «легкого фермера», выращивающих грибы, работающих с сахарным тростником и у лиц, пользующихся кондиционерами.
Птичьи антигены — это белки гамма-глобулин и альбумин, которые содержатся секрете желез и экскрементах голубей, индюшек, попугаев, канареек и прочих. Среди грибковых антигенов больше распространен Aspergillus spp., вызывающий «легкое варщиков солода», «сыроваров», «фермера», субероз (при работе с пробковым деревом) и заболевание у лиц, пребывающих в сырых и непроветриваемых помещениях.
Симптомы альвеолита легких
Идеопатический фиброзирующий альвеолит (ИФА)
Симптомы альвеолита неспецифичные и на первых порах не позволяют правильно поставить диагноз. Начало болезни незаметное и основной симптом — одышка сначала не очень выраженная и не беспокоит больного. Может быть редкий кашель без мокроты. Именно такая клиническая картина характерна для подострого течения. По мере обострений и прогрессирования заболевания одышка нарастает, отмечается периодическое повышение температуры.
ИФА в некоторых случаях начинается острыми симптомами как при вирусной инфекции. Нарастающая одышка, кашель и температура заставляют больного обратиться к врачу, но ему выставляется диагноз пневмонии бактериального генеза и лечение антибиотиками не приносит результатов. Состояние несколько улучшается, но без должного лечения заболевание прогрессирует.
При выслушивании легких определяется характерный феномен — крепитация, похожая на «треск целлофана». Она выслушивается чаще всего в задненижних отделах, но у 1/5 больных крепитация появляется и в верхних отделах. В отличие от крепитации при других легочных в данном случае она не громкая и выслушивается на высоте вдоха.
При работе с химическими соединениями (пластмасса, красители полиуретан, смолы) также может возникнуть это заболевание. В Москве ведущими причинами аллергического альвеолита являются птичьи и грибковые антигены.
При хроническом течении состояние постепенно ухудшается, и пациент приспосабливается к одышке, снижая активность и может длительное время не обращаться к врачу. Большинство на момент обращения и обследования имеют стаж заболевания от 6 месяцев до года. При резком прогрессировании, которое связано, например, с вирусной инфекцией или присоединением пневмонии, состояние значительно ухудшается: из-за одышки больной не может ходить и даже говорить, не говоря о том, чтобы обслуживать себя, возможно повышение температуры. У 50% пациентов отмечается тахипное (учащённое поверхностное дыхание), которое требует меньших энергетических затрат.
Для фиброзирующего альвеолита на поздних стадиях характерно развитие эмфизематозных булл, которые лопаются и возникает спонтанный пневмоторакс. Это неотложное состояние тоже заставляет обратиться к врачу.
Прочими симптомами являются слабость, боль в суставах и мышцах, снижение веса, изменение фаланг ногтей («барабанные палочки», этот симптом преобладает у мужчин). Наличие у больного симптома «барабанных палочек» сочетается с более тяжелым прогнозом.
Терминальная стадия фиброзирующего альвеолита характеризуется выраженной дыхательной недостаточностью и развитием легочного сердца. У больного отмечается цианоз, отеки, набухание шейных вен.
Цианоз при легочной недостаточности обусловлен плохим насыщением крови в легких. Его интенсивность нарастает, он носит диффузный характер, но более выражен на кончиках ушей, носа и пальцев. Набухание шейных вен — это результат повышенного венозного давления в большом круге кровообращения и свидетельствует о декомпенсированном легочном сердце.
Отеки возникают при правожелудочковой недостаточности в условиях выраженной гиперкапнии. При этом происходит усиленная реабсорбция натрия в почках, что влечет задержку жидкости. Отеки появляются сначала на стопах и голенях, а затем распространяются на верхние отделы тела. В утренние часы отеки меньше, а к вечеру увеличиваются.
На этой стадии появляются сжимающие и давящие боли в области сердца, которые связаны с:
- метаболическими нарушениями в миокарде из-за гипоксии;
- неразвитой сетью коллатералей в гипертрофированной ткани сердца;
- перегрузкой миокарда в связи с повышенным давлением в легочной артерии;
- сужением коронарных сосудов (пульмокоронарный рефлекс).
Экзогенный аллергический альвеолит (ЭАА)
Протекает в острой, подострой и хронической форме. Острый возникает при массивном поступлении антигена на производстве или в домашних условиях. В этом случае клинические проявления развиваются быстро — через 4-12 часов. Это может быть лихорадка, озноб, кашель, слабость, тяжесть в груди, одышка, мышечные и суставные боли. Мокрота отмечается редко или скудная. Частый симптом — головные боли.
Все проявления разрешаются за сутки или трое, при этом одышка при нагрузке и вялость сохраняются несколько недель. Клиника повторяется снова после повторного контакта с антигеном. Диагностируется эта форма редко, поскольку предполагают наличие пневмонии вирусной или грибковой природы.
- Подострая форма возникает при постоянной, но не интенсивной экспозиции антигенов (чаще дома). Например, при контакте с птицами. Больного беспокоит одышка при нагрузке, утомляемость и кашель с мокротой. Лихорадка появляется при дебюте заболевания.
- Хроническая форма развивается при длительном вдыхании невысокой дозы антигена. Также нелеченая подострая форма имеет риск перейти в хроническую. Начало заболевания незаметное. Характерный симптом — прогрессирующая одышка, отсутствие аппетита и снижение веса. В финале заболевания развиваются фиброз, легочное сердце с сердечной недостаточностью.
При осмотре выявляются цианоз и изменения фаланг пальцев («часовые стекла» и «барабанные палочки»). Симптом «барабанных палочек» — частый признак и является предвестником неблагополучного исхода. При выслушивании больного определяется крепитация, выраженная в нижних отделах, могут выслушиваться свистящие хрипы (при дополнительной обструкции бронхов), но это не характерный признак.
Анализы и диагностика
Основной проблемой является ранняя диагностика этого заболевания и решение ее позволит улучшить качество жизни и увеличить ее продолжительность.
Лабораторные исследования
В диагностике аллергических альвеолитов значение придается выявлению специфических антигенов. Особое значение имеет определение преципитирующих антител к антигену методами иммуноэлектрофореза и иммуноферментным. Преципитирующие антитела выявляются при остром течении, и обнаруживаются в сыворотке еще 1-3 года после прекращения контакта с антигеном. При хроническом течении антитела не выявляются. Встречаются и ложноположительные результаты анализов. При ЭАА уровень антител не связан с активностью заболевания. Таким образом, присутствие антител не во всех случаях подтверждает диагноз, отсутствие их не исключает его наличия.
Лабораторные тесты при идиопатической форме не имеют большой значимости, так как во всех случаях отмечается увеличение СОЭ, обнаруживаются ЦИК (иммунные комплексы), повышение уровня иммуноглобулинов. Перспективным маркером является уровень белков сурфактанта А и Д. В виду повышенной проницаемости мембраны альвеол происходит повышение протеинов сурфактанта, которые отражают активность процесса. Определение в крови муцинантигенов также позволяет оценить активность альвеолита.
Инструментальные методы
Рентгенография легких
Она неспецифична, особенно на ранних стадиях и не дает возможности достоверно отличить ИФА от других диффузных заболеваний легких. На рентгенограмме отмечается симметричное усиление легочного рисунка, а затем его деформация, которые более выражены в нижних отделах. На ранних стадиях может выявляться уменьшение объема полей легких и понижение их прозрачности (феномен «матового стекла»). Характерно развитие буллезной эмфиземы, которая может появляться раньше, чем остальные изменения легочного рисунка. Не характерно вовлечение плевры, увеличение лимфоузлов, а также локальные уплотнения в паренхиме. При этом заболевании ткань легких поражается равномерно.
Важно исследование в динамике, когда при прогрессировании легочной рисунок становится грубым, а кисты размером 1-2 см отражают сетчатый тип строения паренхимы легких. Это свидетельствует о развитии «сотового легкого» (легкое как пчелиные соты): утолщенные перегородки между альвеолами охватывают раздутые дольки и ацинусы. На поздних стадиях выявляется смещение трахеи вправо и ее увеличение. Тем не менее, у части пациентов уже с диагнозом, доказанным гистологически, могут отсутствовать рентгенологические изменения.
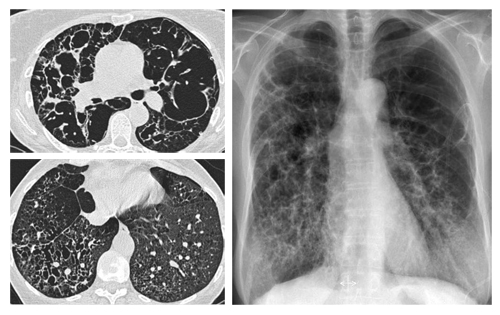
«Сотовое легкое» на рентгенограмме
Изменения на рентгенограммах при аллергическом альвеолите такие же, и варьируют от нормы (при острых и подострых формах) до выраженного фиброза и «сотового легкого«. Также не исключен вариант, когда изменения на рентгенограмме отсутствуют даже при фиброзных изменениях в биопсионном материале и гипоксемии у больного. При острой и подострой форме чаще выявляют изменения по типу «матового стекла». Изменения на рентгене легких при остром альвеолите разрешаются за 4-6 недель, если исключается повторный контакт с аллергеном. Гораздо сложнее обстоит дело при хронической форме, которая доходит до фазы «сотового легкого».
Компьютерная томография
Помогает достоверно поставить диагноз и судить о степени активности. Точность диагностики достигает 90%. Признаки «сотового легкого» находят в 70% случаев, по сравнению с 15-20% при рентгенографии. Изменения локализуются преимущественно в базальных отделах легких.
Феномен «матового стекла» проявляется при незначительном утолщении стенок альвеол и интерстиция и небольшом заполнении альвеол жидкостью или клетками. КТ-картина «матового стекла» является более благоприятным прогностическим признаком. Такие больные хорошо поддаются лечению стероидами, а улучшение их состояния отражается улучшением картины на КТ. Воспалительная реакция (именно альвеолит) — это показание к кортикостероидной терапии, от которой можно ожидать эффекта. Это обследование позволяет оценить распространенность поражения, если сравнивать с биопсийным образцом, взятым из одной области.
При наличии эмфиземы КТ-обследование позволяет оценить ее выраженность и отличить от кистозных изменений, которые отражают конечную стадию заболевания. Проводимая в динамике компьютерная томография, дает представления об изменении гемодинамики в легких и легочной гипертензии. Таким образом, это обследование сопоставимо по значимости с биопсией, которая считается «золотым стандартом» диагностики данного заболевания. Применение КТ важно для отслеживания эффективности лечения. В случае аллергической природы заболевания изменения имеют много общего. После исчезновения контакта с агентом изменения могут уменьшиться и даже исчезнуть.
Исследование функции дыхания
Общая емкость легких уменьшается, значительно снижена бронхиальная проходимость, теряется способность к расправлению легочной ткани. Ценный показатель при этом исследовании — диффузионная способность легких. Она тесно связана с симптомом диспное, а выраженное ее снижение говорит о развитии легочной гипертензии. Функциональные изменения при ЭАА неспецифичны и полностью совпадают с показателями при ИФА.
Бронхоальвеолярный лаваж
Это способ получения смыва с бронхиол и альвеол для последующих различных видов исследований. Важно то, что при этом исследовании получают материал из нижних отделов легочного дерева. Если сравнивать с биопсией, то в данном обследовании материал получают из большего количества альвеол. Метод не инвазивный (забор проводят через бронхоскоп), его можно многократно повторять, и он имеет диагностическую значимость, поскольку оценивается течение и прогноз фиброзирующего альвеолита.
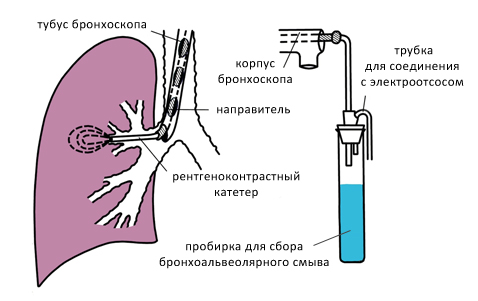
Схема бронхоальвеолярного лаважа с использованием бронхоскопа
Общее количество клеток в смыве при этом заболевании значительно повышено и преимущественно за счет нейтрофилов. Но дополнительно у больных обнаруживают повышенное количество коллагеназы — продукт секреции нейтрофилов, а именно она играет роль в патогенезе фиброза. Также отмечается повышение эозинофилов.
Эозинофилия часто связана с неблагоприятным прогнозом и такие больные имеют недостаточный ответ на стероидную терапию, а лечение циклофосфамидом и Преднизолоном в комбинации дает неплохой результат. Количество нейтрофилов и эозинофилов коррелирует с активностью. Иногда выявляется лимфоцитоз (повышенное содержание лимфоцитов), что говорит о выраженном альвеолярном воспалении и при отсутствии «сотового легкого» стероидная терапия дает хороший результат.
Диагностическое значение и другие компоненты
Например, циркулирующие иммунные комплексы, которые при этом заболевании значительно повышены. В некоторых исследованиях доказано, что при их высоком уровне эффективна стероидотерапия. Также повышен иммуноглобулин G. Липидный состав отражает состояние сурфактанта, который существенно изменяется (снижается количество фосфолипидов и меняется соотношение фракций). Чем больше фосфолипидов в смыве, тем благоприятнее прогноз. Другой компонент сурфактанта (протеин сурфактанта А) является маркером активности, но его содержание при ИФА существенно снижено.
Исследование газового состава крови
На ранних стадиях газовый анализ крови в покое почти не изменяется, а при физической нагрузке отмечается десатурация (уменьшение насыщения крови кислородом). По мере прогрессирования гипоксемия (понижение содержания кислорода) регистрируется в покое и, кроме этого, сопровождается гипокапнией (избыточное содержание CO2) на терминальных этапах.
В сомнительных случаях рекомендуют проведение биопсии легкого. Показаниями к использованию является:
- невозможность установления диагноза;
- отсутствие «сотового легкого»;
- выбор метода лечения.
Этот метод необходим для достоверного установления диагноза и назначения правильного лечения, которое имеет серьезные побочные явления, поэтому неприемлемо подвергать больного при неуточненном диагнозе. Биопсия может определить специфический фактор, вызвавший фиброз (например, асбестоз), а также позволяет подтвердить другие диагнозы (саркоидоз, альвеолярная карцинома, лимфома, эозинофильная пневмония).
Диагностическая информативность этого метода больше 94%, а количество осложнений колеблется в пределах 6–19%.
Различают несколько методов биопсии:
- открытая биопсия;
- трансбронхиальная;
- видеоторакоскопическая;
- чрескожная пункционная.
Открытую биопсию производят в случае невозможности проведения менее травматичной биопсии. Ее выполняют под наркозом через разрезы грудной стенки с участков с наибольшими изменениями, которые определены на рентгенографии (КТ), и из участка, где еще сохранена паренхима. Берутся 2 – 4 образца из нижней и верхней долей. Материал используют для морфологических, бактериологических исследований, а также прочих исследований (иммунофлюоресцентный, иммуногистохимический). Для больных у которых имеются выраженные функциональные нарушения легких операция является тяжелым вмешательством, и она противопоказана.
Трансбронхиальная проводится при бронхоскопии путем забора ткани через прокол бронха. Недостатком такого вида биопсии является небольшой размер образца и меньшая информативность. При ИФА не имеет большого значения и информативности, а при ЭАА применяется. Достоинством является безопасность по сравнению с предыдущим вариантом.
Видеоторакоскопическая приобретает большую популярность, в виду наименьшей травматизации (делаются два небольших прокола), но позволяет сделать забор образцов в таком же количестве, как и при открытом способе. Исследование и забор проводится под визуальным контролем торакоскопом, который вводится через проколы. При этом обследовании уменьшаются осложнения и длительность нахождения пациента в больнице.
Чрескожная биопсия. Выполняется под проводниковой анестезией режущей иглой, устройство которой позволяет высечь кусочек паренхимы или аспирировать материал. Место входа выбирают под контролем КТ. Информативность составляет 70%.
Перечисленные процедуры чаще выполняются больным более молодого возраста и с невыраженными функциональными нарушениями.
Лечение альвеолита
Как лечить фиброзирующий альвеолит? На протяжении 30 лет подходы к лечению неизменны и основаны на противовоспалительной терапии. С этой целью применяются базисные препараты — глюкокортикостероиды и цитостатики, иногда иммунодепрессанты.
На сколько эффективны эти препараты? У большей части больных они не оказывают значимого влияния на продолжительность их жизни. Тем не менее, у 40% больных лечение кортикостероидами приводит к улучшению состояния, а комбинированное лечение с цитостатиками значительно повышает эффективность и позволяет уменьшить дозы препаратов. Нет универсальных схем лечения и в каждом случае необходим индивидуальный подход.
Доктора
Лекарства
Кортикостероиды
Из кортикостероидов применяется Преднизолон. Механизм противовоспалительного действия препарата разносторонний. Он подавляет высвобождение медиаторов воспаления и уменьшает проницаемость сосудов. Кроме того, снижает чувствительность рецепторов к медиаторам воспаления. Также важно его иммунодепрессивное действие — уменьшает выработку антител, препятствует миграции лимфоцитов и блокирует синтез интерферонов. Клинический эффект проявляется уменьшением воспаления и отечности тканей, подавлением развития соединительной ткани.
Препарат назначают по 1,0-1,5 мг на кг веса в день (или его аналог в эквивалентной дозе) в течение первых 4 недель. Если отмечается улучшение, то последующие 3 месяца дозу уменьшают до 0,5 мг и постепенно уменьшают до 0,25 мг на кг веса в течение 6 месяцев — это минимальный срок лечения. Чаще всего всю дозу назначают утром после завтрака. Лечение ГКС эффективно только у 15– 20% пациентов. Основные механизмы действия кортикостероидов: подавление миграции в легочную ткань нейтрофилов и моноцитов, подавление высвобождения цитокинов и подавление иммунного ответа.
Цитостатики
Если, несмотря на лечение достаточно высокими дозами кортикостероидов произошло ухудшение клиническое и функциональных показателей, решается вопрос о назначении цитостатиков — препаратов второй линии.
Из этой группы чаще используют Азатиоприн. Основной механизм его действия — блокада синтеза ДНК, подавление числа лимфоцитов (Т- и В-лимфоцитов, пролиферация которых — один из компонентов иммунного ответа) и синтеза антител. Назначают его в дозе 2-3 мг на кг веса (максимальная суточная доза 150-200 мг). Лечение начинают с 25 мг, увеличивая на 25 мг раз в две недели до максимальной дозы.
Из группы цитостатиков может быть назначен циклофосфамид. Действие его выражается в уменьшении количества именно лимфоцитов. Препарат подавляет пролиферацию преимущественно B-лимфоцитов, которые участвуют в иммунном ответе. Назначают 2 мг на кг веса (максимальная доза также 150 мг в день). Схема назначения такая же, как и предыдущего препарата: от минимальной дозы до максимальной.
При быстром прогрессировании эффективны внутривенные курсы Преднизолона 250 мг (пульс-терапия) каждые 6 ч или введение циклофосфамида 2 мг/сутки 3–4 дня подряд.
Азатиоприн, по сравнению с последним препаратом, имеет меньшее иммуносупрессивное действие, но обладает более сильным противовоспалительным эффектом. Эффективность лечения цитостатиками оценивается через 3 месяца.
Иммунодепрессанты
Циклоспорин А — селективный иммунодепрессант, действующий на Т лимфоциты специфично и обратимо и предотвращает их активацию. Последние играют роль в процессе воспаления при данном заболевании. Препарат подавляет гуморальный и клеточный иммунитет. Комбинация его с Преднизолоном показала достаточный эффект. В отличие от цитостатиков не подавляет гемопоэз, но выраженность других побочных реакций (артериальная гипертензия и почечная недостаточность) требует отмены препарата.
Препараты, тормозящие синтез коллагена
Эффективность препаратов, которые тормозят синтез коллагена (Купренил, Колхицин) не полностью доказана. Следует учесть, что эти препараты вызывают побочные эффекты, поэтому применяются по решению врача в случае необходимости.
D-пеницилламин, Купренил подавляет дальнейшее фиброзообразование и более эффективен при быстром прогрессировании болезни. Начальная доза 300 – 450 мг/сутки с повышением на 300 мг еженедельно. Максимальная суточная доза 1800 мг.
Колхицин может быть перспективным препаратом, поскольку снижает превращение проколлагена в коллаген и подавляет пролиферацию фибробластов. Назначают 0,6–1,2 мг/сутки вместе с преднизолоном. Такая комбинация вызывала улучшение у 22% пациентов и стабилизацию показателей. Тем не менее у 39% пациентов наблюдалось прогрессирование болезни. Побочные реакции заключаются в появлении диареи и мышечной слабости.
В комплексе с ГКС и цитостатиками назначают препараты Омега-3 ПНЖК, оказывающие противовоспалительное действие оказывая влияние на обмен арахидоновой кислоты. Суточная доза Омега-3 ПНЖК 0,8-1,0 г. С целью разжижения крови, которое наблюдается на поздних стадиях, показано внутривенное введение раствора сорбитола.
Муколитик Ацетилцистеин известен также как антиоксидант. Публикации некоторых авторов указывают на эффективное его применение при фиброзирующем альвеолите при включении в схему лечения с преднизолоном. При применении его в течение года у больных уменьшилось прогрессирование дыхательной недостаточности.
Возможные побочные реакции
Лечение ГКС и цитостатиками вызывает развитие побочных реакций. Однако, ремиссий при фиброзирующем альвеолите без лечения не наступает, а альтернативы вышеназванным группам препаратов не существует.
Прием глюкокортикостероидов может провоцировать язву желудка, катаракту, ожирение, повышение внутриглазного давления и общего артериального давления, расстройства менструаций, повышение сахара в крови и гипокалиемию. Серьезными осложнениями являются переломы позвоночника, миопатия, некроз кости, остеопороз. Даже короткий курс ГКС может вызвать явления остеопороза. У пожилых людей часты случаи депрессий и психоза.
Лечение цитостатиками требует обязательного контроля лейкоцитов и тромбоцитов крови. При снижении их уровня лечение либо приостанавливают, либо уменьшают дозу на 50 %. Еженедельно контролируют степень восстановления лейкоцитов и тромбоцитов. Если их количество не восстанавливается, цитостатики отменяют до нормализации состава крови.
Кроме отрицательного воздействия на кровь, Азатиоприн оказывает выраженное гепатотоксические действие. Поэтому больным ежемесячно определяют уровень трансаминаз. Если их уровень превышает норму в 3 раза, лечение приостанавливают или уменьшают дозу препарата. При приеме Циклофосфамида может развиться геморрагический цистит, поэтому больным рекомендуется обильное питье, и проверка анализа мочи два раза в месяц. Весь период лечения, кроме контроля клинического и биохимического анализа крови, больному проводят спирометрию 1 раз в месяц.
Лечение экзогенного аллергического альвеолита
Принципы лечения ЭАА любой формы такие же, но основной момент — элиминация аллергена. При сохранении контакта имеется риск развития необратимого хронического заболевания. Именно поэтому ранняя диагностика важна, поскольку прогрессирование можно предотвратить.
Применение системных ГКС остается единственным методом лечения. При остром течении достаточна доза преднизолона 0,5 мг на 1 кг веса, которую рекомендуют на 3-4 недели. Согласно схеме лечения, при подостром и хроническом аллергическом альвеолите дозу Преднизолона увеличивают до 1 мг на кг веса и назначают до 2-х месяцев. Затем постепенно снижают до 5-10 мг в сутки. Отменяют препарат при достижении улучшения, а также при отсутствии эффекта. Возможности ингаляционного применения кортикостероидов изучены недостаточно.
При отсутствии эффекта назначается Д-пеницилламин и Колхицин. На моделях животных получены результаты успешного лечения Циклоспорином.
Препарат Амброксол является стимулятором выработки сурфактанта, который стимулирует активность макрофагов, поэтому включение его в лечение является обоснованным. Амброксол назначается в виде небулайзерных ингаляций (15 мг/сутки) 2 раза в день на фоне приема ГКС, но в сниженной дозе — 10 мг/сутки. Такая схема лечения чаще применяется при подостром течении. При хроническом варианте более эффективна комбинация ГКС и циклофосфамида.
По мере прогрессирования альвеолита любого генеза нарастает легочно-сердечная недостаточность, что требует дополнительной терапии. Основные направления лечения включают следующие группы препаратов.
- Мочегонные средства: Верошпирон, Фуросемид, Торасемид и прочие.
- Нитраты. Снижают давление в легочной артерии, оказывая сосудорасширяющее влияние преимущественно на периферические сосуды (вены). Это снижает венозный возврат крови, и наполнение левого желудочка. Умеренная дилатация артериол снижает периферическое сопротивление. Таким образом снижают пред — и постнагрузку. Кроме того, устраняют коронарный спазм и расширяют артерии сердца, уменьшая боли. Применяют по назначению врача: Нитроглицерин, Нитрокор, Нитросорбид, Оликард, Моносан, Пектрол.
- АПФ-ингибиторы. Результат их действия — снижение периферического сопротивления и повышение сердечного выброса. Они оказывают равномерную артериальную и венозную вазодилатацию, важным их эффектом является уменьшения задержки соли и воды. Используют: Липрил, Периндоприл, Рамиприл, Раните, Аккупро, Тритаце.
- Антагонисты кальция. Эта группа препаратов предпочтительна при наличии артериальной гипертензии у пожилых, болях в области сердца и сопутствующих бронхообструктивных заболеваниях. Препараты замедляют прогрессирование гипертрофии миокарда. Верапамил, Нифедипин, Кордафен, Нимодипин, Фелодипин, Амлодипин, лерканидипин.
- Препараты калия и магния показаны при назначении мочегонных препаратов, которые вызывают электролитные нарушения. Из этой группы применяются Аспаркам, Доппельгерц Актив Магний+Калий и другие.
Процедуры и операции
Важнейшим методом лечения на стадии «сотового легкого» является кислородотерапия не меньше 15 часов в сутки. Перерывы между сеансами не более 2 часа. Задачей ее является коррекция гипоксемии. Для проведения кислородотерапии необходимы автономные или портативные источники кислорода (баллоны с газом или резервуары с жидким кислородом).
В качестве систем доставки кислорода применяются носовые канюли. Доставка кислорода происходит в начальную фазу вдоха, а остальной, к сожалению, расходуется вхолостую. Для более эффективной доставки применяют кислородосберегающие устройства: пульсирующие устройства, резервуарные канюли и транстрахеальные катетеры.
Обязательным условием при применении этого метода является постоянное наблюдение за состоянием оксигенации. Проводится пульсоксиметрия — измерение содержания оксигемоглобина в крови. Можно определять газовый состав крови. Длительная кислородотерапия — дорогостоящий способ, но в стадии «сотового легкого» — это возможность продлить жизнь. Тем не менее, выживаемость пациентов, находящихся на длительной кислородотерапии, низкая.
При неэффективности консервативного лечения рекомендуется трансплантация легких. Показания к ней: диспное – III класс, гипоксемия при нагрузке, снижение DLCO ниже 30%. Однако, находясь на листе ожидания, можно прождать несколько месяцев или лет, а это очень много для больных с ИФА, поскольку у них регистрируется наименьшая выживаемость по сравнению с больными, имеющими другую бронхолегочную патологию и нуждающимися в трансплантации.
У детей
Фиброзирующий альвеолит у детей возникает очень редко, а проблема аллергических заболеваний в этом возрасте является актуальной. Недостаточно известной педиатрам является одна из форм аллергических заболеваний легких — экзогенный аллергический альвеолит. Тем не менее, это наиболее тяжелая патология легких аллергической природы в этом возрасте, которая принимая хроническое течение, приводит к инвалидизации. Вместе с тем ранняя диагностика и адекватное лечение могут предотвратить прогрессирование и улучшить прогноз.
Встречается это заболевание диапазоне от 1 года до 16 лет. Вызывается теми же факторами, что и у взрослых. Но обычно заболевают дети, которые имеют предрасположенность к аллергическим реакциям. У большинства удается проследить причинно-следственную связь: проживание в сырых помещениях, тесный контакт с животными и птицами (попугаи). Часто заболевание возникает после пребывания в деревне, где у ребенка был постоянный контакт с домашней птицей и животными. Большей частью болеют дети — сельские жители, имеющие контакт с сеном и птицами, или живущие в районе элеватора.
Клинические проявления
У детей раннего возраста заболевание начинается остро, с выраженной одышкой, интоксикацией, кашлем и наличием хрипов в легких, повышенной температурой. У детей с аллергической предрасположенностью начало альвеолита протекает одышкой как при бронхиальной астме. Тяжесть проявлений всегда выражена требует госпитализации.
При прекращении контакта с аллергеном возможно выздоровление, а при продолжающихся контактах с аллергенами возникают рецидивы, которые по течению длительнее и тяжелее. При постоянном контакте, оставаясь нераспознанной, болезнь приобретает хроническое течение.
Диагностика
Иммунологические обследования. У всех детей обнаруживается повышение уровня ЦИК. Определяются IgG к антигенам пера, помету голубя, попугаев, клещей, к грибам Penicillium, Aspergilus, Candida. У подавляющего большинства выявляются достоверные титры IgG. Наибольшие титры IgG встречаются к грибам рода Candida, а/т клеща и попугаев. Могут выявляться IgE к бытовым аллергенам и пыльце.
- Бронхографическое исследование. Даже в хронической стадии не выявляет изменений.
- Бактериологическое исследование. Посев мокроты выявляет единичные колонии грибка Candida и различную сапрофитную флору.
- Рентгенологическое исследование. Изменения в острой фазе — мелкие очаговые тени, расположенные в средних полях легких и снижение прозрачности ткани легких («матовое стекло»), не всегда обнаруживается. Чаще всего — нечеткость легочного рисунка, на фоне которой мелкие очаговые тени.
- Биопсия. В практической педиатрии применяется очень редко ввиду риска осложнений.
В хронической стадии у большей части детей выявляются признаки диффузного пневмофиброза, смазанный легочный рисунок, снижение прозрачности ткани и у 95% изменения по типу «матового стекла». Иногда ближе к периферии определяются участки вздутия. Выявляется расширение трахеи и главных бронхов, увеличение дуги легочной артерии. Отмечается также уменьшение объема легких и высокое стояние диафрагмы. Распространенный фиброз при данном заболевании наблюдается очень редко. Большей частью характерны фиброзные изменения, имеющие локальный характер, в средних, нижних и верхних отделах.
Лечение
Прежде всего важно прекратить контакт с аллергеном. Назначается Преднизолон 1 мг 1 кг веса. В острой фазе достаточно принимать две недели, а при хронической — 4 недели. После этого дозу снижают. Показаниями для этого являются улучшение состояния, уменьшение одышки/кашля, хрипов, динамика в обследованиях. Дозу снижают на 5 мг в неделю, доведя до поддерживающей (5 мг) и в таком режиме дети получают лечение в течение 3 мес. при острой форме.
Затем всем рекомендуется прием ингаляционных глюкокортикостероидов длительное время (не меньше года). До двухлетнего возраста назначают Будесонид (500-1 000 мкг в сутки), старшим —порошок флутиказона пропионат, вводимый с помощью спейсера. Положительный эффект от ГКС в течение месяца рассматривается, как благоприятный признак в плане прогноза. При хронической форме поддерживающую дозу кортикостероидов назначают на 6-8 месяцев. У 21% детей наблюдаются побочные эффекты гормональной терапии (синдром Иценко-Кушинга).
При отсутствии эффекта назначается циклофосфамид (суточная доза 2 мг/кг), который вводится внутривенно 2 раза в неделю в течение 3-6 месяцев.
Учитывая то, что при хроническом течении и сформированном легочном фиброзе эффективность гормональной терапии снижается, некоторые авторы рекомендуют прием Купренила (D-пеницилламин) — 1 раз в день 125-250 мг 6 месяцев, сочетая с приемом гормонов. Показаны длительный плазмаферез и лимфоцитоферез, которые дают хорошие результаты.
Прогноз
При острой форме прогноз благоприятный. Прогноз при хроническом течении у детей более благоприятен, нежели у взрослых, но тоже серьезный. Улучшения состояния (уменьшение дыхательной недостаточности) добиваются в 42% при условии правильного лечения.
Диета при альвеолитах

Диета при пневмонии, питание при воспалении легких
- Эффективность: нет данных
- Сроки: 21 день
- Стоимость продуктов: 1500 - 1700 руб. в неделю

Диета 11 стол
- Эффективность: лечебный эффект через месяц
- Сроки: 2 месяца и более
- Стоимость продуктов: 1800-1900 руб. в неделю

Диета 10-й стол
- Эффективность: лечебный эффект через 1 месяц
- Сроки: постоянно
- Стоимость продуктов: 1700-1850 руб. в неделю
В начальных стадиях болезни питание не отличается от обычного. Больной может придерживаться рациона как при пневмонии или в пределах Стола №11, поскольку общие принципы схожи. В целом питание должно быть легко усваиваемым и калорийным. Исключаются острые, чрезмерно соленые, жареные блюда.
При развитии хронической легочной недостаточности с формированием легочного сердца необходима коррекция питания. Необходимо снизить содержание жиров при норме потребления белка. Также важно ограничить употребление соли (до 2 г) и жидкости. Питание в этот период заболевания должно соответствовать Столу №10. Важно включать в рацион продукты с большим содержанием магния (гречневая и пшенная каши, кунжут, отруби, семечки, финики, фасоль, шпинат, спаржа) и калия (курага, изюм, абрикосы, какао, печеный картофель, мясо, орехи, виноград), витаминов. Больной должен употреблять пищу небольшими порциями, в противном случае прием пищи будет вызывать диспноэ.
Профилактика
Профилактикой аллергических и токсических альвеолитов является соблюдение гигиены на производстве и в быту. Течение и прогноз заболевания полностью зависят от времени контакта с токсичным для данного человека веществом. Нужно проявлять осторожность в назначении препаратов, которые обладают пневмотоксическим действием (см. выше). В случае необходимости назначения таких препаратов врач должен особенно тщательно наблюдать за этими больными. Мероприятия по предупреждению идиопатической формы заболевания не разработаны. Заболевшие лица должны ограничивать контакты с больными гриппом и респираторными заболеваниями.
Последствия и осложнения
На стадии развития эмфизематозных булл осложнением является пневмоторакс, когда раздутые легочные ацинусы спонтанно лопаются. Пневмоторакс может повторяться несколько раз и осложняться инфекцией, что требует обязательной госпитализации.
По мере прогрессирования заболевания нарастает дыхательная недостаточность, развивается легочное сердце, а это состояние осложняется отеком легких. Эти серьезные осложнения и являются причиной смерти больных.
Прогноз
Ранее выявление заболевания и назначение глюкокортикоидов и цитостатических средств повышает эффективность лечения и улучшает прогноз. Поэтому важной задачей является ранняя диагностика, которая возможна при совместной работе терапевта, пульмонолога и рентгенолога. Тем не менее, выживаемость больных с момента диагностирования составляет 3-4 года. Согласно одному исследованию в течение 5 лет умирает 50 % больных. Прогноз благоприятнее у женщин, молодых пациентов и при небольшом стаже заболевания (меньше одного года).
Более благоприятным течением отличаются аллергические и токсические альвеолиты, которые при устранении провоцирующего фактора (профессионального, бытового или экологического) на ранних стадиях могут регрессировать. Адекватным и своевременным лечением достигается длительная ремиссия и заболевание не прогрессирует.
Список источников
- Пачерских Ф.Н. Диссеминированные заболевания легких. Клиника, диагностика, Лечение // Учебное пособие для студентов 6 курса лечебного факультета медицинских ВУЗов. – Иркутск, 2011 - 88 с.
- Авдеев С.Н. Идиопатический легочный фиброз: современные подходы к терапии // Практ. пульмонология. 2015. № 1. С. 22-31.
- Шмелев Е.И. Идиопатический фиброзирующий альвеолит //Атмосфера.2004. — №1-С.З-8.
- Илькович М.М., Новикова Л.Н., Королева М.Г. Идиопатический фиброзирующий альвеолит: противоречия в современных представлениях // Пульмонология. — 2003. — № 3. — С. 98-101.
- Виноградова Д.Н., Амосов В.И., Илькович М.М. Идиопатический фиброзирующий альвеолит: возможности компьютерной томографии в первичном распознавании и уточнении стадии патологического процесса // Пульмонология. — 2003. — № 3. — С. 54-58.





 Преднизолон
Преднизолон Азатиоприн
Азатиоприн Колхицин
Колхицин Циклоспорин
Циклоспорин Ацетилцистеин
Ацетилцистеин Верошпирон
Верошпирон Периндоприл
Периндоприл Доппельгерц Актив Магний+Калий
Доппельгерц Актив Магний+Калий












Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...