Плевродиафрагмальные cпайки в легких
Спайками называют соединительнотканные образования, которые образуются на месте повреждений или воспалительных процессов, ограничивая область воспаления. Если говорят о спайках в грудной полости, имеется в виду сращение оболочки легких (плевры) с другими органами или между двумя листками плевры. Эти сращения формируются в результате травм грудной клетки, перенесенных торакальных вмешательств или заболеваний легких и плевры.
Плевра имеет два листка, один из которых (висцеральная плевра, внутренняя) покрывает легкие снаружи и разграничивает его доли, а у корня легкого переходит в париетальную (пристеночную, внешнюю) плевру. В нижней части легкого пристеночная плевра переходит на диафрагму (эта часть называется диафрагмальная плевра), образуя плевро-диафрагмальный угол, а затем распространяется на стенки грудной полости. Своды диафрагмы покрывает диафрагмальная плевра, а внутригрудная фасция, располагающаяся под диафрагмальной плеврой, прикрепляет плевру к диафрагме.
Спайки в легких могут образовываться в любом месте на всей протяженности плевры — между двумя ее листками (межплевральные), между плеврой и перикардом (плевроперикардиальные, как проявление заболеваний перикарда) или диафрагмой (плевродиафрагмальные), которая отделяет грудную полость от брюшной.
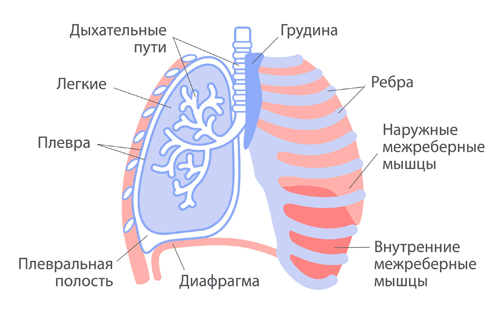
Строение и устройство легких
Плевродиафрагмальная спайка — это сращение между диафрагмой и плеврой, которое образуется при травмах грудной клетки, воспалении легких или плевры. В зависимости от распространенности и выраженности сращения могут значительно деформировать диафрагму и ограничивать ее подвижность, а это отражается на дыхании пациента или сопровождается болевым синдромом.
Чаще всего плевродиафрагмальные спайки в легких не требуют лечения, в том числе и хирургического вмешательства. Согласно рекомендациям по торакальной хирургии при многих заболеваниях легких развитие спаек не сказывается на течении заболевания, а при некоторых — даже необходимо стимулировать их образование. Так, искусственное создание спаек с помощью плевродеза является методом лечения при метастатическом плеврите или рецидивирующем пневмотораксе. В случае, если спаечный процесс сопровождается дискомфортом, постоянной болью в грудной клетке и нарушением дыхания необходимо обратиться к врачу.
Патогенез
Воспаление — обязательный компонент спайкообразования. Воспалительные заболевания легких и плевры всегда сопровождаются фибринозным выпотом, наложениями фибрина и развитием соединительной ткани и постепенным срастанием плевральных листков между собой или с другими органами. В механизме спайкообразования имеют значение медиаторы воспаления (цитокины), и ведущая роль отводится β-фактору роста, который стимулирует фибробласты и синтез коллагена. Также значимое место в патогенезе отводится фактору некроза опухоли α, который провоцирует бесконтрольное выпадение фибрина с последующим формированием обширного спаечного процесса.
Спайки в легких образуются при размножении мезотелиальных клеток в ответ на воспаление или повреждение. Эти клетки из плоских превращаются в призматические и у них увеличено количество микроворсинок и повышена активность ферментов. Мезотелиальные клетки таким образом стимулируют восстановление (регенерацию) поврежденной ткани, но, если в этот период угнетается фибринолиз и очищение поверхности от продуктов распада и фибрина, исходом воспаления будет образование в плевральной полости спаек.
Тонкие спайки иногда рассасываются самостоятельно в течение 3–6 месяцев, а после обширного воспаления или операций на органах дыхания образуются плотные и грубые сращения, поэтому остаются на всю жизнь. Со временем они еще больше уплотняются и грубеют, напоминая рубцы. Сращения могут быть значительными и при операции становится невозможным разделить листки плевры.
Классификация
В плевральной полости частота спайкообразования составляет 50—70%. Применяется хирургическая классификация плеврального спаечного процесса, который включает следующие критерии.
По консистенции:
- Тянущиеся — это растягивающиеся нитевидные и лентовидные образования, проросшие сосудами.
- Рыхлые — не проросшие сосудами и легко разделяющиеся.
- Плоскостные — не растягивающиеся образования, представленные спаянными по плоскости листками плевры, которые проросли соединительной тканью.
- Плотные фиброзированные — спаянные грубой фиброзной тканью листки плевры, которые прорастают в верхний слой легкого.
По распространенности:
- Локальные — располагающиеся в одной области пораженного легкого. Это может быть купол плевры, медиастинальная, передненижняя, диафрагмальная поверхность полости.
- Единичные — имеющие площадь до 3 см2.
- Распространенные — занимающие более одной области.
- Тотальные — которые полностью «запаивают» плевральную полость.
По локализации:
- Плевроапикальные сращения — расположены в верхних отделах.
- Плевродиафрагмальные — локализованы в нижних отделах и соединяющие плевру и диафрагму.
- Плевральные — между листками.
Стадии тяжести процесса:
- 0 стадия — спайки отсутствуют.
- I стадия — единичные тянущиеся спаечные образования, которые не соединяются с внутригрудными сосудами и нервами, не требуют усилий по механическому разделению и не являются противопоказанием к торакоскопическим операциям.
- II стадия — для рассечения образований необходимы электрокоагуляция, лазер, аргоно-плазменная коагуляция, введение гемостатиков, не являются противопоказанием к торакоскопическим операциям.
- III стадия — для рассечения требуются значительные усилия, торакоскопические операции возможны, но их проведение затруднительно.
- IV стадия — разделение сращений требует значительных усилий и квалификации врача, применения рассекающих устройств, гемостатиков, препаратов крови. Наличие таких сращений расценивается как относительное противопоказание к торакоскопическим операциям, поэтому лучше прибегать к операциям открытым способом.
Причины
В большинстве случаев причиной спайкообразования являются различные заболевания бронхолегочной системы, а также другие факторы:
- Хронические обструктивные болезни легких — при компьютерной томографии выявляются бронхоэктазы, плевродиафрагмальные спайки, утолщение бронхиальной стенки.
- Пневмония любого генеза.
- Пневмоторакс.
- Плеврит, в том числе и двусторонний. В результате перенесенного плеврита уплотняется междолевая плевра, формируются сращения между плеврой и перикардом, плеврой и диафрагмой.
- Новообразования плевры.
- Множественные метастазы в легкие.
- Кисты, включая дермоидные и эхинококковые.
- Туберкулез легких и туберкулезный плеврит. При плеврите отмечается массивный односторонний выпот (более 500 мл). Имеется склонность к спайкообразованию в следствие слипчивого фибринозного воспаления, осумкованию и отложению в плевре солей кальция.
- Саркоидоз. Малоизученное воспалительное заболевание, протекающее с образованием гранулем в ткани легкого. На 3 стадии заболевания – бронхолегочные узлы не увеличены, все легкие покрыты гранулемами, вовлекается плевра.
- Рак легких, метастатический плеврит.
- Эмфизема легких с буллами.
- Системная красная волчанка и склеродермия (плевральные сращения обнаруживаются в 70% случаев).
- Травма грудной клетки. Чаще при травмах образуются различной плотности межплевральные сращения, но иногда бывает вовлечена диафрагмальная поверхность — плевродиафрагмальные спайки слева или плевродиафрагмальные спайки с обеих сторон.
- Оперативные вмешательства на легких и плевре. В данном случае спаечный процесс является результатом предшествующих операций. В то же время плевральные сращения встречаются реже, чем абдоминальные.
Симптомы
В большинстве случаев плевральные сращения протекают бессимптомно и обнаруживаются при рентгенологических исследованиях или на вскрытии. В редких случаях пациентов могут беспокоить дискомфорт и боль в грудной клетке при кашле и глубоком дыхании. Это связано с тем, что сращения затрагивают нервные окончания. У некоторых больных неприятные ощущения возникать при физических нагрузках и изменении погоды. При выраженном и застарелом процессе может возникать одышка, затрудненное дыхание, сухой кашель, учащенное сердцебиение.
Если шварты массивные, при чрезмерной физической нагрузке возможно появление внутренних кровотечений, поэтому пациенты должны дозировать нагрузки, особенно при занятиях спортом. В периоды обострения основного легочного заболевания повышается температура, ухудшается самочувствие, усиливается кашель и выделяется гнойная мокрота. При плевроперикардиальных сращениях могут отмечаться нарушения ритма. Плевроапикальные наслоения свидетельствует о перенесенной туберкулезной инфекции.
Анализы и диагностика
- Рентгенография и рентгеноскопия органов грудной клетки. При спаечном процессе изменяется плотность спаечных структур и, если отмечается разница между плотностью, рентгенолог увидит утолщение и сращение плевральных листков. За счет плевродиафрагмальных сращений купол диафрагмы нечеткий. В зависимости от перенесенного ранее заболевания плевральный синус слева (после перенесенной левосторонней пневмонии или плеврита) или с обеих сторон (двусторонний плеврит, пневмония) может быть затемнен. При III ст. спаечного процесса или облитерации плевральный синус «запаян». Однако при рентгенологическом исследовании не определяется объем плеврального выпота, если его менее 100–150 мл, а также трудно оценить его содержимое. При рентгеноскопии определяют скольжение листков плевры и подвижность диафрагмы. Рентгеноскопический признак спаечного процесса — фиксация висцеральной плевры относительно грудной стенки, то есть смещение отсутствует и уменьшение/отсутствие подвижности диафрагмы.
- Ультразвуковое исследование плевральных полостей. При исследовании используются высокочастотные датчики, которые выявляют плевральные шварты плотных гиперэхогенных линейных структур. Визуализация паренхимы легких затрудняется ввиду воздушности органа. В норме при глубоком дыхании листки плевры смещаются по отношению друг к другу на 2 см. Смещение в 1 см можно расценивать как «тянущиеся» сращения или их отсутствие. При полном отсутствии смещения или меньшем смещении, утолщении листков подозревается наличие сращений. Смещение определяется в 9 точках. Также отмечаются точечные эхосигналы, которые перемещаются с движением плевры. На УЗИ выявляют плеврит (осумкованный и свободный) в разных отделах плевры — на верхушке, в реберно-диафрагмальном отделе или в диафрагмальном. При плеврите отмечается расхождение листков плевры друг от друга и по этому расстоянию можно приблизительно определить количество выпота и его состав (однородность, нити фибрина и прочее). В то же время УЗИ как самостоятельный метод для оценки выраженности процесса не может использоваться. Также существуют трудности обследования — костный каркас, отражающий ультразвуковой сигнал, и большой объем воздуха.
- Компьютерная томография. Это обследование назначается для более точной и подробной информации о строении и размерах сращения. Спайки определяются по утолщенной плевре — она более 2 мм. Кроме этого, томография помогает выявить и уточнить различные заболевания легочной ткани и бронхиального дерева.
- Магнитно-резонансная томография. По сравнению с рентгенологическими методами это более точный метод. Назначается для изучения структуры спаек, локализации и распространенности.
- Спирография и спирометрия. Косвенным методом является спирография, при которой выявляют рестриктивные изменения дыхания — снижение ДЖЕЛ меньше 60% указывает на III ст. спаечного процесса. Однако эти обследования имеют небольшую ценность.
- Лабораторные анализы. Назначаются клинические и биохимические анализы крови и мочи.
Лечение
Как было указано выше, пациенты с данной патологией не нуждаются в лечении. Им рекомендуется:
- Периодический рентгенологический контроль.
- ЛФК.
- Занятия дыхательной гимнастикой с полной экскурсией легких, что придает растяжимость и гибкость сращениям.
- Массаж.
- Ингаляции и электрофорез (при наличии жалоб).
- Избегание переохлаждения.
Данное состояние требует лечения только при наличии жалоб и нарушении функции дыхания. Нужно отметить, что лечение плеврального спаечного процесса эффективно, если оно проводится в первый месяц после перенесенной пневмонии, тяжелого бронхита или плеврита.
Консервативное лечение может профилактировать и лечить ранний фибротический процесс и устранить симптомы. С этой целью назначаются:
- ферментные (Вобэнзим, Флогэнзим, Серрата, Лонгидаза, которая назначается в свечах или внутримышечно);
- фибринолитики (Стрептокиназа, стрептодорназа, урокиназа — внутриплеврально);
- антигистаминные (L-Цет, Лоратадин, Цетиризин);
- противовоспалительные и обезболивающие (Диклоберл, Мовалис, Ибупрофен, Ксефокам);
- антибиотики (по показаниям при наличии воспаления — Цефотаксим, Цефтриаксон, Клиндамицин, Азеонам, Метронидазол).
- физиотерапия (ультразвук, электрофорез, лазеротерапия, магнитотерапия).
Доктора
Лекарства
- Ферментные препараты: Лонгидаза, Вобэнзим, Флогэнзим, Серрата.
- Антибактериальные препараты: Цефотаксим, Цефтриаксон, Клиндамицин, Азеонам, Метронидазол.
- Противовоспалительные и обезболивающие: Диклоберл, Мовалис, Ибупрофен, Ксефокам.
- Антигистаминные средства: L-Цет, Лоратадин, Цетиризин, Алерзин, Кетотифен.
Процедуры и операции
Если спайки затрудняют экскурсию легких, проводится их рассечение. Определение выраженности сращений (УЗИ, томография) имеет важное значение при планировании операции. Внедрение методики торакоскопии и видеоторакоскопии, при которых разрушаются интраплевральные сращения, снижает травматичность вмешательства. Выраженный спаечный процесс и заращение плевральной полости, что характерно для туберкулеза легких, являются противопоказанием для эндоскопических вмешательств. При затяжном плеврите видеоторакоскопия применяется с лечебной целью: проводят санацию полости, рассекают листки, удаляют париетальную плевру и дренируют.
К рассечению сращений прибегают при туберкулезе. Хирург обнаруживает спайки торакоскопом и пережигает их каутером, который вводится через другое отверстие в грудной клетке. Все манипуляции осуществляются под контролем торакоскопа. Рассечение плевральных сращений проводят аргоноплазменной коагуляцией, электрокоагуляцией, лазером, холодно-плазменной коагуляцией.
При массивных сращениях сначала наджигают сращения в месте прикрепления к грудной стенке, а потом медленно пережигают. Пережигание в плотных частях идет медленно и для этого требуется много времени, поэтому периодически делают перерывы, чтобы плевральная полость не перегревалась. Рассекание начинают с тонких сращений, поскольку при пережигании в первую очередь массивных сращений, удерживающих легкое, тонкие под тяжестью легкого разрываются, что приводит к кровотечению и спонтанному пневмотораксу. Восстановление после торакоскопического лечения происходит за 2–2.5 недели.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Рацион должен быть сбалансированным и включать все необходимые питательные вещества для восстановления органов дыхания и поддержания общего здоровья.
Профилактика
Первичная профилактика плевральных сращений сводится к соблюдению здорового образа жизни с исключением курения, избеганию переохлаждений, предотвращению травм грудной клетки и своевременному лечению заболеваний органов дыхания. Для предотвращения спаечного процесса после операции рекомендуется выполнение дыхательных упражнений (расширение нижнего отдела клетки и система «парадоксального дыхания»), прогулки на воздухе, ежедневная ходьба, физические упражнения, отказ от курения, санаторно-курортное лечение.
Последствия и осложнения
- Боли в грудной клетке.
- Сращение плевральной полости.
- Деформация легких и диафрагмы.
- Появление диспноэ и апноэ во сне.
- Нарушение кровообращения в легких.
- Нарушение функции внешнего дыхания.
- Спонтанный пневмоторакс. При резком движении или тяжелой физической нагрузке легкого смещается, происходит отрыв спайки и надрыв плевры, что влечет развитие пневмоторакса.
Прогноз
Качество жизни пациента зависит от основного заболевания, частоты его рецидивов и степени фиброзных разрастаний. Сращения после однократно перенесенного плеврита или пневмонии не вызывают изменений функции дыхания. Многократные пневмотораксы и образование булл в легких или тяжелое течение туберкулеза легких и плевры сопровождаются массивными сращениями, которые влияют на кровообращение, сопровождаются уменьшением экскурсии легких и дыхательной недостаточностью.
Список источников
- Калашников А.В., Салимов Д.Ш. Современный взгляд на проблему спаек брюшной и плевральной полости: этиология, патологические проявления, сходство и различия, спорные вопросы профилактики. Оперативная хирургия и клиническая анатомия. 2018;2(1):27 35.
- Калашников А.В. Спайки плевральной полости: клинико-морфологическая характеристика. Современная наука и инновации. 2016;(2):174-178.
- Черкасов М.Ф., Афонин Д.Н., Кротов Ю.П., Саенко С.С. Комплексная прогностическая оценка выраженности плеврального спаечного процесса у больных туберкулезом легких /Международный исследовательский журнал, 2015, №6, С. 93-95.
- Кротов Ю.П. Роль ультразвуковой диагностики в прогнозировании плеврального спаечного процесса/ Кубанский научный медицинский вестник, 2011, №3, С. 81-86.
- Шамсутдинова Н.Г., Заманова Э.С., Дьякова Е.В., Ильинский В.И. Особенности поражения легких при системной склеродермии и ревматоидном артрите / Практическая медицина, 2016, Том 2, №4 (96), С. 137-139.




 Лонгидаза
Лонгидаза Серрата
Серрата Цефотаксим
Цефотаксим Цефтриаксон
Цефтриаксон Диклоберл
Диклоберл Мовалис
Мовалис Ксефокам
Ксефокам L-Цет
L-Цет Лоратадин
Лоратадин Цетиризин
Цетиризин Алерзин
Алерзин Кетотифен
Кетотифен












Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...