Недостаток эстрогена у женщин
Общие сведения
Репродуктивная функция женщины является саморегулирующейся системой. Синхронное взаимодействие гипоталамуса-гипофиза-яичников и матки обеспечивает созревание яйцеклетки, овуляцию, оплодотворение, подготовку эндометрия и транспорт в матку оплодотворенной яйцеклетки. Женские гормоны (эстрогены и прогестерон) непосредственно влияют на все эти процессы. Эстроген и прогестерон обеспечивают наступление беременности и ее развитие на ранних сроках.
Выработка половых гормонов яичниками регулируется фолликулостимулирующим (стимулирует выработку эстрогенов в фолликулах яичников) и лютеинизирующим гормонами гипофиза, которые стимулируют яичники. Они выделяются в циклическом ритме и от их уровня зависит продукция половых гормонов. Уровень ЛГ и ФСГ при рождении высокий, а потом он снижается до низких значений до полового созревания. В свою очередь, функцию гипофиза контролирует гипоталамус путем высвобождения гонадотропин-релизинг гормонов. То есть существуют уровни регуляции гипоталамус-гипофиз-яичники, поэтому выработка половых гормонов зависит от гипофизарных гормонов и высвобождения релизинг-гормонов гипоталамуса.
Гормон эстроген — это собирательное название, которое включает три гормона — эстрон, эстриол и эстрадиол, который вырабатываются в разные периоды жизни женщины. Эстриол образуется в плаценте при беременности, а эстрон и эстрадиол и синтезируются в яичниках постоянно. Все они имеют разную активность. Яичником секретируется в два раза больше эстрадиола, чем эстрона.
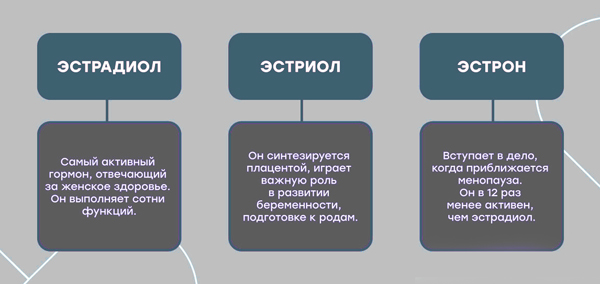
Эстрогены вырабатываются с начала полового созревания и до климактерического периода (например эстрон, как менее активный гормон, синтезируется в период менопаузы). Эстриол является наименее активным из всех эстрогенов. Они отвечают за половое развитие, регулярность цикла, возможность зачатия и развития эмбриона. В фолликулярной фазе эстрогены превалируют над прогестероном. Под их воздействием в яичнике появляется доминирующий фолликул с яйцеклеткой для оплодотворения. В матке в это время эстрогены вызывают рост эндометрия — для качественной имплантации оплодотворенного яйца он должен быть 11–12 мм. Увеличение уровня эстрогенов в этот период способствует улучшению кровенаполнения эндометрия и насыщению его питательными веществами для роста имплантированного яйца.
Эстрогенная недостаточность — это состояние снижения/прекращения выработки эстрогенов. Понятно, что при этом состоянии все вышеперечисленные процессы не происходят. Естественная причина снижения и прекращения синтеза эстрогенов — климактерический период. Это длительный процесс, в котором происходит угасание функции яичников и перехода от репродукции к старости.
Прогестерон тоже секретируется яичниками и основное его количество образуется желтым телом во второй фазе цикла, а потом плацентой, если наступила беременность. В первой фазе цикла отмечается низкий уровень прогестерона, а после овуляции он необходим для подготовки эндометрия и облегчения имплантации и вынашивания плода. Его нормальный уровень необходим в лютеиновой фазе (вторая фаза цикла).
Фаза желтого тела — что это?
Это лютеиновая фаза цикла — период образования желтого тела после овуляции. Овуляция (созревание яйцеклетки и выход в брюшную полость) заканчивается образованием желтого тела, как временного источника гормонов. Значительное повышение лютеинизирующего гормона перед овуляцией — это сигнал о превращении фолликула в желтое тело.
Таким образом, прогестероновая недостаточность (или недостаточность лютеиновой фазы) связана с изменением функции желтого тела. При этом вырабатываемого прогестерона недостаточно для имплантации яйцеклетки и развития эмбриона. Это проявляется у женщин дисменореей, бесплодием, самопроизвольными выкидышами в I триместре и эндометриозом. При отсутствии беременности желтое тело постепенно исчезает.
Патогенез
Регуляция выработки половых гормонов происходит по принципу обратной связи — фолликулостимулирующий гормон стимулирует выработку эстрогенов яичниками, а повысившийся их уровень подавляет продукцию фолликулостимулирующего гормона.
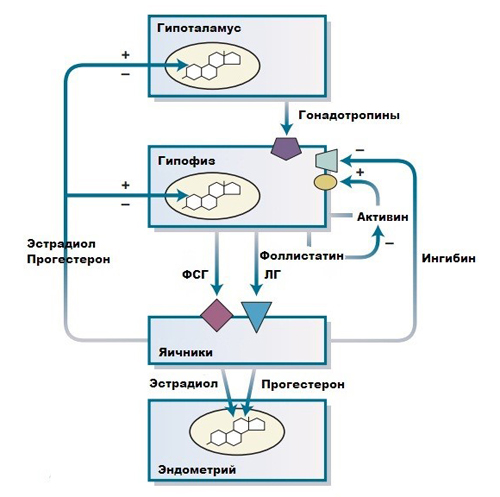
Эндокринное взаимодействие репродуктивной системы
Основной эстроген периода менопаузы — эстрон, уровень которого уменьшается, также уменьшается уровень прогестерона. У женщин в физиологической менопаузе эстрогенный дефицит по механизму отрицательной обратной связи приводит к гипергонадотропному гипогонадизму. Перед климактерием отмечается постепенная атрезия фолликулов, гибель ооцитов и уменьшение выработки эстрогенов. При снижении их уровня стимулируется продукция гонадотропных гормонов гипофизом. Уровень ФСГ повышается несколько лет до менопаузы, а ЛГ несколько позже.
Рецепторы к эстрогенам имеются в разных органах: половые органы, сердечно-сосудистая система, гипоталамус, гипофиз, уретра, толстый кишечник, печень, мочевой пузырь, что объясняет множественные проявления гипоэстрогении. Симптоматика зависит от степени эстрогенной недостаточности. В эндометрии происходят атрофические или гиперпластические процессы, мышцы матки замещаются соединительной тканью, в яичниках развивается фиброз. Отмечаются изменения сердечно-сосудистой системы, мочевой, изменяется обмен веществ и эмоциональное состояние женщины.

Клинические проявления дефицита эстрогенов
При нарушении функции гипоталамуса, как причины гипоэстрогении у женщин появляются приливы, потливость, сердцебиение, повышение давления. Нарушение работы лимбической системы при снижении эстрогенов проявляется депрессией, нарушением сна, головной болью, ухудшением памяти. Психоэмоциональные нарушения связаны с нарушением процессов торможения и возбуждения в ЦНС. Они проявляются плаксивостью, раздражительностью, страхом и тревогой, навязчивыми состояниями. Большинство проявлений исчезает при назначении эстрогенов. Из обменно-эндокринных нарушений отмечается ожирение, сахарный диабет, остеопороз, боль в мышцах, патология щитовидной железы. У многих женщин отмечается патология мочевыводящих путей — атрофия слизистой уретры, опущение мочеполовых органов, развитие цистита.
Классификация
Эстрогенный дефицит бывает:
- Физиологический (менопаузальный).
- Патологический (преждевременная недостаточность яичников). Этим термином определяется прекращение функции яичников до 40 лет. Проявляется тремя характерными симптомами: аменорея, дефицит эстрогенов и повышенный уровень гонадотропинов. Это состояние сопровождается последствиями для здоровья — психологический стресс, снижение фертильности, атрофию слизистых вульвы, влагалища и уретры, неврологические изменения. Преждевременная недостаточность яичников относится к первичной гипоэстрогении. Это связано с тем, что при рождении у девочки изначально недостаточное количество фолликулов. Также причиной первичной недостаточности яичников являются инфекционные, аутоиммунные, генетические и обменные нарушения (сахарный диабет, инсулинорезистентность, метаболический синдром). Если причину невозможно установить, то это идиопатическая недостаточность яичников. Генетическая причина преждевременной недостаточности выявляется у 20–25% пациенток, из них 10–13 % имеют хромосомные аномалии (синдром Шерешевского-Тернера, синдром хрупкой Х-хромосомы).
- Ятрогенный. Этот вид эстрогенной недостаточности развивается после оперативного вмешательства на яичниках, после лучевой и химиотерапии или забросе эмболов в яичниковые сосуды.
Помимо изолированной эстрогенной недостаточности встречается эстроген-прогестероновая недостаточность. Это нарушение выработки в фолликулярной фазе эстрогена, а в лютеиновой —прогестерона. Такое нарушение встречается у 3–4% женщин с диагнозом бесплодие. Прогестероновая недостаточность объясняется нарушением функции желтого тела, в связи с этим ее называют недостаточностью желтого тела. При наступлении беременности концентрация прогестерона увеличивается до 7-й недели, потом немного снижается и с 10-й недели снова постепенно увеличивается до момента родов.
Прогестероновая недостаточностью проявляется болезненными месячными и выраженным предменструальным синдромом. Вторая фаза зависит от первой фазы и если последняя прошла правильно и закончилась овуляцией, то вторая фаза будет без нарушений. Прогестероновая недостаточность в изолированном варианте встречается очень редко, поэтому рассматривается в целом в контексте яичниковой недостаточности.
Причины
- Климакс — физиологическое угасание функции яичников начинается после 45 лет и сопровождается снижением эстрогенов в крови, несмотря на стимуляцию их фолликулостимулирующим гормоном. Помимо вегетативных проявлений появляются урогенитальные нарушения, недержание мочи и остеопороз.
- Последствие хирургических операций. Удаление или частичная резекция яичников по показаниям приводит к искусственному климаксу.
- Последствие курса лучевой терапии.
- Лечение антигонадотропинами при лечении эстроген-зависимых заболеваний.
- Нарушение функции гипофиза и гипоталамуса.
- Синдром резистентных яичников (в этом случае эстрогеновые рецепторы яичников не отвечают на стимуляцию).
- Синдром истощения яичников. В данном случае недостаточность эстрогенов наступает до 40 лет.
- Хронические заболевания яичников, частые аборты.
- Генетическая предрасположенность.
- Экзогенные воздействия. Ионизирующая радиация, химические реагенты, никотин, алкоголь, прием транквилизаторов или антидепрессантов вызывают разрушение овариальной ткани. Вирусы гриппа, паротита и краснухи также подавляют функцию фолликулов.
- Эндокринные заболевания: сахарный диабет, болезнь Аддисона, гипотиреоз могут сопровождаться несостоятельностью яйцеклеток.
- Длительное применение гормональных препаратов, длительные протоколы стимуляции суперовуляции при ЭКО.
- Стрессовые состояния и расстройства психики.
- Физическое истощение, авитаминозы, изнуряющие диеты, низкий вес — ухудшают функцию яичников вплоть до исчезновения месячных.
Частые причины гипоэстрогении у молодых женщин:
- психоэмоциональные и чрезмерные физические нагрузки;
- анорексия;
- дисфункция гипофиза;
- гиперпролактинемия;
- заболевания щитовидной железы;
- генетические дефекты (синдром Шерешевского-Тернера, синдром ломкой Х-хромосомы);
- воздействие токсинов, медикаментов и радиации;
- хронические заболевания почек.
Симптомы
После 50 лет симптомы недостатка эстрогена у женщин включают различные вегетативно-сосудистые (приливы, повышенная потливость, головокружение, повышение давления, дрожь в теле), эндокринные (прибавка веса) и нейропсихические (раздражительность, головные боли, плаксивость, панические атаки, сниженное настроение, тревожность, плохой сон, депрессия, снижение работоспособности) проявления. Недостаток эстрогена у женщины появляется также урогенитальными (сухость влагалища, частые циститы, недержание мочи) и сексуальными (снижение либидо, болезненный половой акт, отсутствие оргазма) нарушениями. В последнюю очередь дефицит эстрогена вызывает обменные нарушения: остеопороз, ломкость ногтей, выпадение волос и болезнь Альцгеймера. Отмечается ухудшение памяти и способности концентрации внимания, утомляемость, боли в суставах, кожный зуд, нарушения пищеварения (склонность к запорам), пародонтоз.
Нехватка гормонов у молодых женщин проявляется снижением фертильности, болезненным сексом (диспареуния), болезненностью груди, рецидивирующей инфекцией мочевыводящих путей, нерегулярными и скудными месячными (олигоменорея) или их отсутствием (аменорея). Характерны перепады настроения, появление головных болей или усиление существовавших, депрессия, постоянная усталость. Приливы жара и ночная потливость у молодых женщин встречается реже, чем у женщин в возрасте менопаузы.
Анализы и диагностика
- При опросе женщин до 40 лет выясняют наличие семейных случаев раннего выключения функции яичников, перенесенные инфекционные заболевания, эндокринные и аутоиммунные.
- Уровень эстрогенов и прогестерона в крови. Женские гормоны определяют в определенные дни цикла. Эстрогены проверяют на 3-й день цикла, а прогестерон на 21–22 день при 28-дневном цикле. Снижение эстрадиола может быть связано со следующими заболеваниями и состояниями: задержка полового развития, гипотиреоз, гипогонадизм, синдром поликистозных яичников, естественная менопауза, синдром Шерешевского-Тернера, дисфункция коры надпочечников, прием оральных контрацептивов. Снижение уровня эстрона выявляется при синдроме Шерешевского-Тернера, дисфункции яичников и гипопитуитаризме (снижение функции гипофиза с недостаточной выработкой его гормонов). Снижение уровня эстриола у беременной может свидетельствовать о надпочечниковой недостаточности у плода, синдромах Дауна и Эдвардса, дисфункции плаценты, хорионкарциноме, пузырном заносе, трофобластической тератоме, а также на фоне приема беременной глюкокортикоидов, Пенициллина и эстрогенов.
- Определение уровня антимюллерова гормона. Это маркер овариального резерва. При преждевременном выключении яичников при низком АМГ выявляют высокие уровни ФСГ и ЛГ.
- Определение уровня ФСГ и ЛГ. В норме уровень ФСГ в два раза выше, чем ЛГ. В менопаузу уровни ФСГ и ЛГ не имеют циклических колебаний. Понижение ФСГ связано с гипофизарной недостаточностью, синдром поликистозных яичников, синдром Шихана, анорексией, опухолью яичников, расстройствами психики, повышенным уровнем гормона пролактина. Повышения уровня ФСГ отмечается при эндометриозе, менопаузе, опухолях гипофиза и гипоталамуса. Снижение уровня ЛГ связано с избыточной массой, недостаточностью лютеиновой фазы, курении, стрессах, отсутствии овуляции, болезни Симмондса, синдроме Шихана и Денни-Морфана. Повышение уровня ЛГ отмечается при эндометриозе, истощенных яичниках, поликистозных яичниках, новообразованиях гипофиза, почечной недостаточности, голодании, чрезмерных физических нагрузках.
- Измерение базальной температуры. Женщина выполняет эту процедуру каждый день в одно время, лежа в постели. Градусник вставляется в анальное отверстие и всегда используется один градусник.
- Мазок на половые инфекции.
- УЗИ органов малого таза. При исследовании выявляют анатомические дефекты, состояние эндометрия и яичников. При первичной недостаточности яичников отмечается уменьшение их объема и значительное снижение овариального резерва. при гистологическом исследовании яичников у 35% пациенток обнаруживают первичные фолликулы.
- По показаниям проведение гистероскопии.
- Биопсия эндометрия. Исследование проводится для исключения онкологии.
Лечение
Решение проблемы гипоэстрогении требует комплексного подхода и для этого необходимо:
- Соблюдение режима труда и отдыха.
- Воздействие на психоэмоциональное состояние женщины (помощь психотерапевта или психолога, аутогенная тренировка).
- Нормализация веса и обменных нарушений.
- Лечение урогенитальной инфекции.
- Восстановление иммунного статуса.
- При нарушении гемодинамики в сосудах матки и яичников назначаются вазоактивные препараты (Актовегин, Пентоксифиллин, Миноксидил, Трентал).
- Назначение фитотерапевтических процедур с седативным действием (воротник по Щербаку с магнезией и бромом, электросон, гальванизация головного мозга, центральная электроаналгезия (ослабляет вегетативные проявления, уменьшает нервное напряжение), эндоназального электрофореза с витамином В1 (профилактика потери беременности), иглорефлексотерапии, водных процедур, грязелечения, ручного массажа.
- Седативные травы (пустырник, корень валерианы, мелиса, пион, мята перечная) и тонизирующие (настои лимонника китайского, заманихи, корня женьшеня).
- Антидепрессанты, ноотропы (Билобил, Пирацетам) и дневные транквилизаторы (Диазепам, Тазепам).
На втором этапе лечение недостатка эстрогена у женщин предусматривает назначение гормональной терапии, которая при эстрогенной недостаточности у женщин любого возраста облегчает вегетативные и мочеполовые симптомы, защищает костную систему от потери кальция и предупреждает развитие сердечно-сосудистых заболеваний. При этом заместительная гормональная терапия не решает проблему наступления беременности — самопроизвольное зачатие у молодых женщин с преждевременной недостаточностью яичников наступает только в 4–8% случаев.
Лечение нехватки гормона эстрогена замещением гормона зависит от возраста женщины. У женщин репродуктивного возраста синдромом истощенных яичников или после удаления/резекции яичников лечение начинают с эстроген-гестагенных препаратов: Клайра, Анабелла, Видора, Джес, Ярина, Мидиана.
В климактерии применяются различные препараты эстрогенов:
- Эстриол. Применяют при климаксе с явлениями атрофического кольпита (крем или свечи): Ованелия, ДляЖенс эстри, Овестин, Овипол Клио, Эстровагин. Сначала в интенсивном режиме (ежедневно) гормоном насыщают организм, а потом применяется поддерживающая доза раз в неделю. Если есть необходимость назначают таблетки.
- Эстрадиола валерат (Прогинова, Клайра, Эстрафем, Дивина, Климен, Климодиен) и левоноргестрел. Это таблетки по 21 или 28 шт. Эти препараты применяют если необходимо устранить кольпит и общие симптомы менопаузы.
Удобством является то, что эстрогенные препараты имеют разную форму выпуска — таблетки, гель, крем, свечи, пластыри. При приеме внутрь биодоступность меньше, чем при применении пластырей, поскольку при всасывании отмечаются потери. Пластыри (Эстрамон, Климара) обеспечивают постепенное поступление в кровь гормона и его постоянную концентрацию.
В климактерическом периоде при ранних менопаузальных расстройствах заместительное лечение назначается по строгим показаниям с коррекцией дозы и длительности лечения. Назначаются минимальные дозы, которые устраняют симптомы и не позднее 5 лет с начала менопаузы. Кроме того, при климаксе применяются только натуральные эстрогены (Эстрофем, Овестин, Климара, Дивигель, Премарин). Предпочтение отдают препаратам эстриола, поскольку они вызывают незначительную пролиферацию эндометрия.
В зависимости от этапа климакса назначаются разные режимы приема препаратов:
- В перименопаузе — препараты, которые имитируют менструальный цикл (Дюфастон, Климен, Климонорм, Фемостон, Цикло-Прогинова, Эстрожель).
- У 80% женщин в перименопаузе возникают вегетативные симптомы, обильные месячные, боль в молочных железах, нарушения сна, ухудшение настроения и отсутствие овуляции. Многие из этих симптомов связаны с низким прогестероном. При таких нарушениях показано назначение эстроген+ прогестерон. При циклической терапии в перименопаузу в дополнение назначается Утрожестан в таблетках по 200 мг с 14 по 25 дни цикла и повторяют каждый цикл. При непрерывной терапии Утрожестан применяют каждый день по 100 мг вместе с эстрадиолом.
- В постменопаузе показано непрерывное лечение, не дающее кровотечений: Климадиен, Анжелик, Мирена + Климара, Фемостон 1/5, Эстрожель + Утрожестан. Женщинам старше 50 лет иногда эстрогены назначают 2–3 месяца непрерывно, а потом гестагены в течение 2–3 недель.
- При удаленной матке — эстрогены (Эстрожель, Климара, Прогинова, Дивигель).
- При метаболическом синдроме, ожирении — лечение в соответствии с фазами — эстрогенные препараты, а потом гестагенные: Дивигель, Эстрожель, Утрожестан.
Если женщина отказывается от гормональной терапии или ее назначение противопоказано, врач может предложить фитотерапию или БАДы, в составе которых эстрогеноподобные вещества. Такие препараты не имеют противопоказаний и в большинстве своем содержат цимицифугу, сою, шалфей, лигнаны семян льна. Также повышают уровень эстрогенов хмель, гибискус, пажитник, красный клевер и красная щетка. Готовые препараты на основе растений, витаминов и минералов: Ременс, Сойфем, Климаксан, Ремифемин, Климактоплан, Климадинон, Клеверол, Ци-Клим, Менопейс Плюс, Эстровэл, Менорил. Фитоэстрогены являются антиоксидантами, уменьшают приливы и положительно действуют на нервную систему.
Если имеет место эстроген-прогестероновая недостаточность, то в первой фазе пациентке назначаются препараты, содержащие эстроген (Овестин, Овепол, Оведон), а с 14-16-го дня — прогестерон (Дюфастон, Утрожестан) или комбинированные препараты (Фемостон, Джанет, Овидон, Три-Регол, Новинет, Мерсилон). В результате лечения восстанавливается цикл. Женщинам, которые хотят забеременеть с помощью репродуктивных технологий, назначается биоидентичный прогестерон (Утрожестан) вагинально. При подготовке к беременности при наличии прогестероновой недостаточности для поддержки лютеиновой фазы Утрожестан применяют с 17 по 26 день цикла и количество циклов не ограничено. Он не угнетает овуляцию. При привычном невынашивании при наступлении беременности препарат назначается не менее 10 недель после зачатия и на поздних сроках беременности.
Доктора
Лекарства
Препараты для заместительной терапии: Дюфастон, Фемостон, Овестин, Овепол, Оведон, Утрожестан, Эстрожель, Климара, Прогинова, Анжелик, Мирена, Эстрофем, Синапаузе, Дивигель, Премарин, Ованелия, ДляЖенс эстри, Овипол Клио, Эстровагин, Клайра, Анабелла, Видора, Джес, Ярина, Мидиана.
Диета

Диета при климаксе у женщин
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1500-1600 руб. в неделю
В лечении климактерических расстройств большое значение имеет диетотерапия. Женщинам рекомендуется употребление нежирного мяса, овощей и фруктов, кисломолочных продуктов, цельнозерновых круп (гречневая, овсяная, перловая), чечевицы, сои и соевых продуктов. Одновременно ограничиваются животные жиры, соль, сахар, жареные блюда, мучные изделия, шоколад, кофе, острые блюда и приправы, алкоголь.
Диета при климаксе у женщин должна включать продукты, которые повышают уровень эстрогенов:
- соя и соевые продукты;
- злаковые (овес, пшеница, ячмень);
- бобовые культуры, включая чечевицу и нут;
- баклажаны, помидоры, морковь, капуста, красный виноград, кукуруза, авокадо, чеснок, тыква, шпинат, брокколи и брюссельская капуста;
- семена льна, орехи;
- рыбий жир;
- молочные продукты;
- морские водоросли;
- растительное масло.
Профилактика
Профилактика заключается в:
- исключении/сведении к минимуму неблагоприятных воздействий (химическое, медикаментозное, радиационное) на яичники;
- лечении хронических заболеваний половых органов и соматических заболеваний, которые вызывают дефицит эстрогенов;
- выборе щадящих органосохраняющих операций.
Последствия и осложнения
- Нарушения цикла (аменорея, отсутствие овуляции, олигоменорея, недостаточность лютеиновой фазы). Причина отсутствия овуляции — дисфункция гипоталамуса, опухоль гипофиза, пролактинома, гиперпролактинемический синдром, гипотиреоз.
- Урогенитальные расстройства. Самое яркое проявление гипоэстрогении — атрофический кольпит и уретрит. Эти заболевания характеризуются истончением и сухостью слизистой, вследствие чего появляются боль при половом акте, частые уретриты, циститы и недержание мочи.
- Риск развития ишемической болезни сердца, гипертонии и аритмий. Сердечно-сосудистые заболевания связаны с небольшой продолжительностью жизни.
- Нарушения сна, раздражительность, депрессии.
- Ухудшение когнитивных функций.
- Остеопороз и патологические переломы.
- Снижение местного и общего иммунитета, поскольку угнетается функция Т- и В-лимфоцитов.
Прогноз
Учитывая последствия дефицита эстрогенов, значительно снижается качество жизни женщины и повышается общая заболеваемость. Изматывающие приливы беспокоят до 20 раз в сутки, а расстройства сна (нарушение засыпания, поверхностный сон, частые пробуждения) вызывают слабость и разбитость в течение дня. Основным путем устранения неблагоприятных симптомов, профилактики осложнений является заместительная гормональная терапии, которая должна начинаться как можно раньше. Благодаря индивидуальным схемам лечения можно контролировать все проявления гипоэстрогении и предупреждать ее последствия. При лечении прогноз для жизни благоприятный.
Для женщин с преждевременной недостаточностью яичников оптимальным является сочетание эстрогена и микронизированного прогестерона, которое устраняет все симптомы. Однако, серьезной проблемой является бесплодие. При полной форме преждевременной недостаточности яичников у женщин нет возможности достичь беременности своими гаметами. Программы стимуляции функции яичников дают очень низкие результаты (не более 5% случаев беременности). Единственная возможность достичь беременность — программа с применением ооцитов донора или эмбрионов. Шанс выше у женщин с нормальным уровнем ФСГ и при неполной недостаточности яичников. При этом заместительная терапия позволяет забрать и сохранить генетический материал женщины для последующего использования в репродуктивных технологиях.
Список источников
- Демина Т.Н. Недостаточность лютеиновой фазы: этиология, патогенез, диагностика дифференцированный подход (лекция для врачей-интернов)/ Педагогика высшей школы Том 24, № 2, 2019, С 33–36.
- Заболотнов В.А., Шатило В.И., Рыбалка А.М., Куприяненко А.В. От недостаточности лютеиновой фазы к гипоталамо-гипофизарно-яичниковой дисфункции // Reproductive endocrinology. 2018. № 3 (41). С. 73–76.
- Кравченко Е.Н., Воронцова М.С. Преждевременная недостаточность яичников, современный взгляд на проблему/Мать и дитя Кузбасса, 2022, №1 (88), С. 4–6.
- Спириденко Г.Ю., Петров Ю.А., Палиева Н.В. Репродуктивный потенциал женщин с преждевременной недостаточностью яичников // Медико-фармацевтический журнал "Пульс". 2021. Т23. №8. С. 41–48.
- Н.А. Шешукова П.В. Буданов К.Р. Бахтияров Клиническая гинекология. Учебное пособие, Чебоксары, 2020, 241с.






 Дюфастон
Дюфастон Фемостон
Фемостон Овестин
Овестин Утрожестан
Утрожестан Эстрожель
Эстрожель Климара
Климара Дивигель
Дивигель Анжелик
Анжелик Эстрофем
Эстрофем












Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...