Влажный кашель
Общие сведения
Влажный кашель всегда сопровождается отхождением мокроты. Он зарождается в глубине грудной клетки. После него пациент ощущает облегчение, может исчезать тяжесть в груди, поскольку дыхательные пути освобождаются от мокроты.
Главным отличием влажного кашля от сухого является отхождение мокроты, с помощью которой организм пытается избавиться от болезнетворных микроорганизмов, провоцирующих воспалительный процесс.
Приступы влажного кашля зачастую сопровождаются хрипами и клокотом. Они усиливаются в ночное время или по утрам при изменении положения тела и даже после еды.
Переход кашля из сухого во влажный свидетельствует об улучшении состояния пациента, но он не означает, что не нужно продолжать лечение. Если не помогать организму выводить мокроту, воспалительный процесс может усилиться и разовьются осложнения.
Влажный кашель мешает нормально спать и дышать, влияет на качество жизни и работоспособность. Его появление может свидетельствовать о тяжелых болезнях органов дыхания, поэтому обращаться к врачу нужно обязательно, чтобы узнать причину.
Классификация
По продолжительности влажный кашель бывает следующих видов:
- Острый. Его провоцируют ОРВИ, грипп и их осложнения – бронхит, пневмония. Продолжительность не более 3 недель.
- Затяжной. Продолжительность кашля от 3 до 8 недель. При его возникновении необходимо обратиться в больницу, поскольку причина чаще всего серьезная. Это может быть рецидив трахеита или бронхита после лечения, туберкулез, бронхиальная астма.
- Хронический. Длится более 2 месяцев, может то усиливаться, то утихать. Одна из частых причин хронического кашля у детей – недолеченное инфекционное заболевание органов дыхания. Неинфекционной причиной является хронический бронхит, ХОБЛ, бронхиальная астма.
По интенсивности кашель бывает легкий, умеренный и сильный, кратковременный и приступообразный, болезненный и безболезненный, по частоте — эпизодический, частый и постоянный, по времени возникновения — утренний, вечерний, дневной и ночной. Процесс откашливания может быть легким или затрудненным, со скудным или значительным отхождением слизи.
Признаки
Главный признак продуктивного кашля – это отхождение мокроты, которое может сопровождаться хрипами в легких и болью в грудной клетке. Приступы зачастую усиливаются в ночное время, когда пациент длительное время находится в горизонтальном положении.
При инфекционных заболеваниях влажный кашель дополняется следующими симптомами:
- повышение температуры тела;
- насморк, заложенность носа;
- боль в горле;
- слабость, сонливость;
- головная боль;
- ломота в теле.
При пневмонии усиливается потливость, появляется одышка при минимальных физических нагрузках и боль в области грудной клетки или спине в проекции легких при глубоком вдохе. При ларингите изменяется голос, он становится сиплым или вовсе пропадает.
Влажный кашель, сопровождающийся свистящим дыханием, является признаком обструкции дыхательных путей. Такие симптомы присущи бронхоспазму, бронхиальной астме и хронической обструктивной болезни легких. Появление слезотечения, обильных слизистых выделений из носа, чихания и кожного зуда свидетельствует об аллергической природе кашля.
Влажный кашель может иметь серьезные последствия, поэтому при возникновении следующих признаков нужно немедленно обращаться в больницу:
- обильное выделение густой мокроты («полным ртом»);
- хрипы при дыхании, которые слышны без фонендоскопа;
- мокрота зеленого цвета;
- осиплость или исчезновение голоса;
- свистящее дыхание;
- сильная боль в груди;
- высокая температура тела, которая держится несколько дней;
- нарастающая одышка;
- затрудненное дыхание;
- похудение;
- сильная слабость, головокружение;
- кашель возник внезапно, не на фоне ОРВИ или простуды, приступы возникают после еды;
- усиленное потоотделение;
- приступы кашля до рвоты;
- в мокроте есть кровь или гной;
- кашель длится более 14 дней.
Вышеперечисленные симптомы могут представлять угрозу здоровью пациента, особенно если им является ребенок или человек в преклонном возрасте.
Причины
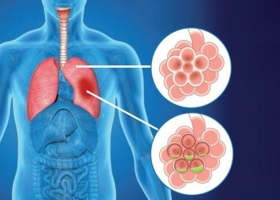
Влажный кашель локализуется в области бронхов и легких, является защитным рефлексом. Причиной мокроты при кашле является воспалительный процесс в нижних отделах. Задача образовавшейся слизи – очистить дыхательные пути от чужеродных элементов.
Влажный кашель полностью проходит, когда дыхательные пути очищаются от мокроты.
Из-за воспаления часть клеток ресничного эпителия отмирает. Образовавшаяся слизь трудноотделяемая, поскольку имеет густую консистенцию. Она не может быстро выйти наружу, поэтому застаивается и является благоприятной средой для размножения патогенных микроорганизмов. Мокрота раздражает дыхательные центры при дыхании и смене положения, провоцирует продуктивный рефлекс с отхождением бронхиального секрета.
В 67 % случаев обращения к врачам причиной влажного кашля являются инфекции, а именно:
- вирусы – гриппа, парагриппа, риновирусы, коронавирусы, респираторно-синцитиальный вирус;
- бактерии – стафилококки, пневмококки, гемофильная палочка, палочки Коха (являются причиной мокроты зеленого цвета);
- грибки рода кандида;
- простейшие – пневмоцисты;
- внутриклеточные паразиты – хламидии, микоплазмы.
Приступы сильного мокрого кашля – это признак острого воспаления вследствие действия вирусов или бактерий. Они зачастую свидетельствуют о поражении нижних отделов дыхательных путей – бронхов или легких.
Заболевания, при которых появляется сильный продуктивный кашель с температурой:
- фарингит, ларингит, гнойная ангина;
- гайморит, синусит;
- бронхит;
- пневмония;
- плеврит;
- дифтерия, скарлатина.
Сильный кашель с мокротой по утрам бывает у 50 % курильщиков. Его провоцирует первая утренняя сигарета, позволяющая «раздышаться».
Кашель с мокротой без температуры может быть из-за насморка. Он встречается у пациентов с аденоидитом, вазомоторным, аллергическим или постинфекционным ринитом, а также хроническим гайморитом, которым присущий синдром постназального затека. Кашлевой рефлекс возникает из-за того, что слизь из верхних дыхательных путей или околоносовых пазух попадает в ротоглотку, раздражая нервные окончания горла.
Еще одна причина кашля без температуры – вдыхание пыли, производственных отходов и летучих химикатов, провоцирующих хронический бронхит и хроническую обструктивную болезнь легких (ХОБЛ). Факторами риска является:
- работа на вредном производстве;
- постоянное нахождение в замкнутом пространстве, где в воздухе присутствует пыль, дым, химические вещества и прочие частицы;
- проживание в экологически загрязненных регионах, например, вблизи заводов, автопредприятий, аэропортов.
К неинфекционным причинам продуктивного кашля также относятся аллергические заболевания и побочные эффекты лекарств.
Болезни
От заболевания, спровоцировавшего продуктивный кашель, зависит цвет и консистенция мокроты, тяжесть приступов и сопутствующие симптомы:
- ОРВИ и грипп. Влажный кашель приходит на смену сухому. После тяжелой вирусной инфекции, спровоцировавшей осложнения, может быть продолжительный период откашливания.
- Инфекционные заболевания верхних и нижних дыхательных путей. Кашель с отхождением мокроты встречается при фарингите, ларингите, тонзиллите, рините, трахеите, бронхите, бронхиолите и пневмонии.
- Аллергический ринит. Кашель спровоцирован раздражением задней стенки глотки отделяемым из носа. Он сопровождается чиханием, ухудшением обоняния, заложенностью носа, ощущением зуда и жжения в носовой полости, слезотечением.
- Аденоидит. Это заболевание, характеризующееся воспалением аденоидов. Особенность кашля при аденоидите в том, что он безобидный, зачастую появляется ночью и по утрам, поскольку днем пациент сглатывает слизь, стекающую по задней стенки глотки с аденоидов.
- Бронхиальная астма. Это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Для него характерно нарушение бронхиальной проходимости из-за контакта с аллергеном. Пациентам присущ кашель с вязкой и густой прозрачной мокротой, которая выделяется зачастую послу приступа, одышка в состоянии покоя, свистящее дыхание, ощущение нехватки воздуха с затрудненным выдохом. Приступы астмы случаются внезапно, часто ночью. Их провоцирует острый бронхоспазм, слизистые пробки и отек слизистой бронхов.
- Туберкулез. Кашель может быть как малозаметным продуктивным с незначительным выделением мокроты, так и сухим мучительным, особенно ночью и утром. Его продолжительность не менее 3 недель.
- Хроническая обструктивная болезнь легких (ХОБЛ). Сопровождается кашлем с небольшим количеством отделяемой мокроты. Сопутствующие симптомы болезни – одышка в покое или при физических нагрузка, хрипы, свистящее дыхание, быстрая утомляемость.
- Муковисцидоз. Легочная форма этой болезни проявляется мучительным приступообразным кашлем с выделением вязкой слизисто-гнойной мокроты. Температура тела может быть в пределах нормы, пациент теряет вес, испытывает слабость, ухудшается состояние кожи и волос.
- Бронхоэктазы. Могут привести к хроническому кашлю. Представляют собой расширение участков бронхов, обусловленное разрушением части стенок со скоплением гнойной мокроты.
- Ларингофарингеальный рефлюкс. Основные симптомы – малопродуктивный кашель после еды, боль в горле, осиплость голоса.
- Гидроторакс. Жидкость в плевральной полости может скапливаться из-за инфекций, опухолей, травм, тромбоэмболии легочной артерии, сердечной, почечной и печеночной недостаточности. Сначала появляется сухой кашель, который по мере усиления отека переходит в мокрый с выделением мокроты розового цвета.
- Абсцесс легкого. Характеризуется гнойным расплавлением легочной ткани. У больного поднимается высокая температура, появляются влажные хрипы и мучительный кашель с откашливанием большого количества мокроты.
- Первичная цилиарная дискинезия. Это редкое наследственное заболевание, характеризующееся нарушением двигательной функции ресничек эпителия, из-за чего мокрота не может нормально выводиться.
- Рак легких. Одним из симптомов онкологической болезни является навязчивый непроходящий более 2 недель кашель с большим количеством слизи, в которой может присутствовать кровь.
Анализы и диагностика
При появлении кашля необходимо обратиться к терапевту или педиатру. Доктор проведет необходимое обследование и подберет эффективное лечение. Если с постановкой диагноза возникнут трудности, терапевт направит пациента к узкопрофильному специалисту – пульмонологу-аллергологу, отоларингологу, инфекционисту или онкологу. Консультация этих врачей может потребоваться, когда кашель не проходит более 3 недель или сопровождается специфическими симптомами туберкулеза, бронхиальной астмы, ХОБЛ и т. д.
На первичном приеме доктор изучает основные жалобы больного и историю его болезней, проводит опрос, риноскопию, визуальный осмотр слизистой оболочки горла (фарингоскопию) и аускультацию органов дыхания, определяет сатурацию, по необходимости измеряет артериальное давление и температуру тела. На основании полученной информации, врач назначает необходимые исследования.
Отличить сухой кашель от влажного достаточно просто, так как первый не сопровождается отхаркиванием мокроты. Влажные хрипы могут быть слышны не только при прослушивании легких (аускультации), но и без фонендоскопа при дыхании.
Методы диагностики, применяемые при влажном кашле:
- Рентген/КТ бронхов, легких или околоносовых пазух. Конкретный вид исследования зависит от клинической картины. Чаще предпочтение отдается рентгенографии из-за ее доступности. КТ может потребоваться, когда необходимо отличить туберкулез от пневмонии, поскольку она позволяет визуализировать легочную ткань с большей детализацией. Также данному исследованию отдают предпочтение при низком пока зателе насыщения крови кислородом и признаках дыхательной недостаточности.
- Эндоскопические исследования – ларингоскопия или бронхоскопия. Осмотр дыхательных путей изнутри с помощью эндоскопа требуется при подозрении на онкопатологии. В ходе бронхоскопии удается получить образцы тканей и мокроты для последующего микро-, цито- и патогистологического исследования.
- Бакпосев мокроты с антибиотикограммой. Позволяет определить вид бактерий, которые вызвали воспаление и подобрать эффективные антибактериальные препараты для лечения. Исследование требуется при гнойно-воспалительных заболеваниях дыхательный путей (бронхит, пневмония, плеврит, абсцесс легкого), а также при хронических патологиях, как ХОБЛ или муковисцидоз. Посев на микрофлору мокроты с определением чувствительности к антибиотикам назначают перед антибиотикотерапией. При подозрении на туберкулез исследование бактерий в мазке определяют с помощью ПЦР, прямой бактериоскопии или бактериологического метода.
- Реакция Манту или туберкулиновая проба. Предназначена для предварительного скрининга. Используется для определениях пациентов, которые нуждаются в дополнительном обследовании.
Утреннюю порцию мокроты собирают в стерильный контейнер во время кашля.
- Исследование функций легких. Требуется при одышке и затяжном кашле. Представляет собой дыхательные тесты для оценки работы легких — их способности удерживать, перемещать воздух внутрь и наружу, поглощать кислород. Основные функциональные легочные тесты – это спирометрия и пульсоксиметрия. Более сложное обследование включает измерение объема легких и их податливости, полный кардиопульмональный нагрузочный тест.
- Клинический и биохимический анализы крови. Показывают характер и тяжесть патологического процесса, общее состояние здоровья. Рост СОЭ и лейкоцитов свидетельствует об усилении воспаления, в частности вызванного бактериальной инфекцией, эозинофилов – об аллергической реакции, лимфоцитов – о вирусной природе кашля, снижение лимфоцитов – об истощении организма. Для дифференциальной диагностики вирусной и бактериальной инфекции также используют С-реактивный белок. Его увеличение указывает на активную фазу заболевания, существенный рост наблюдается именно при бактериальном возбудителе.
- Анализ на антитела IgA, IgG и IgM. Может потребоваться при подозрении на аллергическое происхождение кашля, а также для диагностики острой фазы течения туберкулеза.
- Аллергопробы. Позволяет понять причину аллергического кашля.
В случае продуктивного кашля всегда исследуется мокрота. По ее цвету, вязкости, количеству и консистенции даже без бакпосева предварительно можно предположить причину:
- Прозрачная густая. Свидетельствует о воспалительном процессе в дыхательных путях. Бывает при бронхите, трахеите, а также при бронхиальной астме.
- Белая мокрота при кашле. Такой оттенок слизь приобретает из-за отека слизистой оболочки дыхательных путей, который затрудняет ее отхождение. Прозрачная и белая мокрота указывает на вирусную или аллергическую природу болезни. Бронхиальный секрет водянистый, его чаще много. На поздних стадиях вирусного бронхита мокрота приобретает желтый или зеленый оттенок. Бронхиальный секрет белого цвета, консистенция которого напоминает творожистую, может быть признаком пневмонии грибкового происхождения. Грибковое поражение также имеет слизь с комочками.
- Желтая мокрота при кашле. Характерна бактериальным поражениям, встречается часто. Чем ярче ее оттенок, тем выше концентрация эозинофилов. Мокрота желтого цвета присуща гриппу и ОРВИ, бронхиту, синуситу. По мере усугубления воспалительного процесса она приобретает зеленый оттенок. Если в слизи содержится гной, то речь может идти о пневмонии.
Неприятно пахнущая мокрота с гнойным включением – признак разрушения тканей.
- Зеленая мокрота при кашле. Это признак активной бактериальной инфекции. Такой окрас получается из-за нейтрофилов, которые уничтожают грибки и бактерии. Кашель с зеленой мокротой у взрослых появляется при гайморите, ларингите, пневмонии, бронхите. На начальных стадиях заболеваний слизь бывает желто-зеленая. Если выходит зеленая мокрота при кашле без температуры, то это может быть муковисцидоз. При абсцессе легких секрет приобретает неприятный гнилостной запах, становится очень густым.
- Коричневая мокрота при кашле. Ее еще называют «ржавой». Мокрота коричневого цвета часто встречается у курильщиков, также бывает при пневмонии, бронхите, кистозном фиброзе и абсцессе легких. Красновато-ржавый оттенок может свидетельствовать о повреждении мелких сосудов, в том числе во время сильного кашля. Чем больше времени прошло с момента кровопотери, тем темнее будет оттенок.
- Розовый или красный оттенок мокроты. Является тревожным признаком, указывает на кровопотерю. Характерный для туберкулеза, абсцесса или инфаркта легкого, онкологических заболеваний. Пенистая розовая мокрота – признак отека легкого.
- Мокрота серого цвета. Присуща инфекционным заболеваниям органов дыхания на начальной стадии. Реже серый цвет слизи указывает на запущенные формы туберкулеза и онкологические заболевания легких.
- Черная мокрота. Встречается у шахтеров из-за вдыханий угольной пыли.
Как лечить кашель с мокротой
Лечение подбирается лечащим врачом на основании результатов обследования. Чтобы избавиться от мокрого кашля, необходимо устранить первопричину, например, инфекционный агент и воспалительный процесс. В этих целях применяют антибиотики или противовирусные препараты. При туберкулезе показано специфическое противотуберкулезное лечение.
Если мокрота зеленая, густая и плохо откашливается, требуется ее разжижение. Пациенту назначают отхаркивающие препараты и муколитики. Эти средства используют в комплексе, поскольку они повышают эффективность друг друга. Муколитики разжижают мокроту, а отхаркивающие средства стимулируют ее выведение из дыхательных путей.
Противокашлевые препараты при влажном кашле не применяют, поскольку они угнетают кашлевой рефлекс, чем способствуют застою бронхиального секрета и усилению воспаления.
При спазме дыхательных путей обязательно применяют бронхиальные спазмолитики, которые расширяют просвет бронхов и ускоряют выведение слизи. Аллергический кашель лечат с использованием антигистаминных средств.
Как быстро избавиться от кашля с мокротой? Помимо применения медикаментов, необходимо употреблять много жидкости. Обильный теплое питье позволяет вырабатывать большее количество слизи и быстрее очистить дыхательные пути от патогенных микроорганизмов. Нельзя ограничивать двигательную активность. Движение способствует отхождению мокроты и ускоряет процесс выздоровления. Постельного режима следует придерживаться только при высокой температуре тела или по назначению врача.
Лекарства
Лечение кашля с мокротой у взрослых
Что пить из лекарств, зависит от заболевания. Препараты для лечения влажного кашля у взрослого человека могут быть следующими:
- отхаркивающие – Линкас, Термопсол;
- муколитики – Амброксол, Карбоцистеин, АЦЦ;
- комбинированные средства, обладающие муколитическим и отхаркивающим действием – Бронхолитин, Бромгексин, Амбробене;
- бронхолитики – Сальбутамол, Фенотерол, Формотерол;
- антигистаминные препараты – Эриус, Цетрин, Тавегил.
При ХОБЛ помогает отказ от курения, избегание воздействия вредных факторов производства и окружающей среды, таких как пыль, пары кислот, щелочей, химических веществ.
Лечение влажного кашля у ребенка
Чтобы быстро вылечить кашель с трудноотделяемой мокротой Комаровский рекомендует давать детям много пить и увлажнять воздух в помещении любым доступным способом. Отхаркивающие и муколитические препараты применять до 18:00, не позже, иначе сильный мокрый кашель у ребенка продлится всю ночь. Эффективны следующие лекарства:
Что дать ребенку от влажного кашля, сопровождающегося спазмом бронхов? При бронхиальной астме и других заболеваниях, при которых сужается просвет бронхов и не отходит мокрота, потребуются бронхолитики. Заменить Эреспал, который запретили, можно Преднизолоном, Сальбутамолом, Будесонидом, Вентолином.
Процедуры и операции
Чем лечить влажный кашель у ребенка, помимо таблеток и сиропов? Действенным методом лечения являются ингаляции. Они быстрее действуют и имеют меньше побочных эффектов.
Облегчают влажный кашель физиотерапевтические процедуры:
- вибрационный массаж грудной клетки;
- электрофорез;
- лазеротерапия
- УВЧ терапия;
- ультразвуковое воздействие;
- УФ облучение.
Помимо физиотерапии, помогают откашляться дыхательные упражнения.
Лечение народными средствами
Неосложненный кашель можно лечить в домашних условиях с применением народных средств. Эффективны такие рецепты:
- сок редьки с медом;
- мед с брусничным соком;
- морковный сок с петрушкой;
- экстракты чабреца и корня алтея;
- кипяченое молоко с медом, щелочной минеральной водой, куркумой и 1 ч. л. соды.
Профилактика
Профилактика влажного кашля заключается в предупреждении заболеваний органов дыхания. Рекомендации:
- ежедневно гулять на свежем воздухе не менее 2 ч.;
- проветривать комнату;
- выбирать для жизни регионы с хорошей экологией;
- при работе в условиях загрязненного воздуха пользоваться респиратором;
- придерживаться сбалансированного питания;
- отказаться от вредных привычек, в том числе избегать пассивного курения;
- вести подвижный образ жизни;
- иметь здоровый сон не менее 8 ч.;
- вакцинироваться;
- избегать переохлаждения и контакта с больными на ОРВИ или грипп;
- придерживаться гипоаллергенной диеты при предрасположенности к аллергическим реакциям.
При первых симптомах плохого самочувствия следует обращаться к врачу, не заниматься самолечением.
Кашель с мокротой у взрослых
У курильщиков влажный кашель по утрам является нормой. Если он долгий, с трудноотделяемой белой мокротой, то вероятно, что речь идет о воспалительном процессе в дыхательных путях. Необходимо оценивать общее состояние здоровья и сопутствующие симптомы.
Влажный кашель у ребенка
Мокрый кашель без температуры с нормальным отхождением мокроты после ОРВИ проходит в течение 7-10 дней. Комаровский подчеркивает, что он лечится обильным питьем и увлажнением воздуха, и если усиливается при прогулках на улице, то это хороший сигнал. Лишь при плохом отхождении мокроты требуется применение отхаркивающих и муколитиков.
Диета
Еда не должна вызывать раздражение горла. Она должна быть теплой, мягкой или жидкой. Нельзя употреблять газированные напитки, есть кислое, жареное, острое, а также грубую пищу, например, сухари. Полезен куриный бульон и мясо курицы. Из напитков предпочтение следует отдавать травяным чаям, компоту из сухофруктов, отвару шиповника, молоку с медом. Также полезны овощные и фруктовые соки.
Если кашель аллергический, из рациона нужно убрать все аллергены. Необходимо отказаться от алкоголя и кофе.
Последствия и осложнения
Продолжительный влажный кашель влияет на качество жизни – мешает спать по ночам, тем самым вызывая дневную усталость и сонливость, провоцирует головную боль и головокружение, снижает работоспособность и когнитивные способности. Но это не самые негативные его последствия.
Застоявшаяся густая мокрота является благоприятной средой для размножения патогенных микроорганизмов, поэтому при несвоевременном или неправильном лечении существует вероятность вторичного бактериального инфицирования и возникновения осложнений в виде гнойного бронхита, пневмонии, плеврита, отека и абсцесса легких с последующей острой дыхательной недостаточностью.
На развитие осложнений указывает резкое ухудшение самочувствия, например, повышение температуры тела, одышка, сильная слабость, увеличение количества мокроты и изменение ее цвета (желтый, зеленый, коричневый или розовый оттенок).
При появлении влажного кашля немедленно нужно обращаться к врачу больным, которые имеют заболевания сердечно-сосудистой системы, кисты в печени, грыжи пищевода или брюшной полости, перенесли инсульт, операцию на сердце или сосудах. Эта группа пациентов находится в зоне риска развития осложнений.
Прогноз
Какой будет прогноз зависит от заболевания, спровоцировавшего влажный кашель, и своевременности лечения. Зачастую он благоприятный при ОРВИ и гриппе. Кашель удается полностью вылечить без плохих последствий.
Возникновение осложнений вероятно при затяжном течении кашля, связанным с вторичным инфицированием. Если пациент не соблюдает рекомендации врача касательно лечения, курит или имеет ослабленный иммунитет, то прогноз на выздоровление ухудшается. Кашель более 3 недель, который вовремя не лечили, может перерасти в бронхиальную астму, бронхит или пневмонию.
Необратимые изменения происходят при хроническом бронхите и ХОБЛ. В результате кашель появляется часто и длится долго. Хронические обструктивные заболевания легких и бронхов невозможно вылечить. Лечение направлено на снижение количества обострений и их тяжести, поддержание нормального качества жизни. Пациенту с ХОБЛ или бронхиальной астмой нужно проходить курсы поддерживающей терапии.
Прогноз при влажном кашле с кровохарканьем, характерным для туберкулеза и бронхолегочного рака, ближе к неблагоприятному. Появление такого симптома указывает на запущенность заболевания. Паллиативная поддержка позволяет продлить жизнь и улучшить ее качество.
Список источников
- С. Овчаренко Кашель – симптом легочных и внелегочных заболеваний // Врач // 2012. – №2
- Булгакова В. А., Игнатова А.С. Кашель: от понимания патофизиологии к выбору терапии // Педиатрия. Журнал им. Г. Н. Сперанского // 2017. – №1
- Радциг Е.Ю. Кашель - защитный механизм и симптом инфекций дыхательных путей // Педиатрия. Журнал им. Г. Н. Сперанского. 2009. №5.
- Блохин Б. М. Современный подход к решению проблемы кашля при острых респираторных инфекциях у детей. Вопросы современной педиатрии. 2016; 15 (1): 100–104.
- Файзуллина Р.А., Пикуза О. И., с соавт. Кашель от симптома к синдрому, диагнозу. Учебно-методическое пособие для слушателей послевузовского профессионального образования. Казань: КГМУ 2010 – 102с.
- Василевский И. В. Дифференциальная диагностика и терапия кашля у детей и подростков: Учеб-метод пособие / И.В.Василевский. – Минск.: БелМАПО, 2006. – 44 с.

















Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...