Высокая температура
Общие сведения
Температура тела — один из наиболее значимых показателей общего состояния организма, особая константа, отражающая большинство протекающих в организме патологических процессов. Более конкретно, температура тела представляет собой баланс между теплопродукцией (образование тепла в результате метаболизма основных нутриентов) и теплоотдачей (потерей жидкости через кожу, с дыханием, физиологическими испражнениями).
Норма температуры тела
В норме, показатель колеблется от 36,4 до 36,9 градусов Цельсия. Однако в течение дня значение может изменяться. Максимальные цифры на термометре можно увидеть с 17 до 21 вечера, возрастают таковые и после физической нагрузки, переедания, эмоционального перенапряжения. Минимальные значения, напротив, определяются в утренние часы, с 3 до 6 часов. Разница между утренней и вечерней температурой не должна превышать 0,6 градусов.
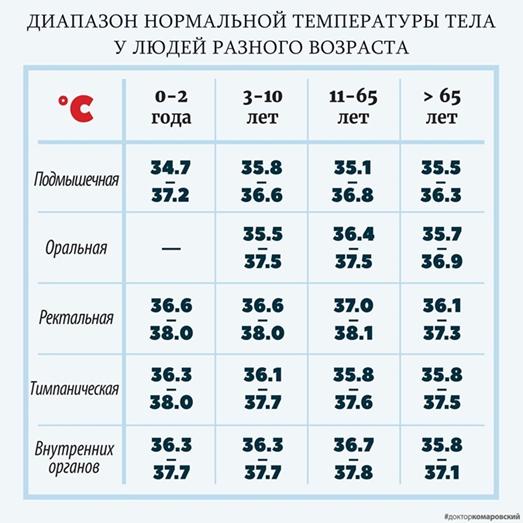
Нормальный диапазон
Классификация
В практической медицине, в зависимости от патогенеза клинического состояния, повышение температуры тела разделяют на 2 группы: лихорадка и гипертермия.
Лихорадочное состояние — повышение температуры тела до 37,0 и выше градусов Цельсия в результате защитной, компенсаторной реакции организма на воздействие провоцирующего фактора. Последними могут выступать патогены, аутоиммунные процессы, злокачественные новообразования.
Основой патогенеза в данном случае является изменение баланса цитокинов (интерлейкины, факторы некроза опухоли, интерфероны). Последние транспортируются с кровотоком к тканям-мишеням, усиливают синтез простагландинов из арахидоновой кислоты, активируется функция термочувствительных нейронов гипоталамуса. Структура головного мозга перестраивается, температура повышается.
Другим предполагаемым звеном патогенеза лихорадочного синдрома является непосредственное влияние цитокинов на центральную и периферическую нервную систему. Усиливается активность метаболизма, синтез антител, цитокинов, звеньев иммунной реактивности, увеличивается кровоток в почках, печень активно вырабатывает белки острой фазы. Совокупность перечисленных процессов обуславливает иммунный ответ на действующий патогенетический фактор, повышение температуры.
Гипертермия, в отличие от лихорадки, — это реакция на внешнее перегревание организма (солнечный удар, нарушение потоотделения различного генеза). Организм не способен метаболизировать поступившее тепло, гомеостаз нарушается. Температура тела возрастает.
Важным моментом в диагностике гипертермии, помимо цифр на градуснике, является и то, как часто повышается значение, длительность, тип кривой. Различают следующие виды:
- Лихорадка по продолжительности: молниеносная (несколько часов — 2 суток); острая (2-15 дней); подострая (15-45 дней); хроническая (более 45 дней).
- Лихорадка по высоте температуры: субфебрильная — до 38,0 (до 37,5 — низкая субфебрильная, 37,6-38,0 — высокая субфебрильная); фебрильная — 38,1-41,0 (до 39,0 — умеренная, 39,1-41,0 — высокая, свыше 41,0 — гиперпиретическая).
- По длительности: до 5 суток — кратковременная; 6-15 суток — длительная; более 15 суток — затяжная.
- По типу температурной кривой: постоянная (температура сохраняется весь день, до 38.5-39 и выше. Разница между значениями утром и вечером незначительная); послабляющая (колебания в течение суток незначительные, но более 0,1 градуса. Может опускаться ниже 38,0 градусов, но не возвращается к норме); перемежающаяся (разница между максимальной и минимальной температурой более 1 градуса. Значение может самостоятельно уменьшаться и увеличиваться. Характерны скачки температуры, от 36 до 38. Примеры заболеваний: малярия, сепсис.); возвратная (лихорадка в течение 2 дней — недели чередуется с периодом нормальной температуры также в течение нескольких дней); волнообразная (температура волнообразно снижается и повышается); истощающая (немного схожа с послабляющей, но разница в температуре в этом случае не 0,1, а 2-3 градуса); неправильная (закономерности в течении лихорадки отсутствуют).
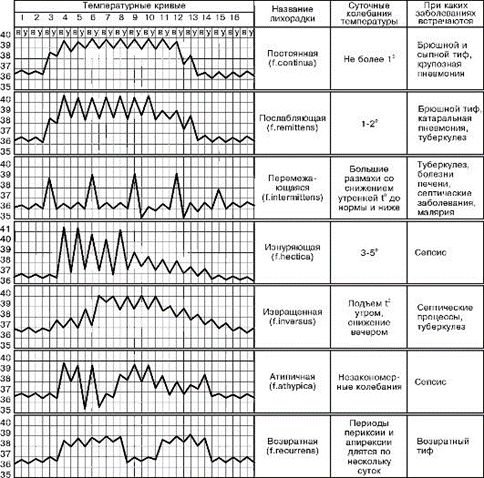
Температурные кривые
Для каждой из патологий характерен свой вариант течения лихорадки.
Признаки высокой температуры
Клинические проявления лихорадки определяет степень повышения температуры тела: лёгкая, среднетяжелая, тяжёлая и очень тяжёлая.
| Характеристика | Степень тяжести лихорадки | |||
| Лёгкая | Среднетяжелая | Тяжёлая | Крайне тяжёлая | |
| Величина температуры | До 38,0 | 38,1-39,0 | 39,1-40,0 | 40,1 и выше |
| Общая слабость | Незначительная | Выраженная | Человек лежит, не может встать | Лежит, трудно даже поворачиваться в постели |
| Ломота в теле | Отсутствует | Лёгкая | Интенсивная | Крайне интенсивная |
| Озноб | Отсутствует | Лёгкий | Интенсивный | Потрясающий |
| Головная боль | Отсутствует | Лёгкая | Интенсивная | Крайне интенсивная |
| Тошнота | Отсутствует | Нечасто | Есть | Нечасто |
| Рвота | Отсутствует | Отсутствует | Нечасто | Есть |
| Симптомы поражения оболочек головного мозга | Отсутствуют | Отсутствуют | Нечасто | Есть |
| Нарушения сознания | Отсутствуют | Отсутствуют | Ступор, сопор | Сопор, кома |
| Судороги | Отсутствуют | Отсутствуют | Нечасто | Есть |
| Бред | Отсутствуют | Отсутствуют | Нечасто | Есть |
| Частота сердечных сокращений | До 80 | 81-90 | 91-110 | Более 110 (при угнетении функций организма возможна брадикардия) |
| Артериальное давление | Не изменено | Нижняя граница нормы | 90/60 — 80/50 | Ниже 80/50 |
Самая высокая температура у человека, диагностируемая за всю историю медицины — 46,5 градусов. В большинстве случаев, человек умирает при температуре тела свыше 42 градусов. Белки подвергаются денатурации, клетки разрушаются. Как результат, развивается полиорганная недостаточность, человек погибает.
Причины
Следует начать с того, что причины повышения температуры тела можно перечислять бесконечно. По сути, практически любой протекающий в организме патологический процесс, любое изменение гомеостаза или нарушение функции системы органов может протекать с лихорадкой.
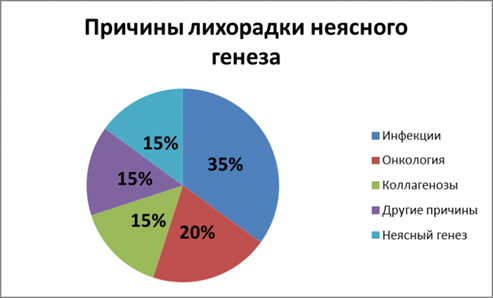
Причины лихорадки неясного генеза
Вот несколько наиболее часто встречаемых этиологических факторов, одним из симптомов которых является повышение температуры:
Инфекционные патогены
Бактерии (стрептококк, стафилококк)
Примеры заболеваний:
- Болезни дыхательных путей: ангина (код по МКБ-10 — J03), бактериальная пневмония (J18), синусит (J01).
- Гнойные очаги различной локализации (код зависит от расположения патологического процесса).
- Мочеполовая система: инфекции мочевыводящих путей (N39.0), пиелонефрит (N10), цистит (N30.1).
- Поражения органов желудочно-кишечного тракта: заболевания, обусловленные бактерией Хеликобактер пилори (язва желудка (K25), острый гастрит (K29)), отравления (пищевые токсикоинфекции).
Вирусы
Вирусы — одна из наиболее частых причин высокой температуры у ребенка. Несовершенство функций иммунной системы, посещение детских коллективов (детские сады, школы), высокая контагиозность патогенов обуславливает частую заболеваемость людей данной возрастной группы. Из числа наиболее распространенных вирусных инфекций у детей следует выделить ветряную оспу, у непривитых от инфекций — корь, краснуху, полиомиелит. Для взрослых больше характерен вирус иммунодефицита человека, гепатиты. Одинаково часто и те, и другие возрастные категории, болеют гриппом.
Гельминты
Характеризуются постоянно повышенной температурой, в пределах 37-37,5 градусов. Могут долгое время себя не проявлять, не беспокоить человека. У некоторых определяются незначительные изменения стула, боли в животе.
Грибковые поражения
Температура высокая, держится практически постоянно. Часто диагностируются осложнения со стороны других органов и систем (грибковая пневмония у людей с иммунодефицитом — лёгочная недостаточность).
Неинфекционные поражения
Повышение температуры в этом варианте чаще диагностируется у взрослых. Причины клинического симптома:
- Эндокринные расстройства (тиреотоксикоз (Е05.0), болезнь Аддисона (Н04.1)).
- Изменения гормонального фона (у женщин показываемое термометром значение зависит от фазы менструального цикла. Так, причиной температуры тела 37-37,5 может стать увеличение синтеза прогестерона, овуляция. Возможна гипертермия при климаксе, в первом триместре беременности.
- Причиной повышенной температуры без симптомов у взрослого являются и онкологические заболевания (по МКБ-10 кодируются буквой “С” — cancer). Нередко, гипертермия — единственная жалоба, с которой пациенты обращаются к врачу. Далее, при детальном обследовании, специалист определяет, что причиной повышения цифр становится рак.
- 10-20% в общей структуре лихорадок неясного генеза занимают болезни соединительной ткани. У взрослого температура без симптомов может подниматься при ревматоидном артрите (M05) (ещё до поражения суставов), системной красной волчанке (М32), васкулитах.
- Употребление некоторых лекарственных средств, нарушение их дозировок, схем применения.
- Психогенные реакции.
- В отдельную группу причин перепадов температуры следует выделить нарушения терморегуляции. Скачки значения могут вызвать органические поражения гипоталамуса: кровоизлияния, черепно-мозговые травмы, новообразования головного мозга.
Причины повышения температуры у детей
Причины высокой температуры у ребенка практически не отличаются от таковых у взрослых. Однако есть принципиальная разница в реагировании организма малыша на вызывающие гипертермию или лихорадку внешние факторы, патогены. Суть в том, что иммунная система детей до конца не сформирована, центр терморегуляции начинает эффективно работать только к 7-8 году жизни человека, поэтому изменения в системах органов будут различаться.
Причины повышенной температуры у ребенка:
- Причиной высокой температуры у ребенка без симптомов может стать банальное перегревание. У новорожденных детей, грудничков, организм не способен самостоятельно охлаждаться. Родители укутывают малыша в пеленки, теплые комбинезоны, температура повышается.
- Если других симптомов, кроме температуры нет, возможно такое явление как транзиторная гипертермия новорожденного. Встречается она нечасто, по мировой статистике в 0,3-0,5%. На 3-5 день жизни значение повышается выше 39 градусов, держится несколько часов или сутки. Затем симптом самостоятельно исчезает.
- Существует ещё одно мнение о высокой температуре у ребенка без симптомов, Комаровского Олега Евгеньевича — одного из самых известных педиатров постсоветского пространства. Врач считает, что причиной сохранения температуры долгое время без симптомов простуды, в большинстве своем, являются вирусные инфекции (аденовирус, ротавирус). Но клинические проявления таковых, в виде кашля, насморка или диареи появляются не сразу, а через 3 дня или даже 5 дней. Температура к этому времени спадает, остаются симптомы расстройства органов дыхательной, пищеварительной системы.
- Часто встречаемым у детей заболеванием, для которого характерна высокая температура без симптомов — внезапная экзантема. Болезнь начинается без предвестников, с очень высокой гипертермии — 39-40 градусов. Держится лихорадка около 3 суток, характерен выраженный интоксикационный синдром. После, появляется сыпь.
- Смена климата. Зачастую, когда родители везут детей на море или наоборот привозят ребенка с жаркой страны в холодную погоду, появляется резкое повышение температуры без других симптомов. Это явление называется акклиматизацией. Проходит самостоятельно, спустя несколько часов — день. Лечение, как правило, не требуется.
Особенно важно при появлении высокой температуры у ребенка без симптомов срочно обратиться к врачу для выставления диагноза, определения тактики лечения, предотвращения осложнений состояния.
Диагностика
Способы измерения температуры тела
Для измерения температуры тела используется термометр. Большинство из нас ставят его в подмышечную складку, держат несколько минут и по особым шкалам оценивают значение. Однако эта методика не всегда верна, следовательно цифры на аппарате получаются недостоверными.
Как правильно измерить температуру тела ртутным термометром?
В подмышечной впадине
- Протереть кожу сухой салфеткой. Это уменьшит потоотделение, снизит вероятность уменьшения показателя термометра вследствие испарения.
- Устанавливать инструмент следует таким образом, чтобы вся часть ртутного градусника оказалась в самой глубокой части подмышечной впадины.
- Термометр нельзя сдвигать на протяжении всего измерения.
- Держать инструмент нужно минимум 5 минут.
- У маленьких детей, людей в бессознательном состоянии необходимо придерживать руку.
В паховой складке
Методика не особо точна, но нередко используется у маленьких детей, чрезмерно подвижных пациентов. Инструмент устанавливается в область паховой складки, ногу необходимо согнуть в тазобедренном суставе. Подождать 5-10 минут.
В полости рта
Наконечник термометра располагается справа или слева, на кончике языка. Рот необходимо плотно закрыть для исключения поступления холодного воздуха. Время измерения — 3 минуты.
Категорически противопоказано выполнять исследование в полости рта детям до 5 лет, пациентам с психическими расстройствами, затруднением носового дыхания.
В ушном канале
В данном варианте мочку уха необходимо оттянуть вверх и немного кзади. Ушной канал выпрямляется, кончик термометра вводится приблизительно на 1 см.
Алгоритм измерения температуры тела в прямой кишке
Измерение температуры в прямой кишке считается одним из самых достоверных способов получения результата. Нередко применяется у детей до 5 лет.
- Взрослый человек ложится на левый бок, подгибает ноги к животу, маленькие дети ложатся на живот.
- Наконечник ртутного термометра вводится в кишечник на 2-3 см (можно заранее смазать вазелиновым маслом, кремом).
- Инструмент вводится в анальное отверстие на 2-3 минуты. Ягодицы прилегают друг к другу для охлаждения холодным воздухом.
- От полученного значения отнять 1 градус.
Во влагалище
Этот способ используется для определения овуляции. Измерение проводится утром, до вставания с кровати. Женщина вводит инструмент во влагалище, измеряет температуру. Время нахождения аппарата в органе — 5 минут.
Как определить температуру тела без градусника?
Проверить без градусника, есть температура или нет, возможно только при высоких значениях, повышение до 37-37,5 диагностировать без прибора практически невозможно.
Варианты измерения показателя:
- С помощью тыльной стороны ладони или губ. Необходимо дотронуться до лба больного человека, определить, насколько он горячий.
- Узнать можно и по частоте дыхания. Увеличение количества вдохов свидетельствует о лихорадке.
- Относительно правильно диагностировать гипертермию по частоте сердечных сокращений. Увеличение их на 10 ударов в минуту равно повышению температуры на 1 градус.
Также, предположить клиническое состояние можно по появлению перечисленных выше признаков: ломота в теле, усталость и прочее.
Какие бывают градусники для измерения температуры тела?
Помимо ртутного градусника, существует ещё несколько вариантов приборов для измерения температуры:
- Спиртовой. Аналогичен ртутному, только вместо химического элемента в корпусе находится спирт.
- Электронный термометр. Один из самых распространенных, на сегодняшний день, вариантов. Терморезистор заключен в пластиковый контейнер. Прибор весьма точно определяет значение, безопасен, прост в применении.
- Бесконтактный термометр. Отличный вариант для измерения температуры у маленьких или очень подвижных детей, которым трудно усидеть с термометром даже 2-3 минуты. Мама направляет прибор на лоб ребенка, нажимает на кнопку. С помощью инфракрасного излучения уже спустя несколько секунд на экране монитора появляется значение.
- Лазерный термометр. Принцип лазерного прибора аналогичен инфракрасному. Способ применения также не отличается.
Виды термометров
Вид прибора подбирается исходя из общего состояния человека, его возраста, возможности сохранения неподвижности для измерения значения.
Лечение
Что делать и как сбить высокую температуру?
Понизить температуру тела в домашних условиях, как правило, не составляет никакого труда. Для этого в аптечке должно быть всего 1-2 препарата или несколько жидкостей для обтирания. Тактика терапии, дозировки у взрослых и детей будут различны.
Как сбить высокую температуру у взрослого?
Врач рекомендует при высокой температуре у взрослых жаропонижающие средства. Наиболее распространенными в практической медицине являются таблетки Парацетамол в дозировке 500 мг, Ибупрофен 200 мг или их сочетание — Ибуклин (400 мг ибупрофена + 325 мг парацетамола). На второй план отошел часто используемый ранее Аспирин. При неэффективности антипиретических средств, возможно назначение так называемой “тройчатки” (анальгин, папаверин, димедрол). Вводится комбинация растворов внутримышечно.
В условиях стационара при стойком лихорадочном синдроме врач использует глюкокортикостероиды. Последние снижают активность иммунной системы, уменьшение ответа на патоген и, соответственно, устранение гипертермии.
Как сбить высокую температуру у ребенка?
Что делать если у ребенка высокая температура? Общие методы
- Сперва родителям необходимо открыть окно. Температура в комнате больного ребенка должна быть не выше 20-23 градусов.
- Нужно ли укрывать ребенка? Категорически нет. Малыша необходимо максимально раздеть. Даже при ознобе укутывать человека не следует. Это уменьшит теплоотдачу, ещё больше увеличит лихорадку.
- Периодически следует проводить обтирание. Чем обтирать ребенка? Водой комнатной температуры. Важно!!! Советский метод обтирания водкой с уксусом или холодной водой неэффективен. Спиртовой раствор способствует спазму периферических артерий, тем самым препятствует теплоотдаче. Как результат благодаря растиранию вместо снижения гипертермии родитель получит увеличение температуры тела.
- Много пить. Увеличение жидкости в организме будет восполнять баланс, препятствовать повышению температуры.
Как снизить температуру жаропонижающими?
Использование антипиретических средств у детей — вопрос довольно спорный. О целесообразности назначения медикаментов и когда их нужно применять, врачи дискутируют и на сегодняшний день.
Среди общих мнений о показаниях к назначению жаропонижающих средств при высокой температуре у детей необходимо выделить:
- Лихорадка выше 38,5 градусов Цельсия (по некоторым авторам выше 39).
- Лихорадка 38-38,5, если у ребенка есть значимые хронические заболевания органов дыхания, сердечно-сосудистой, центральной нервной системы.
- Лихорадка 38-38,5 с выраженной общей слабостью ребенка, мышечными болями, ломотой в теле.
- Лихорадка 38 градусов и выше у детей первых трёх месяцев жизни.
- Лихорадка 38 градусов и выше, если в анамнезе у ребенка был хотя бы 1 эпизод фебрильных судорог.
Варианты жаропонижающих средств для детей
По мнению Всемирной Организации Здравоохранения, представителей доказательной медицины критериям безопасности, эффективности для снижения температуры у детей отвечают ибупрофен и парацетамол.
Ибупрофен
Ибупрофен — нестероидное противовоспалительное средство. Действует за счёт ингибирования выработки простагландинов. Оказывает антипиретический, анальгетический и, что важно, противовоспалительный эффект.
Выпускается медикамент для детей в дозировке 100 мг и 200 мг, в виде сиропа. Необходимый для применения объем, максимальная суточная доза рассчитывается исходя из возраста и веса ребенка. Максимальная суточная дозировка равна 30 мг/кг массы тела. Принимать препарат можно не чаще раза в 6-8 часов.
Пример. Для ребенка весом 10 кг в сутки можно принять 300 мг ибупрофена. Если учесть, что дозировка препарата 100 мг/5 мл, то получим, максимальную суточную дозу — 15 мл. То есть 5 мл каждые 8 часов.
Парацетамол
Парацетамол — представитель нестероидных противовоспалительных средств. Но, в отличие от ибупрофена, механизм его действия заключается в ингибировании циклооксигеназы только в ЦНС. На периферии в тканях медикамент практически неэффективен, что означает минимальный его противовоспалительный эффект. Жаропонижающее действие парацетамола не уступает таковому в ибупрофене.
Выпускается препарат для детей в форме свечей (Цефекон Д по возрасту 50, 100 и 200 мг) и в форме сиропа (Панадол, Эффералган 30 мг/мл). Дозировка также рассчитывается исходя из веса ребенка, максимальная суточная 60 мг/кг/день, средняя разовая 10-15 мг/кг. Принимать не чаще раза в 6 часов.
Некоторые педиатры рекомендуют чередовать медикаменты. Так, при повторном повышении температуры, после парацетамола лучше дать ибупрофен и наоборот.
Ибуклин
Сочетание парацетамола 125 и ибупрофена 100 мг. Детям до 14 лет — 1 таблетка 3-4 раза в сутки. Старше 14 лет — по 2 таблетки 3-4 раза в сутки.
Какой укол делают?
Чтобы сбить высокую температуру, врачи скорой медицинской помощи или в стационарных условиях, нередко назначают ребенку литическую смесь (“тройчатку”). Анальгин, папаверин и димедрол. Вводится раствор внутримышечно. Дозировка рассчитывается по возрасту: 0,1 мл на год жизни малыша.
Специалисты рекомендуют прибегать к этому способу только если температура не сбивается другими средствами или при температуре при отравлении (когда принять медикамент внутрь или поставить свечку ректально невозможно ввиду рвоты, диареи).
Выбор фармакопрепарата
Для того, чтобы понять, какое жаропонижающее и в какой дозировке, сочетании давать, необходимо определить тип повышения температуры у ребенка. Так, различают “красную” и “белую” гипертермию.
“Красная” гипертермия
Встречается у детей чаще всего. Несмотря на высокую температуру ребенок активен, двигается. Кожа умеренно гиперемирована, влажная, руки ноги теплые. Частота дыхания и сердечных сокращений соответствуют значениям на приборе. Другими словами, теплопродукция соответствует или почти соответствует теплоотдаче.
Все перечисленные препараты при красной гипертермии в течение 30-60 минут уменьшат температуру тела.
“Белая” гипертермия
Менее благоприятным в прогностическом варианте является “белая” гипертермия. Ребенок бледный, кожа цианотична. Мало двигается, предпочитает полежать, посидеть. Частота дыхания и сердечных сокращений значительно выше, чем должны быть при такой температуре. Ноги и руки холодные.
Что делать, если при высокой температуре у ребенка холодные конечности? Перечисленные антипиретические средства, при назначении их в монотерапии, практически неэффективны. К возрастной дозировке парацетамола или ибупрофена при “белой” гипертермии рекомендуется дать ребенку сосудорасширяющие препараты. Это Дротаверин или Но-шпа в дозировке 1 мг/кг массы тела, 0,25% раствор дроперидола 0,1-0,2 мл/кг.
Антибиотики при высокой температуре
Многие пациенты считают, что лучшим лечением температуры являются антибиотики. Однако такая тактика терапии абсолютно не верна.
Вот несколько мифов о антибиотиках и высокой температуре.
- Антибиотики помогают убрать причину лихорадки. Большинство причин повышения температуры составляют вирусные инфекции. Но на вирус антибактериальный препарат (как следует из его названия, анти — против, бактериа — бактерия) не действует. То есть человек пьет лекарство, а эффекта не получает. Это нормально.
- Высокая температура 4 дня — нужен антибиотик. Особенно часто такая практика встречается у педиатров. Назначают медикамент якобы для профилактики бактериальных осложнений. По мнению Комаровского, подобная тактика лечения абсолютно не верна. При вирусной инфекции температура может сохраняться и 3, и 5 дней. Если нет ухудшения состояния, отмечается регресс патологии, антибиотик не нужен.
- Температура не поднимается, антибиотик можно больше не пить. Нет. Временное улучшение не является показанием к отмене терапии. Для профилактики резистентности, полной элиминации патогена курс необходимо пройти полностью.
Важно! Определить диагноз, необходимость применения антибиотика в том или ином случае может исключительно лечащий врач. Самолечение опасно для вашего здоровья.
При беременности
Повышенная температура при беременности на ранних сроках является вариантом нормы. У женщины изменяется гормональный фон, нарастает количество прогестерона, что и вызывает гипертермию. До 37,5 в первые 12 недель считается нормой.
Если показатель выше данного значения, следует немедленно обратиться к врачу. Общность кровообращения у матери и ребенка может привести к нарушениям развития плода: замирание развития, смерть, патологии в формировании органов и систем.
Отдельно следует выделить случай с повышением температуры у кормящей мамы. Многие женщины задаются вопросом, можно ли кормить грудью? Да. Прекращать лактацию абсолютно бессмысленно. Вирус через молоко матери не передается, однако передаются антитела, которые помогут маленькому ребёнку противостоять попавшему в организм патогену. Так, шанс малыша не заболеть значительно возрастает.
Последствия и осложнения
Последствия и осложнения высокой температуры определяют несколько факторов: возраст человека, наличие хронических заболеваний, общее состояние организма. Взрослые, в отличие от детей, переносят гипертермию относительно легко, понимают, как важно поддерживать баланс жидкости, принимать лекарственные средства. Для детей же, нередко, это становится проблемой. Температура растет, быстро развивается токсическое действие на органы и ткани организма, возможны фебрильные судороги, поражение центральной нервной системы.
Прогноз
При своевременно начатом лечении, употреблении жаропонижающих препаратов в требуемой дозировке, температура сбивается достаточно легко, прогноз для жизни благоприятный.
Список источников
- О.М. Гончарова, Е.В. Лобанова, “Лихорадочный синдром в практике участкового терапевта”, 2018.
- Н.М. Ерёмина, Е.В. Яковлева, “Дифференциальная диагностика при лихорадке неясного генеза и длительном субфебрилитете в амбулаторных условиях”, 2022.
- О.Н. Довнар-Запольская, Р.Н. Маркевич, О.Н. Романова, О.А. Преображенская, “Синдром лихорадки у детей”, 2020.


















Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...