Пневмофиброз легких
Общие сведения
Пневмофиброз легких — это процесс формирования в легких соединительной ткани, которая замещает нормальную легочную ткань. Формирование избыточного количества соединительной ткани является следствием вяло протекающих, затянувшихся воспалительных процессов в легочной ткани и бронхах. Можно сказать, что пневмофиброз является вторичным процессом и завершает эти заболевания. Развивается он в участках длительно не разрешавшейся пневмонии, в ткани вокруг бронхов и сосудов, вокруг лимфатических сосудов, стенках альвеол и перегородках.
Код по МКБ-10 — J84.1 (интерстициальные болезни легких с упоминанием о фиброзе). Также пневмофиброз может возникать без видимой причины и быстро прогрессировать — это идиопатический фиброзирующий альвеолит (синоним синдром Хаммена-Рича).
Строму (остов) легких составляет соединительная ткань, которая располагается вокруг артерий, бронхов, в межальвеолярных перегородках. В структуре соединительной ткани имеются коллагеновые и эластиновые волокна. Волокна эластина и коллагена переплетаются в стенках альвеол и вокруг бронхов, и именно переплетение их придает легким эластические свойства — способность увеличиваться при вдохе и возвращаться в исходное положение на выдохе. С коллагеном связана прочность каркаса легких.
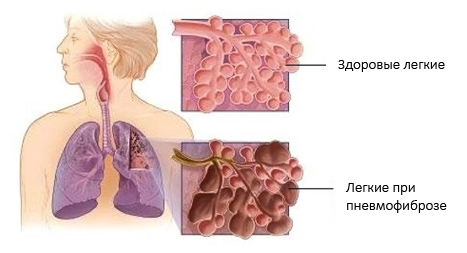
При пневмофиброзе образуется повышенное количество соединительной ткани за счет коллагена, в связи с чем утрачивается эластичность легочной ткани, значительно снижается функция газообмена, поскольку коллаген откладывается и в стенках альвеол, и прогрессирует дыхательная недостаточность. От распространенности фиброза (локальный или диффузный) зависит степень нарушения дыхания и газообмена, течение болезни и ее прогноз.
Патогенез
Клетки соединительной ткани легких синтезируют белок эластин и коллаген. Эластин обладает свойством растягиваться и возвращаться в начальное положение. Коллаген образует прочные фибриллы и придает жесткость каркасу легких. В соединительной ткани вырабатываются и ферменты (протеиназы), разрушающие эти белки, и ингибиторы протеиназ, сдерживающие процесс разрушения.
Протеиназно-ингибиторная система в норме находится в равновесии, а при воспалительных процессах нарушается оно нарушается. При воспалении снижается продукция фермента a1–АТ, разрушающего эластазу, в результате чего активность ее повышается. Эластаза вызывает дезорганизацию соединительной ткани — разрушает эластические и коллагеновые волокна альвеолярных стенок. На месте разрушенных альвеол образуются полости. Сочетанная бактериально-вирусная инфекция сама по себе сопровождается высокой продукцией эластазы. Иммунные реакции, которые запускаются в организме при воспалении, также активируют продукцию эластазы.
С другой стороны при воспалительных процессах повышается активность фибробластов, которые продуцируют коллаген 1-го типа, что сопровождается усиленным фиброзированием и разрастанием соединительной ткани в интерстиции органа. При распространении соединительной ткани внутрь альвеол возникает внутриальвеолярный фиброз, потом соединительная ткань разрастается вокруг артерий и бронхов.
При вовлечении в патологический процесс сосудов, развивается их склероз, запустевает капиллярное русло и развивается гипоксия легочной ткани. В условиях ее еще больше активируется функция фибробластов в отношении продукции коллагена, что способствует более быстрому развитию пневмофиброза. Поэтому гипоксия является главным условием замещения нормальной легочной ткани соединительной. Вовлечение сосудов затрудняет кровообращение в малом круге. Возникает нагрузка на правые отделы сердца и гипертрофия правого желудочка (легочное сердце), которая со временем приводит к сердечной декомпенсации.
Патогенез идиопатического фиброзирующего альвеолита не ясен. Предположительно в интерстициальной ткани снижается распад коллагена, но повышается его синтез, в котором участвуют фибробласты и альвеолярные макрофаги. При этом имеет значение снижение продукции ингибиторного фактора, который тормозит в нормальных условиях синтез коллагена. Некоторые авторы считают синдром Хаммена-Рича аутоиммунным заболеванием, поскольку отмечается гиперпродукция иммуноглобулинов различных классов. Образующиеся комплексы антиген-антитело откладываются в стенках сосудов легких. Под влиянием ЦИК повреждается легочная ткань, происходит ее уплотнение, утолщение межальвеолярных перегородок, заполнение фиброзной тканью альвеол и капилляров.
Классификация
По течению:
- прогрессирующий;
- не прогрессирующий.
По распространенности процесса:
- локальный;
- диффузный.
В зависимости от поражения отдельных структур легких (это устанавливается при компьютерной томографии) выделяют следующие разновидности пневмофиброза:
- интерстициальный;
- периваскулярный (распространение соединительной ткани вокруг сосудов);
- альвеолярный (внутриальвеолярный — соединительная ткань замещает альвеолы);
- перибронхиальный (распространение соединительной ткани вокруг бронхов);
- перилобулярный (разрастание по ходу междольковых перегородок).
Локальный пневмофиброз — он же ограниченный. При локальном варианте патологический процесс фиброобразования охватывает один участок (локус) легочной ткани. Эта часть легкого уплотняется, что очень хорошо видно на рентгеновских снимках — патологический процесс имеет четкие границы.
Локальный фиброз — исход крупноочаговой пневмонии, но может обнаруживаться и при хроническом бронхиолите. Чаще всего локальный пневмофиброз не влияет на функции дыхания и протекает бессимптомно.
Диффузный пневмофиброз легких характеризуется появлением обширных площадей замещения соединительной тканью, которая диффузно охватывает почти всю легочную ткань. В легких могут образовываться также участки эмфиземы. Поскольку распространение процесса происходит быстрее, нежели при локальном варианте, структура легких значительно деформируется и уменьшается объем легких, то отмечаются выраженные нарушения функции дыхания.
Полноценная вентиляция легких существенно снижается и диффузный пневмофиброз относительно быстро приводит к развитию дыхательной недостаточности. Положение утяжеляется в случае, если поражаются оба легких и вовлекается в патологический процесс плевра (плевропневмофиброз). Данная форма фиброза легких встречается при профессиональных заболеваниях, связанных с вдыханием пыли двуокиси кремния и металлов (в частности, бериллия).
Отмечаются случаи развития диффузного пневмофиброза у детей с бронхолегочной дисплазией, развивающейся у новорожденных при лечении респираторных расстройств искусственной вентиляцией легких с применением высоких концентраций кислорода. Диффузный пневмофиброз является исходом экзогенного аллергического альвеолита, возникающего при вдыхании аллергенов. Это может быть материал, содержащий грибы, (актиномицеты, пенициллы, аспергиллы), птичий белок попугаев и голубей, антигены насекомых и рыб (у работающих с рыбной мукой).
Прикорневой пневмофиброз легких — это поражение легких в зоне, где анатомически располагается соединение легкого с органами средостения. Прикорневой фиброз является следствием перенесенных пневмоний и бронхитов. Он может формироваться длительное время после перенесенных заболеваний. При саркоидозе в большинстве случаев формируется фиброз в верхних долях, а также прикорневой фиброз.
Отдельно выделяется идиопатический фиброзирующий альвеолит (ИФА) или болезнь Хаммена-Рича. Это быстро прогрессирующая форма диффузного пневмофиброза, причина которого неизвестна. Заболевание протекает тяжело с постоянно нарастающей дыхательной недостаточностью. Идиопатический фиброзирующий альвеолит — это самое прогностически неблагоприятное заболеваний легких, проявляющееся в различном возрасте, причем мужчины заболевают чаще. Развивается воспалительное поражение ткани легких и альвеол, которое приводит к дезорганизации паренхимы легких, интерстициальному фиброзу и кистозным образованиям в легких. ИФА может возникнуть в здоровой легочной ткани, и на фоне бронхообструктивной патологии хронического течения.
Причины
Прежде всего к фиброзу легких приводят различные заболевания бронхолегочной системы:
- Пневмония. Затяжное течение ее закономерно разрешается образованием постпневмонического пневмофиброза, который наблюдается у 10-20% пациентов. При пневмонии, вызванной Legionella pneumophila, всегда наблюдается длительное течение, долго не рассасывающиеся очаги инфильтрации и высокая частота постпневмонического пневмофиброза. Стафилококковая пневмония как правило протекает с деструктивными изменениями в легких, происходит медленное разрешение заболевания с исходом в локальный пневмофиброз.
- Профессиональные пылевые заболевания, которые связаны с вдыханием пыли и газов. Протекают они как диффузный пневмонит и прогрессирующий альвеолит с обязательным исходом в фиброз. Профессиональные заболевания включают силикоз, силикатозы и металлокониозы. Фиброгенность угольной пыли различна. Пыль с содержанием диоксида кремния больше 10% относится к высокофиброгенной и при контакте с ней возникают силикоз, силикосиликатоз и антракосиликоз. Данная группа заболеваний отличается прогрессирующим фиброзным процессом. При воздействии слабофиброгенной пыли (диоксида кремния в ней меньше 10%) развиваются силикатозы, карбокониозы, пневмокониоз шлифовальщиков, металлокониозы от рентгеноконтрастной пыли, от пыли при электросварке железных изделий. Данные заболевания характеризуются умеренным пневмофиброзом, доброкачественным течением с медленным прогрессированием. Нередко осложняются хроническим бронхитом, который и определяет тяжесть заболевания.
- При пневмокониозах шахтеров сочетается интерстициальный фиброз и локальные эмфизематозные участки. В течение болезни формируются предпосылки для продуктивно-склеротических изменений, характеризующихся развитием пневмофиброза в ацинусе и дольках легкого. Причиной бурного развития соединительной ткани является нарушение лимфодинамики легких, поскольку пылевые частицы выводятся лимфогенно через лимфатические сосуды ацинуса. В условиях длительного воздействия пыли выведение становится затруднительным.
- Хроническая обструктивная болезнь легких, для которой характерно изменение стенки бронхов воспалительного характера с развитием перибронхиального фиброза. При бронхиальной астме развивается субэпителиальный фиброз.
- Аллергические заболевания легких. Синонимом является экзогенный аллергический альвеолит. Заболевание возникает при вдыхании пыли, содержащей антигены. Характерно поражение альвеол и окружающей их ткани с исходом в фиброз. Профессиональное заболевание развивается у лиц, которые имеют постоянный контакт с красителями, смолами, фунгицидами, полиуретаном, хромом, кобальтом и мышьяком, занятых производством резины, выращиванием грибов, переработкой компоста. Кроме того, одной из самых распространенных причин аллергического альвеолита является содержание дома летающих птиц (голубей, волнистых попугайчиков) и проживание в сырых помещениях с наличием плесени. В группу риска попадают лица, склонные к аллергическим заболеваниям. Пневмонит (альвеолит) имеет разные варианты течения: от выздоровления до тяжелого развития фиброза («сотовое» легкое) с грубыми повреждениями легочной архитектоники.
- Муковисцидоз. Воспаление в стенках бронхов вызывает фиброзные изменения самой стенки и перибронхиальный фиброз. Эти процессы в свою очередь способствуют развитию облитерирующего бронхиолита с расширением альвеол и альвеолярных ходов.
- Саркоидоз легких. Это системное заболевание, для которого характерно образование гранулем в легочной ткани и внутригрудных лимфатических узлах. В легких на фоне пневмофиброза и эмфиземы определяется диссеминация очагов. При прогрессировании заболевания конгломераты очагов захватывают всю легочную ткань, также усиливаются пневмофиброз и эмфизема. В этой стадии процесса у больного развивается выраженная дыхательная недостаточность.
- Состояние после операций на легких всегда заканчиваются формированием пневмофиброза.
- Туберкулез. Длительное течение туберкулеза сопровождается пневмофиброзом, эмфиземой и бронхоэктазами.
- Механическое повреждение легкого.
Из прочих причин пневмофиброза можно назвать:
- Хронический активный гепатит.
- Склеродермия, системная красная волчанка, ревматоидный артрит, болезнь Бехтерева.
- Сахарный диабет.
- Лучевое воздействие. Пневмофиброз рассматривается, как осложнение лучевой терапии лимфогранулематоза, рака молочной железы, мезотелеомы плевры. Лучевая терапия на зоны лимфооттока также часто сопровождается развитием пневмофиброзов.
- Хронически текущие инфекционные процессы. Для хронического течения цитомегаловирусной инфекции очень характерно развитие пневмофиброза.
- Токсическое воздействие медикаментов. Амиодарон является препаратом с доказанной легочной токсичностью. При приеме амиодарона, а также цитостатиков и нитрофуранов возможно развитие фиброзирующего альвеолита (аллергический альвеолит). Прием Проколола осложняется фиброзом легких, который приводит к дыхательной недостаточности. Формирование в альвеолах фибротических масс наблюдается при приеме сульфаниламидов, пенициллинов, солей золота и наркотических препаратов. Эрготамин вызывает фиброз плевры.
- Хотя причина идиопатического интерстициального фиброза неизвестна, отмечаются факторы риска, которые способствуют развитию заболевания: курение, инфекции дыхательных путей, воздействие внешних факторов (металлическая, древесная, каменная, растительная пыль, контакт с птицами, работа с гербицидами и фунгицидами, контакт с аэрозолями и красителями у парикмахеров) и генетическая предрасположенность.
Симптомы
Симптомы зависят от основного заболевания, на фоне которого возник пневмофиброз, но основные жалобы больных при пневмофиброзе любого происхождения — это одышка при нагрузке и в покое, слабость, повышенная утомляемость. Поскольку одышка со временем прогрессирует, то она становится доминирующим симптомом. Больных также может беспокоить кашель без мокроты, боли в грудной клетке, иногда — кровохарканье за счет присоединившегося васкулита. Температура повышается при обострении основного заболевания. Снижение веса не характерно.
При силикозе симптомы скудные: кашель, одышка, выделение мокроты. При хроническом бронхите и бронхоэктазах — кашель с мокротой. При аускультации больных определяется ослабление дыхания, сухие хрипы, напоминающие «треск целлофана» в нижних отделах легких.
Со временем при развитии легочного сердца у больных появляется одутловатость лица и набухание вен шеи. В тяжелых случаях сердечной недостаточности появляются отеки голеней и скопление жидкости в полостях: гидроторакс (в плевральной полости), гидроперикард (в полости перикарда) и асцит (в брюшной полости).
Синдром Хаммена-Рича имеет острое начало, с кашлем, повышенной температурой (она связана с бактериальной пневмонией) и нарастающей одышкой. При этом кашель малопродуктивный (выделяется мало мокроты), больного беспокоит стеснение в груди и боли в грудной клетке. Очень быстро нарастает дыхательная недостаточность, цианоз, развивается легочная гипертензия и хроническое легочное сердце. Неуклонно прогрессирующая одышка ограничивает движения больного, он не может произвести глубокий вдох и теряет способность обслуживать себя. Прогрессирует похудание и появляются боли в суставах.
При втором варианте течения идиопатического фиброзирующего альвеолита, который чаще встречается, отмечается постепенное начало и медленно прогрессирующая одышка (сначала при нагрузке, а затем в покое).
Больных беспокоит непродуктивный кашель, снижение веса, утомляемость. На поздних этапах наблюдается утолщение ногтевых фаланг кистей — «барабанные палочки». Возраст, в котором встречается заболевание — 60-70 лет.
Анализы и диагностика
- Скрининговый метод — флюорография.
- Рентгенография дает более точные диагностические признаки. Синдром Хаммена-Рича характеризуется следующими рентгенологическими признаками, которые изначально появляются в нижних и средних отделах легких: усиление и деформация легочного рисунка, снижение прозрачности легких за счет большого количества тяжей, идущих по ходу бронхов и сосудов от корня легкого к периферии, вздутия легочной ткани по периферии. Характерным является ячеистый рисунок в виду соединительнотканного разрастания вокруг ацинусов. По мере прогрессирования заболевания происходит утолщение плевры (пристеночной, междолевой, диафрагмальной) и вовлечение в процесс верхних отделов. В легких появляются нечеткие очаговые сливающиеся тени, а подвижность диафрагмы снижается. В далеко зашедших случаях на периферии легких появляются полости до 1-3 см и формирование «сотового» легкого.
- Высоко разрешающая компьютерная томография. Это высокочувствительный метод, который определяет выраженность фиброза, его распространенность и изменения в динамике. Техника тонких срезов и реконструкция легкого в пространстве дает возможность увидеть процесс в объеме. Картина идиопатического фиброза на ранних стадиях представлена изменениями в виде «матового стекла». Потом формируются базальные изменения с двух сторон по типу «сотового легкого», которое дают кисты размером 3-10 мм с толстыми стенками.
- Томография и бронхография обнаруживают бронхоэктазы в нижних отделах легких.
- Бодиплетизмография (исследование эластичности легочной ткани) выявляет «жесткое» легкое.
- Исследование функции внешнего дыхания — изменения по рестриктивному типу, снижение легочных объемов (уменьшение ЖЕЛ).
- Исследование газового состава крови показывает снижение диффузионной способности легких.
- Гипоксемия (парцинальное напряжение кислорода снижается менее 60 мм рт. ст.) усиливается при нагрузке, а на высоте ее развивается гиперкапния (повышается уровень углекислого газа, давление его становится больше 45 мм рт. ст.)
- Цитологическое и гистологическое исследование биопсии ткани легкого.
Лечение пневмофиброза
На сегодняшний день не существует эффективных методик, которые помогают устранить пневмофиброз, поскольку этот процесс не обратимый. Лечение при ограниченном пневмофиброзе, который протекает бессимптомно, не применяется. В других случаях проводится лечение основного заболевания для предупреждения обострений, что притормаживает прогрессирование фиброза.
Лечение диффузного пневмофиброза, который возникает на фоне ХОБЛ традиционно включает:
- бронхолитики для устранения одышки;
- муколитики для улучшения выведения мокроты;
- антибиотики пероральные и ингаляционные: тобрамицин, Гентамицин, Ципрофлоксацин, Цефтазидим + тобрамицин при обострении заболевания.
В дополнение к этому проводится:
- лечебная физкультура;
- ингаляционные растворы муколитиков.
Бронхолитики (Ультибро Бризхалер, Атровент, Эуфиллин, Теофиллин, Ипратропиум-натив, Ипратропиум Эйр, Спирива, Тиотропиум-натив) воздействуют быстро, уменьшают одышку, улучшают самочувствие и увеличивают переносимость нагрузки. Особого внимания заслуживает мукоактивная терапия. Муколитики и мукорегуляторы широко используются при бронхитах с бронхоэктазами, эмфиземой и явлениями пневмофиброза. Применение препаратов N-ацетил-L-цистеина (АЦЦ, Мукобене, Ацестин, Муконекс, Мукомист) дает не только муколитический, но и противовоспалительный эффект. Длительная терапия (не менее года) в высоких дозах (1800 мг/сут) снижает количество обострений ХОБЛ на 40%.
У больных с частыми обострениями ХОБЛ (2 и более за год) применяется ингибитор фосфодиэстеразы 4 препарат Даксас, относящийся к новому классу противовоспалительных препаратов. Помимо противовоспалительного эффекта он подавляет фиброз и способствует расслаблению мышц бронхов. Длительное лечение в течение года этим препаратом позволяет значительно снизить количество обострений. Даксас назначается вместе с базисной лечением бронхолитиками длительного действия.
Хорошие результаты дает ингаляционное применение гипертонического 7% раствора NaCl, что проявляется улучшением спирометрических показателей, снижением обострений и улучшением качества жизни больных. Однако ингаляции гипертонического раствора сопровождаются бронхоспазмом и кашлем. Для преодоления этих побочных эффектов ингаляций используется комбинированный ингаляционный препарат Гианеб (7% раствор NaCl + раствор гиалуроновой кислоты). Применяется данный препарат через небулайзер.
Большее внимание уделяется лечению идиопатического фиброзирующего альвеолита, поскольку фиброз прогрессирует, и задача состоит в том, чтобы замедлить его прогрессирование. Лечение идиопатического фиброза в начальной фазе заключается в применении глюкокортикостероидов, а при выраженном фиброзе назначаются цитостатики с целью замедления прогрессирования заболевания. Включение в комплексное лечение к Преднизолону или Азатиоприну N-ацетилцистеина в высоких дозах позволяет улучшить жизненную емкость легких и значительно улучшить диффузионную способность. В последнее время отходят от традиционной схемы лечения глюкокортикоиды и цитостатики.
Возможно назначение Флуимуцила. Базисным лечением является применение препаратов нинтеданиба (Варгатеф) и пирфенидона (Эсбриет, зарегистрирован в России в 2016 г). Таким больным необходимо исключить курение и контакты с больными ОРВИ, не переохлаждаться.
Посещая форум, посвященный теме лечения идиопатического фиброза, часто можно встретить отзывы о приеме препарата Варгатеф, который тормозит пролиферацию фибробластов. Обычно его назначали по 150 мг 2 раза, то есть суточная доза — 300 мг. Проводилось длительное лечение от 2,5 лет и более. В случае побочных реакций, которые часто встречаются (понос, тошнота, рвота), переходят на прием 100 мг 2 раза в день или временно прекращают прием препарата. Если и при суточной дозе 200 мг у больного отмечались нежелательные реакции, препарат отменяли.
У пациентов, которые хорошо переносили препарат, отмечалось замедление снижения жизненной емкости легких, что свидетельствовало о том, что фиброз не прогрессировал. Препарат эффективен при ранних и на поздних стадиях болезни. Эффективен не зависимо от наличия сотового легкого и значительно снижает риск обострений и смерти.
Доктора
Лекарства
- Бронхолитики: Ультибро Бризхалер, Атровент, Сальбутамол, Вентолин, Ипратропиум-натив, Сальгим, Ипратропиум Эйр, Беротек Н, Спирива.
- Муколитики: Флуимуцил, Эльмуцин, Ацетилцистеин, Амброл, Мукобене, Ацестин, Эвкабал, Бронхомуцин, Муконекс, Мукомист Флюдитек, Лазолван.
- Антибиотики: Амоксиклав, Авелокс, Тобрамицин, Азитромицин, Ципрофлоксацин, Офлоксацин, Левофлоксацин, Цефодокс, Ципрофлоксацин, Цефотаксим.
- Противоопухолевые: Варгатеф, Азатиоприн, циклофосфамид.
- Глюкокортикостероиды: Преднизолон, Метипред.
Процедуры и операции
При снижении давления кислорода крови (показатель меньше 60 мм рт. ст.) больным проводится кислородотерапия. По мере нарастания дыхательной недостаточности эту процедуру проводят в длительно — 15-18 часов в сутки. В домашних условиях используются концентраторы кислорода, а при тяжелой дыхательной недостаточности — гелиево-кислородные смеси.
В начальных стадиях заболеваний бронхолегочной системы показана дыхательная гимнастика, которая повышает возможности легких и улучшает переносимость нагрузки. Особое значение имеют упражнения для тренировки диафрагмального дыхания. Больным рекомендуют занятия по методике П. А. Бутейко.
Начинают выполнение гимнастики с 5 минут несколько раз в день и доводят время занятий до 10 минут 5 раз день. Инструктор ЛФК в поликлинике может подобрать для каждого больного индивидуальный комплекс дыхательных упражнений. По состоянию здоровья можно заниматься спортивной или скандинавской ходьбой.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Больным при отсутствии заболеваний желудочно-кишечного тракта показано питание в пределах общего стола — Диета 15 стол.
При развитии сердечной недостаточности с наличием отеков и асцита должна выполняться диета при сердечной недостаточности.
Профилактика
Профилактические мероприятия включают:
- Отказ от курения и здоровый образ жизни.
- При наличии профессиональных вредных факторов использование современных средств индивидуальной защиты.
- Предупреждение респираторных заболеваний и обострений хронических заболеваний бронхолегочной системы.
- Наблюдение у терапевта или пульмонолога для своевременного проведения лечения.
Последствия и осложнения
Последствия пневмофиброза легких достаточно серьезные и основными являются:
- Прогрессирующая дыхательная недостаточность.
- Рак легкого, который часто развивается на фоне идиопатического фиброза.
- Вторичная легочная гипертензия, которая развивается уже в первые годы болезни, но протекает незаметно для больного. По мере ее прогрессирования усиливается одышка, которая зависит от уровня повышения давления в легочной артерии.
- Легочное кровотечение, пневмоторакс и пневмомедиастинум — последствия разрыва фиброзных полостей и кист, которые образуются в легких при поздних стадиях идиопатического фиброза.
Прогноз
Прогноз при идиопатическом фиброзирующем альвеолите неблагоприятный — выживаемость хуже, чем при злокачественных опухолях. Нарастающий фиброз при естественном течении фиброзирующего альвеолита с наличием «сотового легкого» значительно ухудшает состояние больного. Продолжительность жизни колеблется от 2 до 6 лет: при остром течении — 2 года, при подостром — 2-4 лет. При адекватном лечении возможно улучшение качества жизни и ее продолжительности. Препарат Эсбриет увеличивает медиану выживаемости до 6,9 лет.
В случаях вторичного пневмофиброза прогноз зависит от основного заболевания, протяженности и скорости прогрессирования фиброза, а также наличия осложнений (бронхоэктазы, эмфизема, дыхательная недостаточность). Прогноз зависит и от типа формирования пневмофиброза. Он может формироваться в виде тяжей или в виде сотового легкого, когда поражаются альвеолы.
Тяжистый фиброз в любом участке интерстиция легких, а также ателектатический фиброз (после пневмонии или в результате закрытия бронха) относятся к благоприятным типам. Эти типы пневмофиброза не влияют на вентиляционную и диффузионную функцию легких, поэтому не приводит к выраженной дыхательной недостаточности. Если рассматривать ацинарный фиброз и «сотовое легкое», при которых поражаются весь ацинус и альвеолы (в них происходит диффузия газов), то они приводят к выраженной дыхательной недостаточности. Эти типы фиброза относятся к неблагоприятным в отношении прогноза и продолжительности жизни. «Сотовое легкое» — самый неблагоприятный прогностический признак, особенно при наличии больших по размеру «сот» или чередования мелких и крупных, расположенных в нижних отделах легких.
Фиброзирование при силикатозе и карбокониозе медленно прогрессирует, поэтому прогноз для жизни благоприятен. Силикоз также имеет благоприятный прогноз, но, если он осложняется туберкулезом и спонтанным пневмотораксом, течение болезни и прогноз неблагоприятны.
Список источников
- Гаврисюк В.К., Дзюблик А.Я., Моногарова Н.Е. Идиопатический фиброзирующий альвеолит // Новости медицины и фармации. 2008. №256. с 22-24.
- Интерстициальные болезни легких: практическое руководство / Под ред. Н.А. Мухина. М.: Литтерра, 2007.
- Сахарчук И.И., Ильницкий Р.И. Воспалительные заболевания легких и плевры. Киев; «Книга Плюс». 2006 – 295 с.
- Айсанов З.Р., Кокосов А.Н., Овчаренко С.И., Хмелькова Н.Г., Цой А.Н., Чучалин А.Г., Шмелев Е.И. Хронические болезни легких. Федеральная программа. РМЖ, 2001; №1: с. 9 – 33.
- Иванова А. С. Фиброзирующие процессы / А. С. Иванова, Э. А. Юрьева, В. В. Длин. М.: Оверлей, 2008. 196 с.





 Спирива
Спирива Флуимуцил
Флуимуцил Авелокс
Авелокс Ципрофлоксацин
Ципрофлоксацин Преднизолон
Преднизолон















Статья полезная, нужная. Автору статьи спасибо. Мне 77 лет. Диффузный пневмосклероз, очаговый пневмофиброз и прочее.