Орхоэпидидимит
Общие сведения
Орхоэпидидимит (син. эпидидимоорхит) представляет собой сочетанное воспаление яичка и придатка яичка различной этиологии. Код орхоэпидидимита по МКБ-10: N45.9. Относится к наиболее распространённым заболеваниям органов мошонки, которое может развиваться как самостоятельное заболевание, так и появляться на фоне другой патологии. В последнее время прослеживается четкая тенденция к увеличению заболеваемости органов мошонки инфекционно-воспалительного генеза (острые орхиты, эпидидимиты, перекрут яичка, гидроцеле, травмы мошонки). Установлено, что неспецифический острый орхоэпидидимит встречается практически у 80% пациентов с воспалением яичка.
Сочетанное воспаление тканей яичка и придатка обусловлено анатомически тесной их связью, а также общей функцией: в яичках происходит выработка сперматозоидов и тестостерона, в придатках происходит их дозревание. Триггерами воспалительного процесса в яичках/придатках становятся преимущественно уретрит и простатит. Согласно данным различных авторов, патология наиболее распространена у мужчин в возрастном периоде от 20 до 40 лет, выраженная сезонность, эндемичность отсутствует, расовых приоритетов не выявлено. Заболевание развивается преимущественно в результате заноса инфекции в яичко/придаток гематогенным или лимфогенным путем.
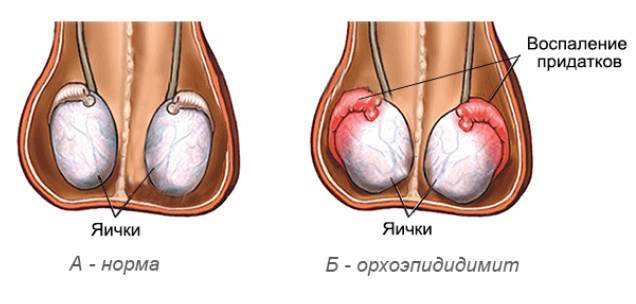 Проблема достаточно актуальна поскольку острый орхоэпидидимит справа/слева, являясь ургентным заболеванием, требует быстрой диагностики и адекватного лечения. Промедление/неадекватное лечение острого процесса способствует его переходу в хроническое течение, который может быть причиной склеротических/дистрофических изменений в яичке и его придатке, вызывающих нарушение проходимости семявыносящих протоков, что сопровождается высоким риском нарушения репродуктивной функции мужчины.
Проблема достаточно актуальна поскольку острый орхоэпидидимит справа/слева, являясь ургентным заболеванием, требует быстрой диагностики и адекватного лечения. Промедление/неадекватное лечение острого процесса способствует его переходу в хроническое течение, который может быть причиной склеротических/дистрофических изменений в яичке и его придатке, вызывающих нарушение проходимости семявыносящих протоков, что сопровождается высоким риском нарушения репродуктивной функции мужчины.
Патогенез
В патогенезе заболевания ведущая роль отводится заносу инфекционного агента (специфического/неспецифического) в яичко или придаток гематогенным/лимфогенным путем. Воспалительный процесс способствует сдавлению скоплением экссудата тестикулярных тканей и нарушению лимфо/кровотока. В патогенезе орхоэпидидимита также значительная роль отводится транзиторным иммунологическим нарушениям, а именно — процессу угнетения клеточного иммунитета, появлению агглютинирующих спермальных антител классу IgG/IgM, существенному повышению концентрации IgG, а также иммуномобилизирующих антител и др., что свидетельствует о трансформации серозного воспаления в инфекционный деструктивный процесс.
Классификация
По характеру воспалительного процесса выделяют:
- специфическую форму заболевания (этиологическим фактором являются специфические возбудители туберкулеза, гонореи, сифилиса, бруцеллеза);
- неспецифическую форму заболевания (вызывается простейшими (трихомонада), бактериями (кишечной палочкой, кокками, микоплазмами, протеем, хламидиями, клебсиеллой) и вирусами краснухи и паротита, гриппа, энтеровирусами.
По форме воспалительного процесса: острая (серозная/гнойная) и хроническая.
По локализации односторонний (справа/слева) и двусторонний.
По степени тяжести:
- Лёгкая — длительность не превышает трёх суток.
- Средняя — длительность до шести суток, сопровождающаяся выраженной симптоматикой (боль повышение/температуры тела до 39°C).
- Тяжёлая — при длительности течения более семи суток, сопровождающаяся тяжёлыми симптомами.
Причины
Орхоэпидидимит относится к полиэтиологическим заболеваниям. К основным причинам относятся:
- Инфекционно-воспалительные заболевания (острые/хронические) мочеполовых путей — простатит, уретрит, ЗППП (хламидиоз, сифилис, гонорея).
- Осложнение после общих инфекционных заболеваний (грипп, туберкулез, ангина, эпидемический паротит, бруцеллез и др.).
- Травмы мошонки, инструментальное вмешательство (цистоскопия, бужирование, катетеризация), осложнения после операционных вмешательств на простате.
- Воспалительные заболевания в малом тазу (парапроктит, варикозное расширение вен, геморрой).
- Застойные явления, развивающиеся в результате перекручивания яичка, ношения тесного белья, длительной эрекции без семяизвержения, сдавленность органов мошонки при работе в положении сидя, мастурбация, половые излишества.
Предрасполагающими факторами являются альтернативные виды секса, ослабленный иммунитет, частые переохлаждения, длительный стресс, повышенная сексуальная активность или ее длительное отсутствие.
Симптомы
Острый орхоэпидидимит справа и острый орхоэпидидимит слева манифестирует высокой температурой (39-40°), резким болевым синдромом, иррадиирущим в низ живот/поясницу, усиливающимся при ходьбе. К сопутствующей симптоматике относятся разбитость, общая слабость, миалгии. При осмотре присутствуют признаки местного воспаления — мошонка на стороне заболевания существенно увеличивается в размерах, складки разглаживаются, кожа мошонки становится натянутой/блестящей, часто присутствует эритема. При прикосновении — резкая боль. Характерна дизурия, при мочеиспускании пациенты жалуются на болевые ощущения. В большинстве случаев присутствуют выделения из уретры, зачастую гнойные, имеющие неприятный запах.
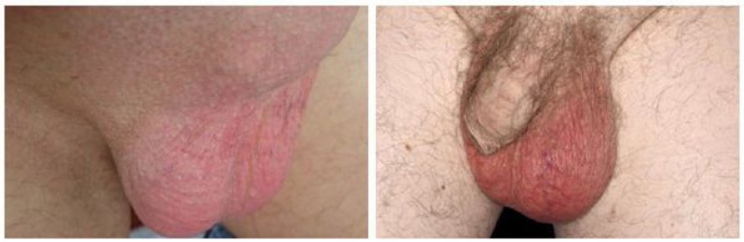
При отсутствии адекватного и своевременного лечения, особенно на фоне ослабления иммунитета возможен переход острого серозного воспаления в гнойный эпидидимоорхит, который манифестирует выраженной общей интоксикацией с поражением органов мочеполовой системы, а также сопровождается риском развития двухстороннего процесса.
При переходе в хронический процесс выраженность симптомов орхоэпидидимита снижается: характерна продрома, умеренная болезненность мошонки, которая усиливается на фоне движении или при пальпации. Мошонка уплотнена, отмечается появление в сперме выделений из примесей/эритроцитов с неприятным запахом. Пациенты жалуются на снижение либидо.
Анализы и диагностика
Клинический диагноз ставится на основании анамнеза, результатов объективного обследования органов мошонки и данных лабораторных и инструментальных обследований. Обследование при орхоэпидидимите включает:
- Лабораторные методы исследования: бактериологическое исследование мочи, биохимический анализ крови, ОАК, ОАМ, мазок из уретры, бактериологическое исследование спермы/сока простаты (с определением чувствительности к антибиотикам).
- Анализ крови на ПСА.
- ПЦР (при необходимости).
- Инструментальные методы исследования: УЗИ мошонки, уретроскопия.
Обязательным является обследование не только пациента, но и его полового партнера.
Лечение
Лечение орхоэпидидимита начинается с назначения пациенту постельного режима, при этом, мошонка должна быть в приподнятом положении, для чего, подкладывают полотенце/подушку или проводится иммобилизации мошонки суспензорием. Большинство пациентов можно лечить в амбулаторных условиях за исключением случаев с сильной болью и высокой температурой. Обязательным является лечение основного заболевания, вызвавшего орхоэпидидимит (уретрит, простатит, инфекционные заболевания и др.).
В начальной стадии лечения основной является консервативно-выжидательная тактика при которой пациенту проводится лечение антибиотиками, как правило, препаратами широкого спектра действия.
Какой антибиотик лучше принимать при лечении орхоэпидидимита? Оптимальным вариантом лечения орхоэпидидимита является назначение антибиотика с учетом результатов микробиологического исследования мочи, отделяемого из уретры или секрета простаты. Но если специфические инфекционные агенты не выявлены и в лабораторных исследованиях определяется лишь условно-патогенная флора должны назначаться антибактериальные средства широкого спектра действия с учетом эффекта накопления препарата в достаточной концентрации в яичке/придатке.
С этой целью рекомендуется назначать фторхинолоны (Офлоксацин, Левофлоксацин), которые хорошо проникают и накапливаются в тканях мочеполовой системы. В качестве альтернативы можно принимать цефалоспорины (Цефалоспорин, Цефпиром, Цефепим), карбапенемы (Имипенем, Меропенем).
Длительность лечения составляет в среднем 10-14 суток. В дальнейшем для возможна замена парентеральных форм на таблетированные лекарственные средства и смена групп препаратов, что обусловлено способностью микроорганизмов быстро приобретать устойчивость к антибиотикам. Также может использоваться комбинация из нескольких антибиотиков.
С целью уменьшения болевого синдрома, снижения высокой температуры и в качестве противовоспалительной терапии назначаются нестероидные противовоспалительные препараты (Анальгин, Аспирин, Ибупрофен, Напроксен, Пироксикам, Кетопрофен, Нимесулид, Мелоксикам).
В дополнение к лечению антибактериальными препаратами показано местное назначение димексида (аппликации на мошонку). Также могут назначаться полуспиртовые/масляно-бальзамические компрессы на мошонку и новокаиновые блокады семенного канатика (введение в семенной канатик Лидокаина, часто в комбинации с антибиотиком). При вирусной этиологии заболевания могут назначаться противовирусные средства, иммуностимуляторы (Иммунсил, Тимоптин, Тималин, Аактивин, Тимоген) и интерфероны. По показаниям назначаются препараты, оказывающие противогрибковое действие (Флуконазол). В зависимости от состояния организма/тяжести процесса могут назначается и лекарственные препараты другие групп. Лечение должно проводится обоим половым партнерам одновременно.
Доктора
Лекарства
- Антибактериальные препараты (Офлоксацин, Левофлоксацин, Цефалоспорин, Цефпиром, Цефепим, Имипенем, Меропенем).
- Нестероидные противовоспалительные препараты (Анальгин, Аспирин, Ибупрофен, Напроксен, Пироксикам, Кетопрофен, Нимесулид, Мелоксикам).
- Иммуностимуляторы (Иммунсил, Тимоптин, Тималин, Аактивин, Тимоген).
- Анестетики для локального применения (Прилокаин, Лидокаин).
- Препараты с противогрибковым действием (Флуконазол).
Процедуры и операции
Для повышения эффективности консервативного лечения для сохранения репродуктивной функции рекомендуется добавлять физиотерапевтические методы: УВЧ, диатермию, токи Бернара, грязелечение, индуктотерапию и др. При неэффективности консервативной терапии, развитии гнойных очагов деструкции проводится оперативное лечение (орхидэпидидимэктомия, эпидимэктомия), после чего проводится курс реабилитации с последующим наблюдением у андролога/уролога с контролем спермограммы.
Диета
Специальной диеты при орхоэпидидимите нет, однако рацион питания больного требует некоторой коррекции с исключением жареной, острой, соленой, жирной пищи. Показано обильное питье.
Профилактика
Специфическая профилактика орхоэпидидимита отсутствует. В качестве общих профилактических мер можно порекомендовать:
- Использовать барьерную контрацепцию при случайных половых контактах.
- Практиковать здоровый образ жизни (рациональное питание, отказ от курения, злоупотребления алкогольсодержащими напитками, занятия спортом, закаливание организма).
- Вести регулярную половую жизнь.
- Избегание пребывания длительно в положении сидя.
- Повышение иммунитета.
- Своевременное лечение ИППП (простатит, уретрит), инфекционных заболеваний.
- Избегать переохлаждения.
- Избегать травм органов мошонки.
Последствия и осложнения
При отсутствии адекватной/своевременной терапии возрастает риск нарушения сперматогенеза и развития затруднений транспорта сперматозоидов. Риск развития бесплодия значительно увеличивается при двустороннем орхоэпидидимите что манифестирует недостаточным продуцированием мужского полового гормона (тестостерона) и как следствие, андрогенной несостоятельностью, проявляющейся снижением либидо (полового влечения), недостаточной эрекцией, снижением работоспособности, уменьшением мышечной массы.
Прогноз
Прогноз неосложнённого орхоэпидидимита при своевременном/адекватном лечении благоприятный. В случае развития осложнений могут возникнуть показания к удалению яичка/придатка. При этом прогноз относительно здоровья остаётся благоприятным, а прогноз качества жизни и в том числе репродуктивной функции определяется множеством факторов и является неоднозначным.
Список источников
- Аккалиев М.Н. Острый орхоэпидидимит: современные аспекты этиологии, диагностики и лечения. Обзор литературы / / Наука и Здравоохранение. 2017. № 2. С. 159-175.
- Воспалительные заболевания половых органов у мужчин. Методические рекомендации. Под ред. М.П. Когана и Г.Г. Селезнева. Ростов-на-Дону; 2011.
- Башембаев Х.М., Назаркулов Е.Н. Выбор метода лечения больных с острыми воспалительными заболеваниями придатка и яичка // Вестник Алматинского государственного института усовершенствования врачей. 2010. № 2 (10). С. 35-37.
- Набер К.Г., Б. Бергман Б., Бишоп М.К. Рекомендации Европейской ассоциации урологов по лечению инфекции мочевыводящих путей и инфекции репродуктивной системы у мужчин // Клиническая микробиология и антимикробная терапия. 2002. № 4, Том 4. С. 347-363.
- Ворчалов М.М. Комплексный подход к лечению острого эпидидимоорхита: дисс. ... канд. мед. наук. Санкт-Петербург. 2013. С. 140.






 Офлоксацин
Офлоксацин Левофлоксацин
Левофлоксацин Имипенем
Имипенем Меропенем
Меропенем Анальгин
Анальгин Аспирин
Аспирин Ибупрофен
Ибупрофен Кетопрофен
Кетопрофен Мелоксикам
Мелоксикам Тималин
Тималин













Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...