Травма ноги
Травматизм в настоящее время является актуальной проблемой. Травмой называют повреждение, которое вызывается внешним воздействием: физическим, механическим или химическим. Острые травмы возникают сразу после воздействия, а хронические — развиваются при постоянных воздействиях небольшой силы. При закрытых травмах (ушиб, разрыв, растяжение, вывих, перелом) кожные покровы не повреждаются. При открытых отмечается повреждение кожи и подкожной клетчатки. Из всего опорно-двигательного аппарата самые распространенные — это травмы нижних конечностей. Скелет нижней конечности составляют бедренная кость, надколенник, кости голени (большеберцовая, малоберцовая) и кости стопы. Если к этому добавить массив мышц, связок, хрящей и сухожилий, то трудно представить объем повреждений, которые могут быть у пострадавших.
Изменение структуры травматизма в последнее время и характера повреждений влияют на исходы травм, что имеет большое значение, в виду того, что нижние конечности выполняют функцию опоры и движения. Чрезмерные нагрузки в спорте (футбол, конькобежный, лыжный спорт, бег, баскетбол), автодорожные аварии и падения, от которых никто не застрахован, вызывают травмы ног различной степени. К ним относятся ушибы, растяжения связок, переломы, вывихи, повреждение менисков, разрывы сухожилий.
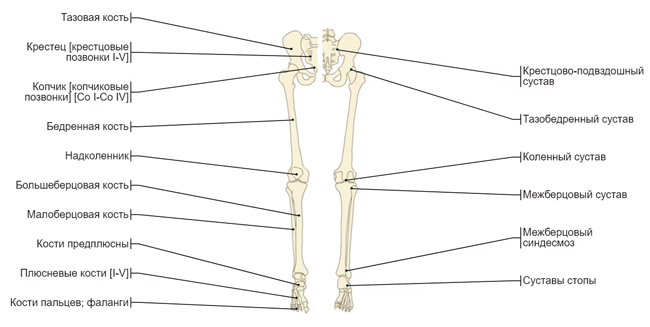
Строение костей нижних конечностей
Тяжесть повреждения тканей зависит от механизма травмы. При ушибе повреждаются поверхностные ткани, а при сильном ударе — более глубокие ткани, которые придавливаются к костям. К тяжелым травмам относятся вывихи, переломы (внесуставные, внутрисуставные), разрывы сухожилий и мышц. При нетяжелых повреждениях процесс протекает без осложнений, но травмы суставов влекут изменения хрящевой ткани и часто вызывают воспаление суставов на ногах. Из других осложнений встречается замедленное сращение перелома, смещение костных фрагментов, развитие дистрофии конечности или ее укорочение, которые заканчиваются стойкой утратой трудоспособности. Травмы нижних конечностей могут сочетаться с повреждениями внутренних органов или других отделов двигательного аппарата, что утяжеляет состояние пациентов.
Патогенез
Любые травмы опорно-двигательного аппарата, особенно тяжелые травмы (перелом), представляют нейродистрофический процесс. При массивной травме развиваются изменения со стороны сосудов и нарушение питания тканей. В ответ на травму происходит активация симпатоадреналовой системы и повышается тонус сосудов, сохраняющаяся 5–7 суток.
Нарушения гемодинамики проявляются ухудшением притока артериальной крови и оттока венозной, нарушением микроциркуляции. Выраженность сосудистых нарушений зависит от силы травмирующего фактора. При тяжелой (высокоэнергетической) травме гемодинамические нарушения более выражены. Ухудшение кровоснабжения влечет гипоксию тканей и ухудшение обеспечения пораженной конечности питательными веществами. На фоне этого в тканях конечностей развиваются нейродистрофические и деструктивные процессы.
Классификация
Различают следующие виды травм:
- закрытые (без повреждения кожи);
- открытые (характеризуются повреждением кожи), являются более опасными ввиду возможности инфицирования.
Закрытые травмы:
- ушиб;
- растяжение;
- сдавливание;
- разрыв;
- перелом.
Степени тяжести травм:
- Легкая — травмы, не влекущие серьезных изменений в организме, не ограничивают привычную жизнь пострадавшего, и он ограничивается самолечением. Например, легкие ушибы.
- Средняя степень — повреждения нарушают функцию конечности и требуют амбулаторного или стационарного лечения. К ним относятся переломы трубчатых костей и закрытые травмы.
- Тяжелая степень — наличие выраженных нарушений функций конечности и различных осложнений. К тяжелой травме относятся множественные переломы и политравма.
Полученные травмы нижних конечностей по месту приложения воздействия отличаются:
- Фронтальное столкновение чаще всего вызывает перелом бедренной кости нижней конечности (характерны двусторонние переломы бедра и двойные переломы).
- Переднебоковой удар слева становится причиной винтообразного перелома бедренной кости или костей голени.
- При боковом ударе слева часто встречается вывих головки бедренной кости.
- При переднебоковом столкновении справа возникают переломы плюсневых и предплюсневых костей стопы вследствие упора ее в тормозную педаль.
Типы переломов тел длинных костей:
- простые;
- клиновидные;
- сложные (мультифрагментарные).
Переломы проксимальных и дистальных сегментов кости, которые образуют сустав:
- околосуставные;
- неполные внутрисуставные;
- полные внутрисуставные.
Из всех анатомических образований нижней конечности наиболее уязвим коленный сустав. Травмы коленного сустава составляют 50% всех повреждений на ногах. Травмы коленного сустава многообразны: от ушиба и повреждений капсулы и связочного аппарата, до повреждений менисков и переломов костей, составляющих сустав. Код травмы коленного сустава по МКБ-10 включает S80.0 (ушиб коленного сустава), M23.2 (поражение мениска), S82.1 (перелом мыщелка/мыщелков, головки большеберцовой кости).
Коленный сустав несет большие нагрузки и имеет сложное строение, поскольку его составляют три кости (бедренная, малоберцовая и большеберцовая), крестообразные связки, находящиеся внутри сустава, мениски и боковые связи (внутренняя, внешняя). У спортсменов и артистов цирка встречаются травмы боковых связок коленного сустава (частичный и полный разрыв). При значительном отклонении голени снаружи повреждается внутренняя боковая связка.
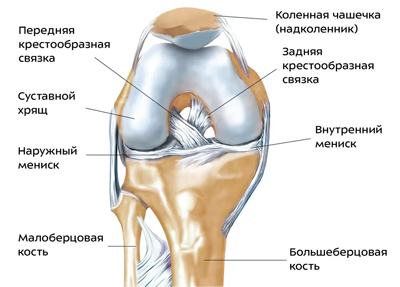
Строение коленного сустава
Наиболее частая травма у спортсменов — разрыв передней крестообразной связки, которая находится в центре колена и обеспечивает стабильность сустава при вращениях. Наиболее частая причина разрыва этой связки — резкая остановка при беге или разворот тела (сильное скручивание) при неподвижном положении голени. Травмирование крестообразной связки сопровождается сильной болью, припухлостью колена из-за кровоизлияния в сустав, нестабильностью сустава. Очень редко встречается разрыв задней крестообразной связки. Возникает у футболистов или борцов при сильном ударе по колену спереди, вследствие чего оно чрезмерно разгибается. Проявляется болью, отеком, гемартрозом, кровоизлиянием в подколенной ямке и нестабильностью сустава.
Важным образованием коленного сустава являются мениски — хрящевые полукольца, которые улучшают контакт между костями и стабилизируют сустав. При их повреждениях увеличивается нагрузка на кости, возникает нестабильность сустава, и он быстро изнашивается. Только 10–20% площади менисков имеет хорошее кровоснабжение, а остальная часть снабжается плохо, что сказывается на возможностях восстановления. Часто встречаемая травма мениска— его разрыв, которая является профессиональной травмой футболистов. В момент разрыва пациент слышит щелчок, а потом появляется сильная боль. Лечение может быть консервативным или хирургическим.
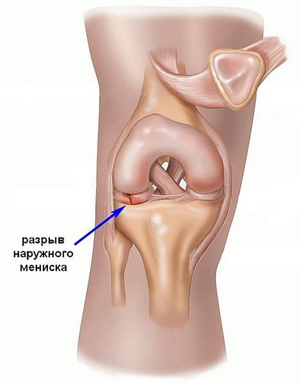
Разрыв мениска
Травмы голеностопа составляют 10%, и растяжение его связок по встречаемости занимает первое место. Это повреждение возникает при подворачивании ноги или повороте ее внутрь во время прыжка. Сразу появляется выраженная боль, отечность и покраснение в передней части лодыжки. Показан покой, холод, эластичное бинтование. При разрывах связок и вывихах с осложнениями проводят операции.
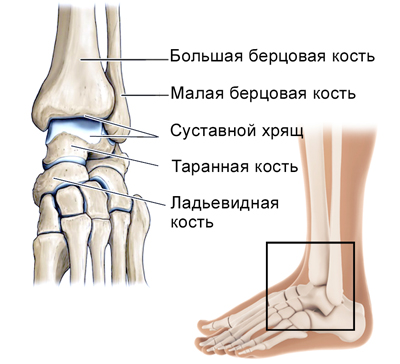
Строение голеностопного сустава
Если травм не было, а беспокоит боль в голеностопе, она может быть связана с плоскостопием, длительной нагрузкой (ходьба, стояние на ногах весь рабочий день), ношением неудобной обуви на высоком каблуке или тендинитом (воспалением сухожилия).
Самое мощное из всех сухожилий — ахиллово, которое является важным компонентом голеностопа. Соединяет камбаловидную и икроножную мышцы с пяточной костью. Ахиллово сухожилие обеспечивает сгибание подошвы, поэтому человек может подпрыгивать и вставать на носки. Это эластичное сухожилие устойчиво к нагрузкам, но и оно подвержено травмам. Если появились боли в области ахиллова сухожилия после нагрузки, это может быть воспаление (тендинит), бурсит или надрыв/разрыв.
Тендинит ахиллова сухожилия — частая травма у бегунов. Эта патология появляется при перегрузках икроножных мышц, нарушении техники и режима тренировок. Проявляется болью по задней поверхности нижней трети голени, которая сначала бывает невыраженной и непостоянной, но потом нарастает, становится постоянной. При отсутствии лечения возможен переход в хроническую форму.
Разрыв ахилла возникает у футболистов, гимнастов, волейболистов во время бега или прыжка. Постоянная чрезмерная нагрузка на сухожилие вызывает микротравмы, которые снижают его прочность, а в определенный момент сухожилие рвется. Разрыв может быть частичным или полным. Частичные разрывы порой остаются невыявленными несмотря на то, что отмечается затруднение при ходьбе из-за боли, икроножная мышца отекает и отмечаются кровоподтеки. При полном разрыве сгибание в сторону подошвы значительно уменьшается или отсутствует.
При частичном разрыве лечение консервативное (показано наложение гипсовой лонгеты и обезболивание), а при полном разрыве выполняется операция (сухожилие сшивается). После операции на 1.5 месяца накладывают лонгету.
Хроническая нестабильность суставов — состояние, при котором отмечается чрезмерная их подвижность. Это связано с повреждением связок, капсулы сустава, мышц и сухожилий, которые стабилизируют сустав и удерживают его в нормальном положении. При повреждении этих анатомических образований при вывихах, разрывах связок или сухожилий возникает его нестабильность.
Также причиной может служить ослабление мышц, повреждение хряща или частые неестественные движения, которые превышают возможную амплитуду движений в суставе. Нестабильность коленного сустава проявляется излишней его подвижностью и ощущением неустойчивости во время ходьбы. Может возникнуть боль, отек, блокировка сустава и смещение менисков. При выпоте в сустав надколенник баллотирует (легко смещается) а при повреждении капсулы и связок появляется хруст. Постепенно нарушается трофика мышц — гипотония переходит в атрофию.
Причины
- Дорожно-транспортные происшествия, при которых страдают пешеходы и водители. Травмирование водителя происходит от удара о панель приборов управления, часто вызывает переломы бедренной кости и костей голени.
- Травма колена при падении — наиболее частый механизм повреждения. Это могут быть бытовые и производственные травмы.
- Ушибы возникают при ударе и падении в различных ситуациях (на природе, работе, в быту и путешествиях). От силы воздействия зависит тяжесть — это может быть обычный синяк или отслоение подкожно-жировой клетчатки и даже повреждение надкостницы при сильном ударе.
Симптомы
Общие симптомы травм:
- боль;
- отек;
- гематома.
Степень выраженности их разная: при повреждении окончаний нервов отмечается резкая боль с прострелами, при переломе боль постоянная, движения ограничены, отек выражен. При ушибе боль может уменьшиться, а через два дня усиливается за счет отека.
В зависимости от локализации повреждения присутствуют специфические симптомы. При травме колена отмечается локальная боль в суставе и затруднения при ходьбе. Сустав увеличен, контуры сглажены, под кожей может быть кровоподтек, движения болезненные. Если в суставе скапливается кровь, надколенник начинает баллотировать. Объем крови в коленном суставе может достигать 150 мл, конечность полусогнута в суставе.
Симптомы травмы мениска коленного сустава — острая боль в суставной щели и нарушение функции, нога полусогнута и ее не удается разогнуть, поскольку в полусогнутом положении сустав блокируется. Повторы блокирования сустава характерны для травм мениска и этот симптом позволяет поставить правильный диагноз. При глубоком приседании боль усиливается. В последствии появляется кровь в суставе.
Движения в голеностопном суставе происходят в разных плоскостях, а при его повреждении они болезненны и затруднены. Травма лодыжки возникает при подвертывании стопы внутрь или наружу и нагрузке весом тела. Прямая травма связана с ударом транспортом или при спортивных играх. Сразу после травмы голеностопа появляется припухлость тканей в области лодыжек, а через день —кровоподтек.
Также возможны переломы лодыжек, которые бывают пронационные и супинационные. При пронационном переломе значительно увеличивается окружность сустава, а стопа находится в положении пронации — отклонена наружу.
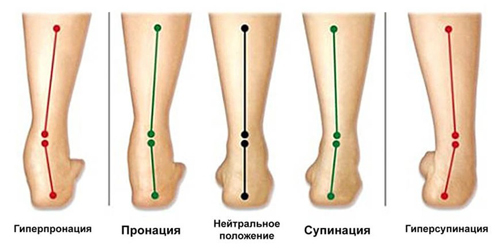
Положение стопы во время ходьбы или бега
При переломе лодыжки определяется болезненность внутренней лодыжки и прощупываются края отломков кости. Супинационный перелом лодыжек возникает при подвертывании стопы внутрь и при этом отрывается наружная лодыжка. Пальпаторно врач определяет, что болит лодыжка. При двух лодыжечном супинационном переломе наблюдается припухлостью в области латеральной и медиальной лодыжки. При супинации, пронации и сгибании стопы боль усиливается.
При разрыве ахиллова сухожилия у травмированного возникает:
- острая боль выше пятки, которая становится невыносимой при попытке движения;
- невозможность ступить на ногу;
- воспаление, покраснение, которое переходит в синюшность;
- снижается/отсутствует движение в стопе;
- повышается температура.
Анализы и диагностика
- Осмотр травматолога с проверкой функции конечности, на основании которого врач может заподозрить вывих, разрыв связки или перелом.
- Рентгенография поврежденных костей или суставов в двух проекциях.
- Ультразвуковая диагностика — информативна при повреждении мягких тканей, для определения состояния хряща и количества суставной жидкости.
- Компьютерная томография сустава — выявляет костные изменения разрывы связок.
- Магнитно-резонансная томография. Применяется для обнаружения повреждений мягких тканей (связки, мышцы, сухожилия).
- Артроскопия сустава — наиболее точно оценивает состояние структур внутри сустава.
- Статография — оценивает функцию опорно-двигательной системы, что важно после прохождения лечения для определения степени нетрудоспособности больного. Определяются различные показатели при стоянии на одной и двух ногах и оценивается опороспособность ног.
Лечение
В зависимости от тяжести лечение травм проводится амбулаторно или в травматологическом отделении, если необходимо оперативное вмешательство.
Что делать при травме колена в домашних условиях?
- Первая помощь — наложение давящей повязки, что предотвращает отек и кровотечение.
- Необходимо провести иммобилизацию конечности, создать ей покой и возвышенное положение.
- Применение холода первые двое суток после травмы (лед, вода со льдом, охлаждающиеся пакеты). Прикладывание холода уменьшает отек и кровотечение.
- Обратиться к травматологу, который назначит лечение в зависимости от тяжести повреждения.
В дальнейшем при легких ушибах проводится амбулаторное лечение, включающее вышеперечисленные рекомендации. При боли назначаются обезболивающие средства (Найз, Нимесулид, Аффида). При вывихе коленного сустава (смещение большеберцовой, бедренной кости или надколенника) обязательно проводится обезболивание. Вывих надколенника — менее серьезная травма, поэтому проводится вправление и накладывается шина (иммобилизация). Смещение бедренной или большеберцовой кости часто сопровождается разрывом капсулы, поэтому требуется операция.
При растяжениях связок коленного сустава в случае нарушения целостности отдельных волокон и при неполном разрыве связок проводится консервативное лечение: гипсовая лонгета на 14 дней, противовоспалительные гели наружно и таблетки внутрь, ультрафонофорез. При полном разрыве боковых связок — оперативное лечение, после чего накладывается гипсовая повязка.
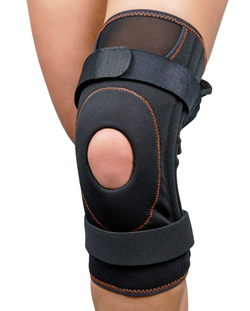
Фиксация коленного сустава
В зависимости от тяжести травмы восстановление связок коленного сустава занимает 2–4 месяца — за это время укрепляется новая соединительная ткань. Реабилитация включает гимнастику, массаж, тейпирование, физиолечение. Комплекс упражнений, который постепенно увеличивает нагрузку на сустав, должен показать реабилитолог, в противном случае можно навредить себе. В послеоперационном периоде выполняют упражнения на разгибание и статические упражнения, которые укрепляют сустав и связки. При статических упражнениях мышцы находятся в длительном напряжении, а движение отсутствует. После операции нельзя перегружать ногу и нужно использовать коленный брейс — ортопедические приспособления на шарнирах, которые обеспечивают фиксацию, мобильность, комфорт суставу и в то же время защищают связки.
При кровоизлиянии в коленный сустав больные лечатся в стационаре. Гемартроз развивается через 5–6 часов после травмы, что сопровождается значительным увеличением сустава и болью. В таких случаях необходимо вызвать скорую помощь и наложить транспортную шину (от стопы до верхней части бедра). В стационар пациента доставляют на носилках. В отделении проводят пункцию коленного сустава и удаляют кровь, а на ногу накладывают гипсовую лонгету. Если кровь в суставе не скапливается, гипс снимают через 5 дней. Ногу нагружать нельзя, поэтому больной должен пользоваться костылями. После снятия лонгеты восстановление после травмы проводится лечебной физкультурой, массажем, тепловыми процедурами.
Лечение травмы мениска
Данная травма сопровождается гемартрозом, поэтому удаляют скопившуюся кровь путем пункции. Ущемленный или смещенный мениск вправляют сгибанием ноги под прямым углом и вытяжением за голень с дополнительной ротацией. Мениск становится на место, поскольку между суставными поверхностями при таких действиях образуется зазор. Процедуру выполняют под анестезией Новокаином (он вводится в полость сустава). После этого иммобилизируют ногу гипсовой лонгетой (повязка от стопы до ягодицы). Иммобилизация продолжается до 14 дней — за это время стихает вторичный синовит. В период реабилитации показаны массаж, тепловые процедуры, лечебная физкультура. В целом лечение может длиться 4 недели.
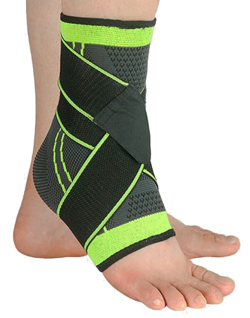
Фиксация голеностопного сустава
Если блокаду коленного сустава не удалось устранить консервативно, если блокады рецидивируют или выявлены разрывы обоих менисков, проводится оперативное вмешательство путем артроскопии и сшивания мениска или удаления поврежденной части мениска. Артроскопические операции уменьшают травматичность и ускоряют восстановление. Полностью мениск не удаляют поскольку после этого развивается деформирующий артроз. После операции иммобилизация не применяется, но рекомендуется уменьшение нагрузки на ногу — использование костылей и трости.
Любой сустав содержит хрящевую ткань, в которой с возрастом, в связи с чрезмерными нагрузками или после травмы развиваются дистрофические изменения. Боль вызывают не только травматические повреждения, но и имеющиеся к моменту травмы дегенеративно-дистрофические изменения хрящевой ткани, которые усугубляются после травмы. По состоянию хряща врач может назначить препараты для восстановления хрящевой ткани коленного сустава — Глюкозамин и Хондроитин сульфат в таблетках (Мовекс Комфорт, Хонда, Терафлекс, Артра, Хондро, Артроверон, Стопартрит, Хондроглюксид) или гиалуроновую кислоту в виде внутрисуставных инъекций.
Инъекции гиалуроновой кислоты проводятся в том случае, если в суставе недостаточно синовиальной жидкости и повреждены хрящи. Гиалуроновая кислота участвует в образовании клеток хрящей, улучшает их восстановление и питание, замедляет дегенерацию. После курса инъекций уменьшается боль, воспаление, увеличивается подвижность в суставе. Препараты гиалуроновой кислоты для внутрисуставного введения: Гиалрипайер Хондрорепарант, Интраджект, Гиалуром, Армавискон, Армавискон Форте, Гиастат, Рипарт Лонг, Армавискон Плюс, Профлекс, Синвиск.
Лечение травмы голеностопного сустава
Варианты лечения зависят от тяжести повреждений. При легкой степени применяются анальгетики, лед, создается покой суставу, приподнятое положение, обездвиживание (бандаж, сдавливающая повязка, шина). Большинство растяжений голеностопа успешно лечатся ранней иммобилизацией — шинирование создает покой суставу и уменьшает боль.
Жесткие ортезы (U-образные шины) для голеностопа используются при травмах, когда нужна иммобилизация, но можно обойтись без наложения гипса. При тяжелых растяжениях необходима иммобилизация гипсом, а порой требуется проведение операции. При любых растяжениях необходимо щадить ногу и использовать костыли. После острого периода пациентам назначают физиотерапевтическое лечение.
В острый период травмы и после нее беспокоят воспаление и постравматические боли. Лечение воспаления суставов на ногах предусматривает прием нестероидных противовоспалительных средств. Можно использовать таблетки, инъекции или гель/крем местно. Сначала можно попробовать снять воспаление и невыраженные боли местным применением крема/геля Диклак, Дикловит, Раптен, Вольтарен, Диклоген, Дип Релиф, гель Найз, Сулайдин, Найз Активгель, Нимид, Нимесулид. Если боли и воспаление выражены, снять воспаление суставов можно, применяя Диклоберл (таблетки, уколы), Ксефокам (таблетки, инъекции), Мовалис (инъекции),
Применяя любое лекарство из группы нестероидных противовоспалительных средств, нужно помнить, что они оказывают действие на желудочно-кишечный тракт. Поэтому особую осторожность должны соблюдать пациенты, страдающие гастритом, язвенной болезнью, колитом и не принимать препарат при обострении этих заболеваний. Для минимизации побочного действия на ЖКТ параллельно нужно принимать Омез, Пантопразол или Нольпазу. В некоторых случаях врач может порекомендовать уколы в суставы: с противовоспалительной целью — кортикостероиды (Дипроспан, Бетаспан, Депо-Медрол, Кеналог), для устранения боли и улучшения трофики — Траумель С и препараты гиалуроновой кислоты.
Доктора
Лекарства
- Нестероидные противовоспалительные средства: Ксефокам, Мовалис, Найз Активгель, Нимид, Диклоберл, Диклак, Кетопрофен, Вольтарен, Нимесулид.
- Хондропротекторы: Мовекс Комфорт, Хонда, Терафлекс, Артра, Хондро, Артроверон, Стопартрит, Хондроглюсид.
- Препараты гиалуроновой кислоты инъекционные: Гиалрипайер Хондрорепарант, Армавискон Плюс, Рипарт Лонг, Профлекс, Армавискон Форте, Гиастат, Гиалуром, Интраджект, Синвиск.
Процедуры и операции
Лечебной физкультурой начинают заниматься через неделю после травмы. Это могут быть простые движения пальцами стопы и самой стопой, если этому не мешает иммобилизация. Амплитуда, с которой выполняются упражнения небольшая, а количество подходов — минимальное. В период восстановления все упражнения нужно выполнять с полной амплитудой и увеличить количество упражнений на силу — упражнения с отягощением и сопротивлением. Для нижней конечности подбирают упражнения, которые требуют точных координационных движений. Можно заниматься в лечебном бассейне.
Физиотерапевтические процедуры занимают значимое место при травмах ноги:
- Электрофорез — введение жидких веществ (Новокаин, салицилат натрия, Преднизолон, Димексид) посредством электрического тока, которые оказывают противовоспалительное и обезболивающее действие.
- Фонофорез — введение мазевых основ (Гидрокортизон, Преднизолон, Индометацин, Хондроксид) посредством ультразвука.
- Лазеротерапия — противовоспалительное действие, болеутоляющее и рассасывающее, а также ускоряет регенерацию тканей.
- Магнитотерапия — магнитное поле низкой частоты уменьшает боль, отек и воспаление. Эффективна при болях в суставах и мышцах.
При переломах для уменьшения боли применяют УФО выше перелома, УВЧ через гипс и индуктотермию на место перелома. С 3-й недели показан электрофорез кальция на область перелома, который чередуют с электрофорезом фосфора. Через месяц после травмы и после снятия гипса применяют озокеритовые и парафиновые аппликации. При ограничениях движений в суставах на их область назначают диадинамические токи. В восстановительный комплекс входят ванны —йодобромные, скипидарные, хлоридно-натриевые.
При бамперном переломе костей голени и автомобильной травме чаще всего перелом бывает косопоперечным и оскольчатым, поэтому в остром периоде проводится открытая репозиция костных отломков, которые фиксируются накостными пластинами. При разрыве связок колена связочный аппарат восстанавливается при артроскопической операции. Связки сшивают или выполняют пластику сухожилием больного. Для этого делают дополнительные отверстия чтобы фиксировать трансплантат, который через время приживается, заполняя место поврежденного комплекса.
Диета

Диета при переломах
- Эффективность: лечебный эффект через месяц
- Сроки: 2 месяца
- Стоимость продуктов: 1600-1800 рублей в неделю

Диета при артрите
- Эффективность: Лечебный эффект через 2-6 месяцев
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1780-1880 рублей в неделю
В специальной диете пациенты не нуждаются. Коррективы в питание вносятся при переломах — увеличивается количество продуктов, содержащих кальций (молочные продукты, кунжутное семя). При повреждениях хряща рекомендуются блюда с желатином, холодец, хрящи и сухожилия птицы, домашних животных, рыбы, морепродукты, красная рыба, растительные масла, орехи, семена льна, семена чиа и жирная рыба (источники Омега-3).
Профилактика
Профилактикой травм нижних конечностей является:
- Соблюдение правил безопасности в быту, при переходе улицы, занятиях спортом и на производстве.
- Продуманный подход к силовым нагрузкам как в спорте, так и в быту.
- Ношение удобной обуви. Обувь на высоком каблуке и неустойчивая становится причиной падений и травмирования.
- Соблюдение особой осторожности во время гололеда. Нельзя спешить и бежать, передвижение должно быть короткими шагами с опорой на всю ступню.
Последствия и осложнения
Могут быть следующие осложнения:
- отслоение надкостницы;
- размозжение мягких тканей;
- разрыв сосудов и обильное кровотечение, которое при несвоевременном оказании помощи может закончиться смертью пострадавшего;
- инфицирование;
- развитие синовита;
- скопление крови в суставе;
- перелом тела бедренной кости — часто приводит к попаданию жировых эмболов костного мозга в кровь;
- жировая эмболия — часто приводит к летальному исходу.
Последствиями переломов являются:
- гипотрофия мышц;
- снижение силы мышц;
- укорочение конечности;
- ограничение движений коленного и голеностопного сустава;
- снижение опороспособности травмированной ноги при стоянии;
- перегрузка здоровой ноги из-за щажения и недостаточной нагрузки поврежденной ноги вызывает развитие артроза;
- при неправильном сращении перелома образуется ложный сустав и конечность потеряет свою функцию;
- появление повторных (привычных) вывихов сустава вследствие растяжения суставной сумки;
- развитие фиброза мышц (замещение мышц соединительной тканью);
- оссифицирующий миозит — образование участков окостенения в толще мышц, часто образуются в четырехглавой мышце бедра.
Прогноз
При ушибах прогноз благоприятный, поскольку всегда наступает выздоровление. При тяжелых ушибах возможно появление трофических изменений мышц и костей, связанных с повреждением сосудов и нервных окончаний. Возможно развитие мышечного фиброза и оссифицирующего миозита.
При разрыве мениска можно прогнозировать благоприятный исход, если операция проведена вовремя — восстанавливается подвижность сустава. В тоже время при разорванном мениске имеется риск появления остеоартрита, длительно сохраняющегося болевого синдрома и нарушений функции сустава.
В случае разрыва связок прогноз благоприятный. Если повреждены отдельные волокна, они восстанавливаются без каких-либо последствий. При полном разрыве после операции возможно появление хронических болей в суставе. Поскольку восстановление связки происходит рубцеванием, она в дальнейшем будет неустойчива к повреждениям.
Прогнозы при переломах зависят от их тяжести, общего состояния больного, правильности оказания помощи и реабилитационных мероприятий. При отсутствии опасных осложнений при переломе — прогноз благоприятный. При переломе таранной кости с вывихом — прогноз неблагоприятный, также он неблагоприятный при разрушении пяточной кости и ухудшается при смещении костных отломков. В таких случаях развивается посттравматическое плоскостопие.
Список источников
- Современные классификации переломов костей нижней конечности: учеб. пособие / Под ред. Е. В. Помогаевой; ФГБОУ ВО УГМУ Минздрава России. — Екатеринбург: Изд-во УГМУ, 2016. — 56 с.
- Вязьмина А.О. Особенности травматизации нижних конечностей водителей при автомобильных авариях. Scientist, 2022, 19 (1), 86–88.
- Силин Л. Л., Бровкин С. В. Применение гелей в комплексном лечении закрытых повреждений мягких тканей. – Медицинская помощь, №2. 2001.
- Хоминец В.В., Щукин А.В., Михайлов С.В., Шакун Д.А., Ендовицкая М.В. Опыт лечения пострадавшего с тяжелой механической травмой нижней конечности на фоне некомпенсированной ишемии/Травматология и ортопедия России, 2020, 26 (1), 153-163.
- Слесаренко С.В., Бадюл П.А., Оксимец В.М., Ковбаса Е.А., Слесаренко Д.С. Случай успешной реконструкции критически поврежденной нижней конечности /Травма, 2017, Том 18, №5, С. 77–78.






 Мовалис
Мовалис Диклоберл
Диклоберл Кетопрофен
Кетопрофен Мовекс Комфорт
Мовекс Комфорт Терафлекс
Терафлекс















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...