Обморожение
Общие сведения
Холодовая травма является чрезвычайно актуальной проблемой для населения РФ, что обусловлено неблагоприятными климатическими условиями жизнедеятельности на значительной части территории страны (суровые длительные зимы, сильные ветры). Значимость холодовых поражений во многом определяется длительностью утраты трудоспособности, сложностью лечения и высоким риском инвалидизации.
Общее/локальное охлаждение является достаточно распространенным фактором окружающей среды, негативно воздействующим на организм человека. Холодовая травма в структуре всех травм мирного времени занимает от 1 до 10% и от 70 до 94% лиц, при глубоких отморожениях становятся инвалидами. Прямая холодовая травма развивается в результате непосредственного контакта с очень холодным предметом, а косвенная травма — при нахождении в неблагоприятных климатических условиях.
В структуре холодовой травмы (в зависимости от распространенности патологического процесса) выделяют локальное поражение (отморожение), представляющее собой повреждение тканей организма, обусловленное воздействием низкой температуры и общее поражение (переохлаждение/замерзание), развивающееся при истощении механизмов терморегуляции, что характеризуется угнетением/угасанием жизненно важных функций. Непосредственной причиной патологических расстройств систем/органов при замерзании является прогрессирующее нарастание гипоксемии/гипоксии, что может привести к летальному исходу.
В мирное время в общей структуре травматических повреждений местная холодовая травма в зонах с умеренным климатом занимает 1-1,5%, а в зонах с суровым климатом (северные регионы, Дальний Восток и Сибирь) достигает 6–22%. Для эпидемиологии отморожений характерно большое количество пострадавших лиц, ведущих асоциальный образ жизни. К контингенту с высоким риском развития холодовых повреждений относятся лица, злоупотребляющие алкоголем и бомжи, проживающие в мегаполисах, у которых имеется алиментарное истощение. Прием алкоголя способствует полной/частичной утрате самоконтроля, угнетению функции центра терморегуляции, развитию гипогликемии/гиперкоагуляции. Наиболее часто встречаются отморожения стоп (первый палец), кисти рук и выступающих частей лица (щеки, нос, уши). Относительно редко — иммерсионная/траншейная ступня.
Отморожение необходимо отличать от «холодных ожогов», которые образуются в результате непосредственного контакта с очень холодными веществами (жидкий азот/сухой лёд). Отморожения возникают чаще всего в холодное время года при температуре воздуха ниже −20-10°C. Однако, отморожение той или иной степени может происходить и при более высоких температурах на фоне длительного нахождения вне помещения при сильном ветре/высокой влажности. Отморожения могут развиваться и при температуре выше нуля на фоне перемежающегося длительного воздействии влажного воздуха, усиливающего отдачу тепла. Примером такого отморожения (4 степени) является «траншейная стопа», развивающаяся следствие нервно-трофических/вазомоторных расстройств с деструктивными изменения в тканях вплоть до некроза и влажной гангрены.
Даже с учетом того, что местная холодовая травма — это патология, которая в большинстве случаев исходно жизненно важные системы не затрагивает, ежегодно регистрируются летальные случаи среди лиц, пострадавших от отморожений. Основной причиной летального исхода является сопутствующая патология, развивающаяся фоне затяжного раневого процесса и тромбоэмболических осложнений.
Патогенез
В патогенезе обморожений выделяют несколько сменяющих друг друга фаз:
- Фаза до замораживания — для нее характерно охлаждение тканей, развивающееся под действием холодового фактора с сопутствующей ишемией/вазоконстрикцией, но без образования в тканях кристаллов льда. На фоне ишемии развиваются гиперестезии/парестезии.
- Фаза замораживания-отогревания. Характеризуется внутриклеточным (при быстром охлаждении тканей) или внеклеточным (при медленном замораживании) образованием кристаллов льда, что приводит к электролитным сдвигам в клетках, разрушению жиров/белков, лизису клеточных мембран, клеточной дегидратации и как следствие, гибели клетки. При оттаивании тканей может развиваться воспалительный ответ и реперфузионные постишемические повреждения.
- Фаза сосудистого стаза. Под действием низких температур происходит стойкий спазм сосудов, внутрисосудистое свертывание или кровоизлияния в ткани.
- Поздняя ишемическая фаза. Развивается вследствие каскада механизмов на фоне прогрессирующей ишемии тканей: выделения медиаторов воспаления (гистамина, тромбоксана, брадикинина, простагландина); перемежающейся вазоконстрикциии с вовлечением в патологический процесс артериол/венул; нарастания реперфузионного повреждения клеток тканей; тромбообразования в относительно крупных сосудах и эмболизации микрососудистого русла.
Таким образом, гибель клеток обусловлена не только непосредственным воздействием холодового фактора, но и реакцией сосудов с разрушением микроциркуляторного русла.
Классификация
В основу классификации отморожений положены несколько факторов.
По механизму развития обморожения: контактные отморожения; отморожения от воздействия холодного воздуха.
По глубине поражения тканей:
- I степень – характерна бледность, отечность, болезненность кожных покровов, нарушения чувствительности, незначительный зуд. Симптоматика исчезает самостоятельно на протяжении недели.
- II степень – появление на гиперемированной/синюшной коже пузырей, которые разрешаются самостоятельно, не оставляя после себя рубцов на протяжении 2-8 недель.
- III степень – появление наполненных кровянистым содержимым пузырей. Разрешающихся отторжением кожи/подкожной клетчатки и формированием рубцов. Заживление длительное (1-3 месяца).
- IV степень — характерно поражение мягких тканей, часто до кости. Процесс заживления длительный на протяжении нескольких месяцев и зачастую заканчивается инфицированием отмороженных тканей (флегмона, абсцесс, остеомиелит) или гангреной.
Причины
Основной причиной отморожения является локальное воздействие холодового фактора на ткани организма.
Каковы факторы способствующие развитию обморожения? Способствующие факторы условно можно разделить на несколько групп:
- Метеорологические факторы (низкая температура, высокая влажность, сильный ветер).
- Механические факторы, способствующие замедлению/затруднению кровообращения (тесная обувь/одежда).
- Факторы, снижающие как общую сопротивляемость организма, так и сопротивляемость тканей (истощение организма, наличие обморожений, кровопотери, шок, острые инфекционные заболевания, злоупотребление алкогольсодержащими напитками, курение; нарушения трофики/сосудистые заболевания в конечностях, длительная неподвижность конечностей).
К основным низкотемпературным факторам воздействия на ткани относятся:
- Холодный воздух (преимущественно повреждаются дистальные отделы конечностей) — длительное охлаждение в условиях влажной среды, например, траншейная ступня, которая развивается вследствие продолжительного (3-5 суток) пребывания человека во влажных окопах, на мокром снегу, блиндажах, когда отсутствует возможность сменить мокрую обувь или согреть ноги даже на короткое время.
- Холодная вода. Отморожение развивается при длительном пребывании в холодной воде (иммерсионная ступня). Встречается преимущественно во время морских аварий паромов/кораблей в холодное время года у лиц, долгое время вынужденно находящихся в воде ниже +8 °С.
- Охлажденные, имеющие высокую теплопроводность предметы (до -20°С или ниже). Как правило отморожения такого рода распространяются на проксимальные отделы конечностей.
Таким образом обморожение тканей возникает при условии, если потеря тепла тканями выше возможности тканевого локального кровообращения препятствовать процессу замерзания мягких тканей.
Симптомы
Признаки обморожения во многом зависят от глубины/площади тканевого повреждения. При этом, эти показатели выявляется не сразу, а лишь по прошедствии определенного временного периода после согревания. В развитии отморожения выделяют 2 периода:
- Дореактивный (скрытый). Отмечается местное снижение температуры тканей с нарушением кровообращения/обмена в отмороженных участках в соответствии с характером температурного фактора и продолжительностью его воздействия. Характеризуется бледностью и потерей чувствительности кожных покровов.
- Реактивный период (после согревания). Критерием его наступления является появление нарастающего отека она участке отморожения. Характерно развитие воспалительного процесса и некроза. Именно на этой стадии возможно более точно определить глубину/площадь повреждения.
После согревания локальные признаки отморожения проявляются в неодинаковой степени, что зависит от длительности тканевой гипотермии. В реактивном периоде симптоматика отморожения существенно варьирует в зависимости от глубины (степени) обморожения:
- Для отморожений первой степени характерны нарушения, которые носят преимущественно функциональный характер, имеют обратное развитие и самопроизвольное разрешение через 5-7 суток. В этом периоде на фоне тканевой гипоксии кожные покровы приобретают бледный цвет (после согревания — кожа цианотичная, мраморная или багряно-красная). Через несколько часов появляется отечность мягких тканей, нарастающая на протяжении 1-2 суток. Затем отечность спадает и на 6-7 сутки на коже формируется сетка морщин, на месте которых происходит шелушение эпидермиса. В периоде выздоровления отмечается боль, зуд, нарушения чувствительности (парестезии, анестезии, гипостезии).
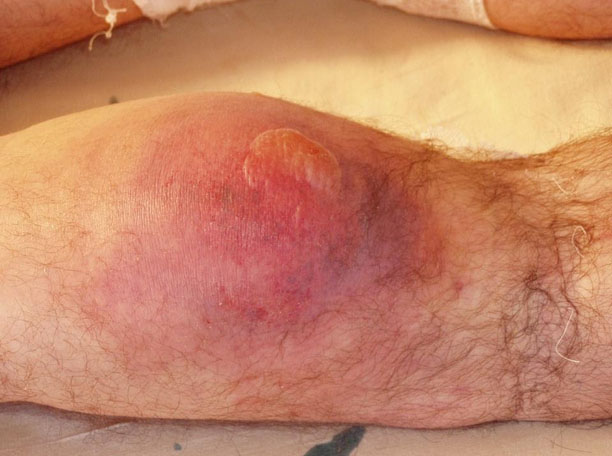
- При отморожениях второй степени отмечается омертвение рогового/зернистого слоев эпидермиса. После согревания на участках обморожения на фоне нарастания отека появляются пузыри с прозрачным экссудатом, которые разрешаясь оставляют раневую поверхность розового цвета, резко болезненную при прикосновении. На дне визуально определяется сосочково-эпителиальный слой кожи. Заживление раневых поверхностей в большинстве случаев происходит на протяжении 10-15 дней без нагноения. При этом, цианоз кожных покровов, тугоподвижность в межфаланговых суставах и снижение силы кистей могут длиться до 2-3 мес. После заживления ран/рубцов не остается. Нарушение чувствительности такое же, как и при обморожениях I степени (фото ниже).
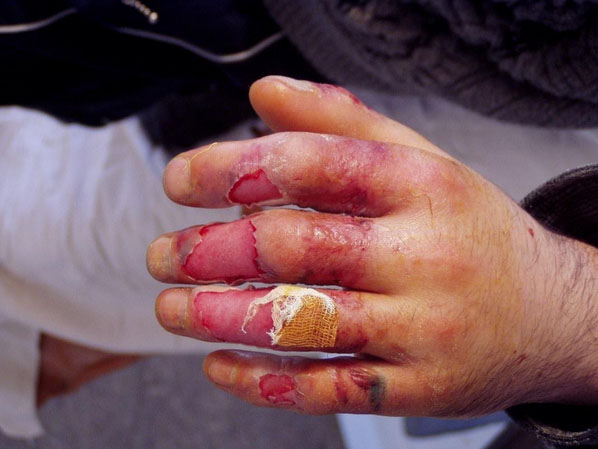
- При отморожениях третьей степени характерно образование волдырей с геморрагическим содержимым. Кожа на проксимальных участках конечностей отечна, вначале приобретает багрово-цианотический цвет, а затем темно-коричневый с формированием струпов черного цвета с омертвлением кожи. Границы омертвения расположены на уровне подкожной жировой клетчатки, реже захватывают более глубокие ткани. Отмечается развитие асептического местного воспаления, которое через 5-7 суток переходит в гнойное с некротизацией тканей. После удаления некротизированных тканей остается гранулирующая рана, в которая постепенно происходит эпителизация с формированием деформаций/рубцов. В ряде случаев образуются трофические язвы, подлежащие пересадке кожи. Выздоровление наступает через 3-4 месяца (фото ниже).
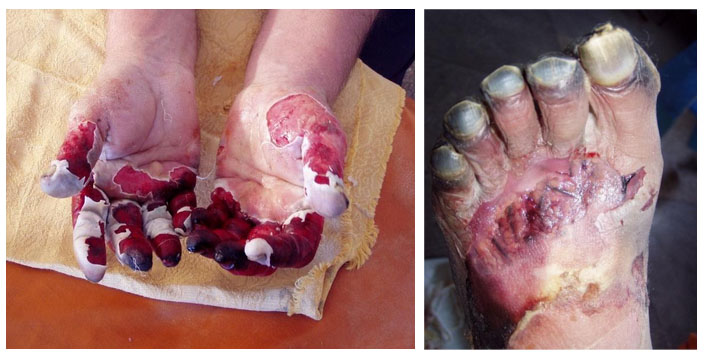
- Для отморожений четвертой степени характерно омертвение мягких тканей, зачастую до костей. которое протекает по типу влажной или сухой гангрены. Кожа пораженных участков после отогревания имеет серый или темно-фиолетовый цвет. Отмечается быстрое развитие отечности тканей голени/предплечий выше демаркационной линии. Клиническая симптоматика аналогична отморожению 3 степени, но отморожения охватываю большую площадь и объем тканей (фото ниже).
Анализы и диагностика
Диагноз ставится на основании жалоб пациента, изучения анамнеза заболевания (обстоятельства холодовой травмы, длительность пребывания на холоде, первая помощь на доврачебном этапе); данных физикального обследования с оценкой соматического статуса (температуры тела, АД, пульса, ЧДД, осмотра участка отморожения с оценкой глубины/площади отморожения). При необходимости проводятся лабораторные и инструментальные исследования.
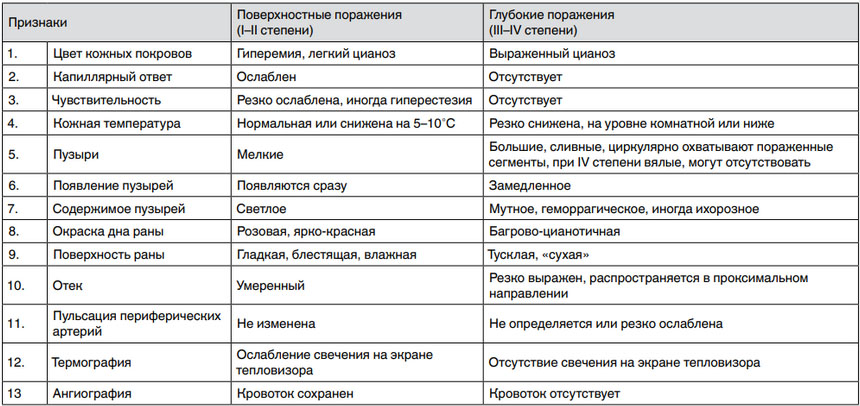
В таблице ниже приведены критерии прогноза глубины поражения тканей холодовым фактором на стадии раннего реактивного периода.
Диагностика смертельной холодовой травмы проводится на общих основаниях, однако при этом, следует учитывать, что зачастую смерть является не результатом действия холода, а следствием многих других причин на фоне холодового воздействия.
Лечение
Оказание первой медицинской помощи при обморожении (абрев. ПМП)
Первая помощь при обморожении должна начинаться на догоспитальном этапе в дореактивном периоде отморожения. Именно правильность и своевременность оказания доврачебной помощи во многом определяют результаты лечения.
Что делать при обморожении рук (обморожении ладони, пальцев, части ладони) и нижних конечностей? Оказание первой медицинской помощи при обморожении любой части тела (ног, рук) начинается с устранения действия холодового фактора. Пострадавший должен как можно быстрее доставлен в тёплое помещение, необходимо аккуратно снять с него промёрзшую одежду (носки, обувь, перчатки).
Следующей важнейшей задачей является согревание поврежденного холодом локального участка тела. При отморожении конечностей нужно (при возможности) провести их согревание в ванне при постепенном повышении (с 20 до 40°С) температуры воды в течении 40-60 минут с легким ее массажем. При отморожении большой площади пострадавшего можно поместить в ванную полностью или согревать постепенно сухим тепло, используя теплоизлучатели. При отморожениях бедра/плеча можно положить дополнительно теплую грелку.
Важно, чтобы согревание пораженной части тела было медленным, постепенным и преимущественно пассивным. При общем переохлаждении для кумуляции тепла пострадавшего следует укутать в теплое одеяло и дать теплое обильное питье (сладкий чай), а при локальном отморожении — на пораженную часть тела наложить ватно-марлевую термоизолирующую повязку и надеть целлофановый пакет для предотвращения перепада температур между глубокими/поверхностными тканями (рис. ниже).

Чем можно растирать обмороженные участки тела?
При отморожении 1 степени можно растирать поврежденную часть тела (уши, нос, щеки, пальцы) легкими движениями рук и дыханием. При отморожениях 2-4 степени растирать участки тела категорически не рекомендуется.
Что нельзя делать при обморожении?
При отморожениях категорически нельзя делать растирания пораженного участка перчаткой, шерстяной тканью, снегом, поскольку такие действия приводят только к образованию микротравм (трещин), впоследствии являющихся входными воротами для инфекции. Нельзя практиковать быстрое отогревание обмороженных участков тела (бесконтрольно применять грелки, лампы, греться у огня, газовой плиты, радиаторов отопления), принимать для согревания спиртные напитки. Запрещается смазывать отмороженную поверхность мазями, жирами, настойкой йода, поскольку это затрудняет наблюдение за состоянием кожного покрова.
При наличии поврежденных участков кожи их необходимо мягко промокнуть стерильным материалом, обработать поливидоном, хлоргексидином или спиртом, тщательно аккуратно высушить, закрыть стерильной повязкой и укутать. При отморожениях 2-4 степени следует максимально быстро доставить пострадавшего в лечебное учреждение.
Чрезвычайно важным положением при оказании первой медицинской помощи является правильная оценка ситуации, а именно необходимо отогревать или нет замерзшие ткани. Если пострадавший находится в таких условия окружающей среды, что ткани после отогрева могут быть повторно заморожены (полевые условия), то безопаснее оставить ткани в замерзшем состоянии до появления возможности сохранять участок отморожения в согретом состоянии. Это обусловлено тем, что цикл «замерзание-оттаивание» сопровождается активным выделением медиаторов тромбоксана/простагландина, что вызывает агрегацию тромбоцитов, вазоконстрикцию, тромбоз и необратимые повреждение клеток. Поэтому необходимо избегать повторного замораживания уже отогретых тканей.
Лечение в стационаре включает согревание с использованием аппарата искусственного кровообращения, оказание хирургической помощи, проведение новокаиновой блокады, введение антибиотиков (Амоксициллин/клавуланат, Ампициллин, Цефтриаксон, Цефтазидим, Гентамицин и др.), противостолбнячной сыворотки и проведение медикаментозного лечения, включающего:
- Назначение обезболивающих препаратов (Диклофенак, Ибупрофен, Промедол, Морфин).
- С целью купирования прогрессирующего тромбоза — Гепарин сочетанно с фибринолитиками (Стрептокиназа, Фибринолизин).
- Для снятия сосудистого спазма— введение сосудорасширяющих средств (Папаверин, Но-шпа, Трентал, Никотиновая кислота).
- Для нормализации реологических свойств крови — Пентоксифиллин, Реополиглюкин, солевые растворы.
- При тяжелых отморожениях — кортикостероиды (Дексаметазон, Преднизолон).
Местное лечение включает прокалывание пузырей (без удаления). Для обезболивания — местные анестетики (Лидокаин, Прокаин). На участок отморожения накладывают влажно-высыхающие повязки (спирт-фурацилиновые/спирт-хлоргексидиновые). При нагноении раневой поверхности накладываются повязки с антибактериальными мазями. В случаях выраженного отека для устранения сдавления тканей и нормализации кровоснабжения в зоне отморожения выполняется фасциотомия. При формировании некротических участков и демаркационной линии проводят некрэктомию/некротомию.
Доктора
Лекарства
- Антибиотики (Амоксициллин/клавуланат, Ампициллин, Цефтриаксон, Цефтазидим, Гентамицин).
- Местные анестетики (Лидокаин, Прокаин).
- Обезболивающие средства (Диклофенак, Ибупрофен, Промедол, Морфин).
- Фибринолитики (Стрептокиназа, Фибринолизин).
- Сосудорасширяющие лекарственные средства (Папаверин, Но-шпа, Трентал, Никотиновая кислота).
- Препараты для нормализации реологических свойств крови (Пентоксифиллин, Реополиглюкин).
- Кортикостероиды (Дексаметазон, Преднизолон).
Процедуры и операции
С целью стимуляции процессов регенерации, уменьшения болевого синдрома и отечности назначается физиолечение (лазерное облучение, УВЧ, магнитотерапия, диатермия, ультразвук).
При отморожениях 3-4 степени в основе лечения — оперативное удалении омертвевших участков, которое выполняется после окончательного формирования демаркационной линии, что и определяет необходимый объем хирургического вмешательства. При сухом некрозе, при котором в зоне демаркации под поврежденной кожей мягкие ткани могут сохранять жизнедеятельность, выбирают выжидательную тактику, что позволяет сохранить больше тканей. При влажном некрозе из-за высокого риска развития инфекционных осложнений и опасности распространения патологического процесса по здоровым тканям «вверх» выжидательная тактика неприемлема и в кратчайшие сроки проводится ампутация некротизированных участков тела (пальцев, стоп/кистей). По показаниям проводятся реконструктивные операции с целью улучшения функциональной способности культей и устранение косметических дефектов.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Специальной диеты нет. Показана Диета 15, при необходимости — энтеральное белковое питание.
Профилактика
Какие действия необходимы для профилактики обморожений?
Профилактика отморожений сводится к соблюдению ряда правил:
- Не выходите из помещения в сильный мороз без особой необходимости.
- Одевайтесь в соответствии с климатическими показателями окружающей среды (температура, скорость ветра, влажность).
- Не выходите на мороз на голодный желудок (необходимо принять пищу).
- Не употребляйте психоактивные вещества/алкогольсодержащие напитки. Не курите на морозе.
- Надевайте свободную одежду, желательно непромокаемую. Обязательным атрибутом зимнего гардероба должны быть шарф, варежки, шапка. Намокшую одежду нужно как можно быстрее сменить на сухую. Не надевайте тесную обувь.
- При холодной погоде и сильном ветре смазывайте защитным кремом открытые участки тела.
- Не надевайте при морозе какие-либо металлические украшения (серьги, кольца, браслеты). Избегайте любого контакта кожных покровов с металлом.
- Не выходите из дома на мороз с влажными волосами.
- При нахождении на сильном ветре/морозе постоянно контролируйте состояние выступающих частей тела (уши, нос, щеки, пальцы).
- При возможности берите с собой небольшой термос с горячим чаем.
- Заходите чаще при возможности в теплое помещение.
- Вернувшись с мороза, убедитесь в отсутствии отморожений.
- Контролируйте детей, которые более подвержены отморожениям. При нахождении ребенка на морозе он должен каждые 15-20 минут согреваться в теплом помещении.
Кроме указанных мер для профилактики последствий локальной холодовой травмы важно знать начальные признаки отморожения: покалывание, похолодание/побледнение кожи, боль в отмороженных участках, онемение с потерей чувствительности, ограничение при движении конечностями. При их появлении следует срочно обратиться к врачу.
Последствия и осложнения
Последствия и осложнения определяются множеством факторов. Выделяют местные и общие отморожения. К местным, часто развивающимся осложнения относятся лимфагиты, лимфадениты, тромбофлебиты, абсцессы, невриты, флегмоны, остеомиелиты, рожистое воспаление, рубцовые изменения на кожных покровах. К общим осложнениям — анаэробная инфекция, столбняк, сепсис, летальный исход.
Смертельная холодовая травма при отморожениях наступает преимущественно в реактивном периоде и обусловлена раневыми инфекционными осложнениями. Реже, наряду с локальным повреждающим действием температурного фактора на ткани имеет место общее воздействие холода в целом на организм, что может вызвать общую гипотермию (замерзание пострадавшего).
Прогноз
Определяется глубиной/площадью отморожения и течением процесса. При поверхностных (1-2 степени) отморожениях прогноз относительно благоприятный. После выздоровления функции конечности полностью восстанавливаются, однако на протяжении длительного времени присутствуют нарушения в микроциркуляторном русле и повышенная чувствительность к воздействию холода в зонах отморожения. Реже отмечается развитие облитерирующего эндартериита/болезни Рейно. Исход глубоких/обширных отморожений неблагоприятный и патологический процесс часто заканчивается ампутацией части конечности.
Список источников
- Михайличенко М. И., Шаповалов К. Г. Микроциркуляторные нарушения в патогенезе местной холодовой травмы. Регионарное кровообращение и микроциркуляция. 2019;18(2): 4–11.
- Винник Ю. С., Салмина А. Б., Юрьева М. Ю., Теплякова О. В. Локальная холодовая травма: вопросы патогенеза, оценки тяжести и лечения (обзор литературы) // Москов. хирург. журн. – 2011. – № 1 (17). – С. 42–48.
- Алексеев Р. З. и др. Предупреждение развития некроза при отморожениях с оледенением тканей // Международ. журн. прикладных и фундам. исслед. – 2015. – № 8-1. – С. 35–41.
- Трифонов С.В., Авхименко М.М., Трифонова С.С. Холодовая травма: патогенез, неотложная медицинская помощь, профилактические меры // Мед. помощь. – 2007; 1: 28–32.
- Гостищев В.К., Липатов К.В., Фархат Ф.А. Лечение больных с глубокими отморожениями // Сб. тез. межд. конф. «Хирургические инфекции: профилактика и лечение. - М., 2003. - С. 16-17.






 Промедол
Промедол Ампициллин
Ампициллин Цефтриаксон
Цефтриаксон Гентамицин
Гентамицин Стрептокиназа
Стрептокиназа Фибринолизин
Фибринолизин Трентал
Трентал Папаверин
Папаверин Но-шпа
Но-шпа Никотиновая кислота
Никотиновая кислота Пентоксифиллин
Пентоксифиллин Реополиглюкин
Реополиглюкин Дексаметазон
Дексаметазон Преднизолон
Преднизолон

















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...