Гипоплазия матки (эндометрия)
Общие сведения
Бесплодие и невынашивание беременности — частые проблемы, с которыми сталкиваются гинекологи, поскольку у 80% женщин выявляются изменения в репродуктивной системе, приводящие к таким осложнениям. Причинами бесплодия и репродуктивных потерь являются патология матки, шейки матки и эндометрия: истмико-цервикальная недостаточность, пороки развития матки, гипоплазии матки и эндометрия, заболевания эндометрия. Кроме этого, большое значение при этих проблемах имеют общие эндокринные нарушения, местная инфекция и аутоиммунные нарушения.
Ведущими факторами в невынашивании беременности являются изменения в матке и эндометрии — гипоплазия матки или эндометрия, которые встречаются по отдельности или одновременно. Термин «гипоплазия» означает недоразвитие. Недоразвитая (инфантильная) матка является несостоятельной и в ней либо вообще невозможно развитие беременности или она развивается с осложнениями (привычные выкидыши) — это зависит от степени гипоплазии.
Повреждение структуры эндометрия из-за анатомических изменений матки имеет значение в отсутствии имплантации или неполноценной имплантации. При патологии матки, когда изменены ее размеры, эндометрий (внутренний слой матки, слизистая) тоже не достигает нормальных показателей и его функция нарушена.
Гипоплазия эндометрия или «незрелый» эндометрий — это уменьшение его толщины, которая определяется при ультразвуковом исследовании. Основная функция эндометрия заключается в «принятии» эмбриона — обеспечении его внедрения в слизистую, закреплении в ней с дальнейшим развитием беременности. В связи с этим состояние слизистой — важнейший фактор наступления беременности.
При данной патологии толщина эндометрия не более 7 мм, что недостаточно для нормального функционирования и имплантации. Толщина слизистой 7 мм и меньше всегда ассоциируется со снижением возможности беременности. В «тонком» эндометрии бедная сосудистая сеть и плохо функционируют эндометриальные железы. Имплантационная возможность эндометрия зависит не только от его толщины, но и от слаженного колебания уровня гормонов, наличия определенного количества эстрогеновых и прогестероновых рецепторов в железах слизистой и строме матки, состояния кровообращения в матке и локального иммунитета.
Выделяют две причины появления тонкого эндометрия: патологические изменения самого эндометрия и гормональный дисбаланс. С позиции репродуктологии гипоплазия эндометрия и матки клинически значимы. На предгравидарном этапе для сохранения беременности и ее нормального течения важное значение имеет лечение гипоплазии матки и коррекция изменений в эндометрии.
Патогенез
Эндометрий — гормонально зависимая ткань и его нормальное развитие зависит от секреции эстрогенов и прогестерона и от чувствительности рецепторов к ним. Гипоэстрогения (сниженный уровень эстрогенов) и гиперандрогения (повышенный уровень андрогенов) влияют на состояние эндометрия. Сниженный уровень эстрогенов вызывает атрофию эндометрия и желез. При гиперандрогении отмечается гипотрофия и атрофия эндометрия и уменьшается количество эндометриальных желез. При хроническом эндометрите снижается чувствительность эстрогеновых и прогестероновых рецепторов и при этом заболевании бесплодие встречается в 60%.
После выхода бластоцисты в матку она окружается секретом, который поступает из эндометриальных желез. Бластоциста двое суток окружена муцином и эндометриальными белками, которые защищают ее от инфекций и вредных воздействий и им отводится большое значение при имплантации. Альфа-2-микроглобулин фертильности (или АМГФ) оказывает сильное иммуносупрессивное действие и подавляет иммунный ответ матери на эмбрион. Если эндометрий недоразвит, развивается дефицит АМГФ и иммуносупрессивное действие подавляется и нарушается иммунное взаимоотношение организма женщины с эмбрионом.
Классификация
Длина тела матки с шейкой измеряется зондом. В норме матка у нерожавших женщин имеет длину 7 сантиметров, а шейка — 2,5 сантиметров. При нормальном развитии длина шейки должна составлять третью часть длины матки (то есть, соотношение тело-шейка 3:1). Если рассматривать гипоплазию матки, то по выраженности недоразвития ее выделяют:
- Гипоплазию 1 степени — зародышевая или фетальная матка, самая тяжелая степень патологии. Это вариант внутриутробной гипоплазии органа, когда у взрослой женщины размер матки не более 3-х сантиметров. При этом полость матки не сформирована, а весь размер приходится на шейку.
- 2 степени — детская (инфантильная) матка размером 3,5–5 сантиметров. Она имеет относительно правильную анатомию, а полость более выражена. В то же время почти вся длина приходится на шейку. Соотношение тела и шейки составляет 1:3.
- 3 степени — подростковая матка размером 5,5–7 сантиметров (ближе к нормальным размерам). Соотношение самой матки с длиной шейки 3:1, что считается нормой, то есть преобладает длина тела матки, а ее пропорция к размеру шейки составляет 3:1. С точки зрения деторождения в этом случае имеется наиболее благоприятный прогноз.
Разумеется, что при таких размерах матки строение и функция эндометрия тоже нарушается — он не вырастает до 12–13 мм. О гипоплазии эндометрия свидетельствует толщина в первую фазу цикла меньше 6 мм, а во вторую (перед овуляцией) — меньше 8 мм. Оптимальной толщиной для имплантации бластоцисты считается 12 мм, а при толщине 6 мм вероятность беременности значительно снижается.
В данном случае оплодотворенная яйцеклетка соприкасается с артериями матки и пребывает в условиях повышенной кислородной концентрации, что отрицательно сказывается на жизнеспособности. Оплодотворенная яйцеклетка (бластоциста) хорошо развиваются при сниженной концентрации кислорода, что бывает при эндометрии 9–12 мм. Эндометрий состоит из базального, функционального и эпителиального слоя.
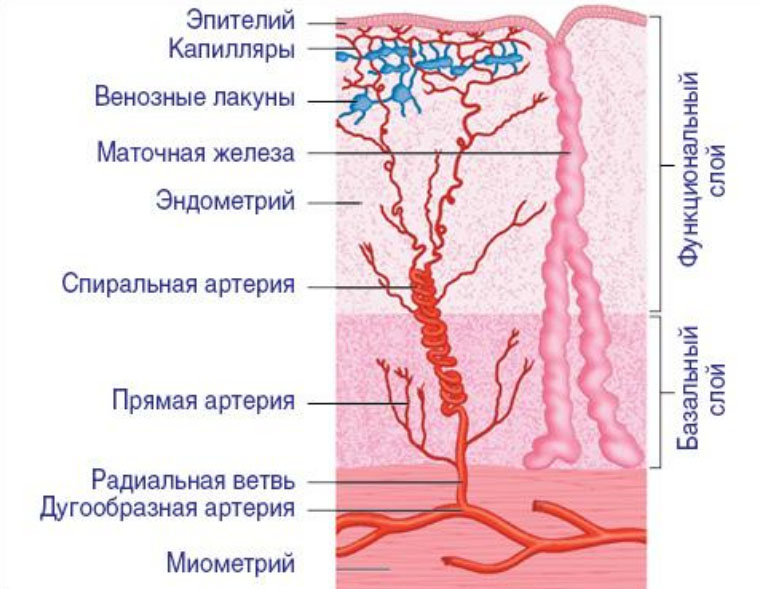
- Базальный слой прилегает к миометрию и имеет толщину 1–1,5 мм. Он почти не подвергается гормональным изменениям и всегда остается фундаментом. В этом слое берут начало маточные железы, проходят сосуды из миометрия и нервные окончания.
- Функциональный — поверхностный, в который внедряется оплодотворенная яйцеклетка и развивается беременность. Этот слой чувствителен к действию половых гормонов и, если беременность не наступила, он отторгается каждый месяц. После окончания менструации клетки этого слоя под действием гормонов разрастаются, толщина восстанавливается, в нем накапливаются вещества, необходимые для имплантации, бластоцисты. Наибольшую толщину эпителий имеет после овуляции — оболочка готова к прикреплению яйцеклетки.
- Эпителий.
Гипоплазия эндометрия протекает по нескольким типам:
- в первом случае толщина уменьшена (она не более 5–6 мм), но кровообращение в базальном слое не нарушено;
- во втором случае гипоплазия сочетается с нарушением кровообращения в базальном слое и артериях матки.
Сохранение трехслойности в первую фазу цикла является важным признаком. Если трехслойная структура сохраняется то, несмотря на толщину, яйцеклетка может закрепиться в полости матки.
При отсутствии верхнего слоя, что бывает после частых выскабливаний (аборты), беременность не может наступить.
Причины
Причины гипоплазии матки можно разделить на врожденные и приобретенные.
В случае врожденной патологии отмечается негативное воздействие внешних факторов во время развития плода, что приводит к появлению зародышевой матки. К таким факторам относятся:
- наркотическая, алкогольная зависимость беременной;
- курение;
- вирусные заболевания во время беременности;
- применение запрещенных медикаментов в этот период.
Не исключаются и наследственные пороки развития гениталий.
- Синдром Майера–Рокитанского встречается в виде семейных случаев. Этот синдром характеризуется изменением кариотипа и врожденной аплазией матки и влагалища. При УЗИ определяется отсутствие матки и придатков (в некоторых случаях определяются их рудименты). Впервые заболевание выявляется при обследовании девушек с жалобами на отсутствие месячных.
- Гипоталамическое ожирение с гипогонадизмом. Помимо ожирения у девочек отмечается гипоплазия матки, влагалища и молочных желез. Месячные наступают поздно, они нерегулярные и скудные. Часто отмечается первичная аменорея.
- Синдром гиперандрогении при врожденном нарушении функции коры надпочечников. Андрогены вызывают атрофию эндометрия и молочной железы, гипоплазию матки. При этом заболевании есть нарушения цикла (аменорея или скудные месячные).
- Гиперандрогения у девочек может быть и приобретенного характера при опухоли яичников или надпочечников.
Приобретенная гипоплазия матки развивается у девочек с потенциально нормальной маткой, которая ввиду разных причин прекращает свой рост и остается на уровне детской или подростковой. Причинами прекращения развития матки являются гормональные нарушения, что связано с инфекционными заболеваниями, психоэмоциональными перегрузками, строгими диетами и дефицитом необходимых минералов и витаминов. Чаще всего гипоплазия вызывается эндогенными причинами: эндокринными заболеваниями (нарушение функции щитовидной железы, гипоталамус – гипофизарная дисфункция), опухоли гипофиза и гипоталамуса, почечная или печеночная недостаточность, декомпенсированные пороки, эпилепсия.
Причины тонкого эндометрия:
- воспалительный процесс в эндометрии;
- механическое повреждение (частые аборты, операции на полости матки, диагностические выскабливания полости, внутриматочные контрацептивы, ручной контроль матки после родов);
- аутоиммунные заболевания;
- медикаментозное воздействие (химиотерапия);
- эндокринопатии: ожирение, гипотиреоз, гипофункция яичников, сахарный диабет, гиперпролактинемический гипогонадизм;
- неполноценные рецепторы эндометрия к половым гормонам;
- аутосенсибилизация к прогестерону;
- снижение кровотока в маточных артериях;
- гиперкоагуляция.
Гормональная недостаточность, которая отражается на строении и функции эндометрия, значительно выражена при следующих врожденных пороках развития яичников:
- Синдроме Шерешевского–Тернера. При данном синдроме яичники выглядят как соединительнотканные тяжи и в недостаточном количестве вырабатывают половые стероиды. Поэтому у 95% подростков отмечается половой инфантилизм. В период пубертата половые признаки отсутствуют: недоразвитие молочных желез, скудное лобковое и подмышечное оволосение. Матка и влагалище правильно сформированы, но отмечается первичная аменорея. Недостаточность яичников сопровождается повышением фолликулостимулирующего и лютеинизирующего гормонов, что влияет на цикличное развитие эндометрия.
- Синдроме Свайера («чистая» дисгенезия гонад). У девочек недоразвиты матка и фаллопиевы трубы. В период полового созревания они отстают развитии — у них отсутствуют менструации и не развиваются молочные железы. В крови снижается уровень половых гормонов и повышаются фолликулостимулирующий и лютеинизирующий гормоны.
- Синдроме Штейна–Левенталя — кистозная дегенерация яичников. У девочек и женщин вырабатывается повышенное количество андрогенов, у них отсутствуют месячные или они нерегулярные с отсутствием овуляции.
Если рассматривать внутриматочную патологию, то основное значение в гипоплазии эндометрия имеет хронический эндометрит и воспалительный процесс шейки матки. Хронический эндометрит является следствием рецидивирующего бактериального вагиноза. Из полости матки высеваются микоплазмы, хламидии, грибы Candida, вирус простого герпеса.
Наличие любого инфекционного фактора нарушает функцию эндометрия, снижает количество и чувствительность эстрогеновых и прогестероновых рецепторов в эндометрии. Известно, что нормальное их количество полноценных имеет основное значение в имплантации бластоцисты, а нарушения рецептивности приводит к нарушению имплантации.
Симптомы
Признаки неполноценно развивающегося эндометрия
Жалобы часто отсутствуют, а на нарушения менструального цикла (скудные месячные, выпадение месячных, дисменорея со смещением) многие женщины не обращают внимания. Они начинают обследоваться лишь тогда, когда появляются случаи невынашивания беременности или бесплодие.
При расспросе гинеколог выясняет:
- позднее начало полового созревания (первая менструация в 15–16 лет, при норме менархе в 10–14 лет);
- скудные, непродолжительные (до 3 дней) и болезненные месячные;
- короткий цикл (меньше 21 дня);
- снижение либидо;
- женские половые признаки не выражены (фигура и распределение жировой ткани больше напоминают мужской тип);
- неудовлетворенность половой жизнью.
Обследование женщины в течение нескольких циклов (УЗИ, гормоны) позволяет выявить гипоплазию эндометрия.
Симптомы гипоплазии матки
При первой степени гипоплазии у девочки изначально отсутствуют менструации. При второй и третьей степени первые месячные приходят после 16 лет. Впоследствии они скудные или очень обильные, протекают болезненно, нормальный цикл отсутствует. Обильные месячные обусловлены тем, что в матке мышечный слой плохо развит, поэтому сократительная способность ее слабая. Девочки подростки с I–II степенью недоразвития матки отстают в половом и физическом развитии: худощавые, не развиты или слабо развиты молочные железы, небольшой рост, узкий таз, маленькая грудная клетка. Поэтому подумать о наличии гипоплазии органа гинеколог может даже по внешнему инфантилизму девушки.
Достигнув репродуктивного возраста, девушки с такой патологией сталкиваются с проблемой бесплодия — беременность полностью исключается при первой степени гипотрофии. При третьей степени беременность наступает, но протекает с осложнениями: внематочная беременность, токсикоз, невынашивание, слабость родовой деятельности и кровотечение после родов. Недостаточно развитая матка и эндометрий обусловливают слабый местный иммунитет, поэтому у женщин отмечаются воспалительные заболевания — эндометрит, цервицит, эндоцервицит.
Анализы и диагностика
Эндометрий — доступная для исследования часть репродуктивной системы. Исследования его для выявления функциональных нарушений могут быть неинвазивными и инвазивными. Самый простой неинвазивный метод, который определяет функции эндометрия — измерение базальной температуры, фолликулометрия (осмотр яичников с помощью УЗИ на предмет состояния фолликула в разные дни менструального цикла) и УЗИ матки.
- Ультразвуковое исследование органов малого таза. Метод позволяет определить степени развития матки и яичников, определить структуру и измерить высоту, оценить кровоток в матке и яичниках, наличие фолликулов в яичниках. При гипоплазии эндометрия могут быть различные изменения, выявляемые с помощью УЗИ: уменьшение толщины эндометрия и нормальное кровоснабжение матки (этот вариант характерен для гормонально обусловленной гипоплазии) или гипоплазия со сниженным кровотоком в артериях матки (данный вариант чаще встречается при иммунных нарушениях в эндометрии). УЗИ проводится на 7, 10-й день цикла и через 7 дней после овуляции — только такой подход будет показательным в отношении скорости роста эндометрия. УЗИ дает сведения о размерах матки. При ее гипоплазии помимо уменьшенных размеров будет еще уплощение тела и наклон вперед. Маточные трубы при этой патологии длинные и извитые, поэтому вероятность внематочной беременности выше.
- Гормональный профиль назначается при любых видах недоразвития матки и эндометрия. Исследуются ФСГ, пролактин, ЛГ, ТТГ, тестостерон, 17-оксипрогестерон, андростендион (предшественник тестостерона и эстрона), андрогены.
- Бактериологическое исследование секрета влагалища и полости матки.
- Антитела к вирусу герпеса, цитомегаловирусу, аденовирусу.
- Аутоантитела к ХГЧ, аутоантитела к прогестерону.
- Проверка системы гемостаза.
- Инвазивный метод исследования — гистероскопия, которая является стандартом диагностики внутриматочной патологии. Это исследование полости матки гистероскопом (инструмент с оптической системой), которое позволяет детально осмотреть эндометрий и взять биопсийный материал в стадии пролиферации.
- Гистеросальпингография. Рентгенологический метод исследования матки и труб с предварительным заполнение их полости контрастным веществом. Применяется при гипотрофии матки. Серия рентгеновских снимков показывает маленькую матку с длинными трубами.
- При невынашивании беременности проводится медико-генетическое консультирование (определение кариотипа родителей).
- При сахарном диабете и заболеваниях щитовидной железы назначаются соответствующие исследования и консультация эндокринолога.
Лечение
Лечение гипоплазии матки — сложный процесс и если при второй и третьей степенях возможно добиться нормализации менструального цикла и наступления беременности, то при первой степени можно только наладить и поддерживать относительно регулярный цикл. Поэтому эффективность лечения зависит от степени тяжести заболевания, а повышению его эффективности способствует раннее начало.
- В основе терапии — нормализация гормонального фона путем назначения эстрогенсодержащих препаратов. Некоторые авторы считают, что эстрогены можно назначать с 14 лет, а другие рекомендуют сначала провести курсы общестимулирующей терапии, а при отсутствии эффекта с 16–18 лет перейти на препараты половых гормонов.
- Чаще всего у девушек с задержкой полового развития лечение начинается с негормональной общестимулирующей терапии, которая нормализует обменные процессы и назначается рациональное питание, поскольку в большинстве случаев имеется дефицит веса.
- Общестимулирующее лечение включает препараты фосфора, калия, биостимуляторы, кальций, препараты меди и витамины. Немаловажным является нормализация режима труда и отдыха.
- При дефиците веса назначаются Перитол (активное вещество ципрогептадин антисеротониновый препарат) или Триметабол (содержит витамины, аминокислоты и ципрогептадин, стимулирующий аппетит), а также анаболические средства. Перитол повышает аппетит и улучшает общее состояние у истощенных больных.
- При низком уровне лютеинизирующего и фолликулостимулирующего гормонов показаны антагонисты серотонина (ципрогептадин), которые воздействуют на гипоталамус.
- Физиотерапевтическое лечение (магнитотерапия, лазерное излучение), лечебные грязи и ванны (кроме йодобромных), которые стимулируют развитие внутренних половых органов и стимулируют иммунитет.
- Гинекологический массаж, целью которого является улучшение кровообращения матки.
- Показана лечебная физкультура.
- Обязательно проводится санация очагов инфекции.
Неспецифическая общестимулирующая терапия проводится 4–6 месяцев, после чего оценивают ее эффективность. Критериями эффективности является ускорение физического развития, нормализация веса, активация полового созревания, появление/нормализация менструальных циклов. Первыми видимыми результатами являются: увеличение веса, размеров матки и появление менструаций. Если говорить о подростках, то ритмичность менструаций длительно не устанавливается или наблюдается олигоменорея. Поэтому после появления первых месячных подросткам рекомендуется длительная поддерживающая терапия.
Лечение гипоплазии эндометрия
Целью лечения гипоплазии эндометрия является восстановление его толщины, местного иммунитета, нормализация рецепторов эндометрия и кровоснабжения. Поэтому лечение должно быть комплексным с коррекцией гормональных нарушений, проведением антиагрегантной и иммуномодулирующей терапии. Учитывая то, что у большинства женщин причиной гипоплазии является хронический эндометрит, важным будет устранение микробного фактора или вирусной инвазии.
Для этого назначаются антибиотиками широкого спектра действия или противовирусные препараты. Даже при стерильных посевах проводится антибактериальная и противовирусная терапия несколькими курсами со сменой препаратов. Иногда в полость матки вводят поливалентный бактериофаг, оказывающий направленное действие на возможных возбудителей и иммуномодулирующий эффект. Параллельно применяется инфракрасный лазер накожно, что стимулирует рецепторы эндометрия и улучшает кровообращение малого таза.
На втором этапе лечения восстанавливают поврежденную слизистую матки, кровообращение и устраняют ишемию и спайки, которые всегда наблюдаются при хроническом воспалительном процессе. Для этого применяют:
- Препараты метаболической терапии (Актовегин, Мексидол, Корилип, Ко-карбоксилаза, Витамин Е, L-аргинин). Длительность их приема должна составлять 3–4 недели.
- Улучшающие кровообращение (Пентоксифиллин, Силденафил, Курантил).
- Иммуномодуляторы.
- Гормональные препараты (эстрогены, агонисты гонадотропин-релизинг-гормона).
- Ферментные препараты (Лонгидаза).
- При повышенном уровне андрогенов и аутоиммунных состояниях (антифосфолипидный синдром) к лечению добавляют глюкокортикоиды — метилпреднизолон по 8 мг.
- Активному росту эндометрия способствует внутриматочное введение гранулоцитарного колониестимулирующего фактора (Филграстим, Лейкостим) в первой фазе менструального цикла до трех раз.
- Препараты омега-3-полиненасыщенных жирных кислот до 3 месяцев в дозе 900–1200 мг/сутки.
- Витамин Д, который положительно влияет на репродуктивную функцию. Важна его роль в созревании фолликулов, активизации рецепторов эндометрия и повышении толщины эндометрия (препараты Аквадетрим, Вигантол).
- Аутоплазменное лечение — внутриматочное введение PRP-плазмы.
- Внутривенные инъекции гидролизата плаценты (раствор Лаеннек).
- В редких случаях прибегают к терапии стволовыми клетками. Источником таких клеток являются: пуповинная кровь, жировая ткань, а также менструальная кровь. Внутриматочное введение стволовых клеток в начале цикла после кюретажа решает проблему роста эндометрия. К такому лечению прибегают при отсутствии эффекта на гормональную терапию.
- Бальнеологическое лечение.
- Физиотерапия.
- Гирудотерапия (лечение пиявками).
- Регулярная половая жизнь, упражнения на нижний пресс, занятия любым видом спорта, выполнение упражнения Кегеля улучшают кровоснабжение эндометрия.
Безусловно, основа подготовки эндометрия к имплантации — гормональная стимуляция. При признаках гипофункции яичников, уменьшения эстрогенов или при отсутствии овуляции применяются эстрогены в таблетках или в виде трансдермальных гелей (Дивигель). Трансдермальные формы создают постоянную концентрацию эстрогена в крови. Эстрогены назначаются по 21-дневной схеме, а в последние 10 дней добавляют микронизированный прогестерон.
При недостаточности рецепторов эндометрия назначают комбинированные эстроген-гестагенные препараты. Это двухфазные препараты, которые имитируют нормальный цикл и не угнетают овуляцию. Примером такого препарата является Фемостон 2/10 (содержит 2 мг эстрадиола и 10 мг дидрогестерона), который назначается 2–3 месяца подряд с 1-го по 28-й день цикла.
Эффективность проводимого лечения оценивается по восстановлению эндометрия при УЗИ, улучшению кровоснабжения при допплерометрии сосудов, нормализации цикла с наличием полноценной лютеиновой фазы.
Учитывая сложный механизм развития «тонкого» эндометрия только такое комплексное медикаментозное воздействие дает эффект. Только такими подходами можно восстановить рецептивность эндометрия, метаболизм ткани и восстановить репродуктивную функцию. Это заболевание требует длительного лечения у гинеколога-эндокринолога. В связи с этим нужно сказать, что лечение гипоплазии эндометрия народными средствами не дадут эффекта. В то же время можно применять настои и отвары трав, но только как дополнительное лечение к медикаментозному. Природные фитоэстрогены содержат отвары боровой матки, шалфея и спорыша, листьев малины, поэтому незначительно влияют на гормональный фон. С противовоспалительной целью применяются отвары ромашки, зверобоя, календулы, а в качестве успокаивающих средств можно пить отвар валерианы, мелиссы и душицы. Многие женщины употребляют в пищу свежий ананас, грейпфруты и тыквенный сок.
Доктора
Лекарства
- Препараты половых гормонов: Фемостон, Дивигель, Прогинова, Прогестерон, Дюфастон, Утрожестан.
- Препараты, улучшающие микроциркуляцию: Пентоксифиллин, Силденафил, Курантил, Пентилин, Флекситал.
- Препараты метаболического действия: Актовегин, Мексидол, Корилип, Кокарбоксилаза, Мельдоний, Левокарнил, Милдронат.
Процедуры и операции
При данной патологии применяется физиотерапия, которая наиболее эффективна в том случае, если ухудшено кровоснабжение матки и эндометрия.
- Грязелечение, аппликации парафина, лазерное воздействие улучшают гемодинамику, ускоряют восстановление рецепторов и самого эндометрия.
- Эффективно улучшают микроциркуляцию гинекологический массаж и гирудотерапия.
- Электроимпульсная терапия — амплипульс. Низкочастотная электроимпульсная терапия при расположении электродов на животе и во влагалище в несколько раз увеличивает имплантационный потенциал и частоту наступления беременности при «тонком» эндометрии.
- Интерференционные токи (низкочастотная электротерапия).
- Воздействие переменным магнитным полем низкой частоты.
- Ультразвуковая кавитация полости матки.
- Применение оксида азота (NO-терапия с применением аппарата «Плазон»).
- Сочетанное орошение эндометрия углекислым газом и азотом (СО2 и N2). Углекислый газ расширяет сосуды, что значительно усиливает метаболизм в тканях и восстанавливает чувствительность рецепторов. Орошение газовой смесью трижды за один менструальный цикл существенно увеличивает толщину эндометрия. Процедура проводится в первую фазу цикла.
Если консервативное лечение неэффективно, то женщине предлагают провести выскабливание матки. Такая манипуляция стимулирует базальный слой в результате чего активно обновляется функциональный слой. Процедура проводится под общим наркозом. Под контролем гистероскопа врач удаляет внутренний слой эндометрия. Потом назначают гормональное лечения для восстановления толщины эндометрия.
Гипоплазия матки и беременность
Возможность наступления беременности зависит от многих факторов. Основными являются: состояние эндометрия, возраст, отсутствие/наличие внутриматочной патологии, развитие матки. Выше мы подробно рассмотрели гипоплазию матки и возможные проблемы, связанные с этой патологией.
Можно ли забеременеть при гипоплазии матки 1 степени? Учитывая то, что это самая тяжелая степень недоразвития органа с отсутствием полости матки, вынашивание ребенка невозможно. Также исключается возможность восстановления репродуктивной функции у женщины. При невозможности вынашивания, но с сохраненной функцией яичников, женщине рекомендуют рассмотреть вопрос суррогатного материнства. При гипоплазии 3 степени самостоятельное зачатие и беременность возможны, но повышается риск осложнений:
- выраженный токсикоз;
- угроза прерывания на любом сроке;
- слабая родовая деятельность;
- кровотечения после родов.
Поэтому женщине нужно находиться под наблюдением и при необходимости проводить курсы поддерживающего лечения.
Вторым важным фактором для зачатия и вынашивания беременности является зрелость эндометрия, которая формируется под цикличным действием эстрогенов, прогестерона и андрогенов. Для успешной имплантации необходимо физиологическое развитие эндометрия в фолликулярную и лютеиновую фазы и синхронная функция рецепторов бластоцисты, эндометрия и желтого тела. Толщина и правильное строение эндометрия — признаки зрелости эндометрия. К овуляции его толщина должна быть достаточной для имплантации.
Почему беременность при тонком эндометрии – проблема? Гипоплазия эндометрия — препятствие для наступления беременности. Это связано с тем, что плодное яйцо не в состоянии прикрепиться к тонкой слизистой, а если еще поврежден базальный слой, то слизистая не растет.
В редких случаях имплантация происходит, но при тонком эндометрии беременность протекает с осложнениями:
- угроза прерывания;
- фетоплацентарная недостаточность;
- гибель плода;
- ранний токсикоз;
- слабая родовая деятельность;
- плохое раскрытие шейки в родах;
- кровотечение.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Питание женщин должно быть полноценным и соответствовать Столу №15. В рационе должны быть животные белки, творог, сыры, а также зелень, овощи, фрукты и ягоды по сезону. При этом важно вводить продукты, богатые омега-3 полиненасыщенными жирными кислотами. Для этого нужно обогащать рацион жирной рыбой, икрой, мидиями, орехами, а также принимать пищевые добавки Омега-3. Женщине стоит отказаться от диет и вегетарианства. Дополнительно принимать витамины ФертилКеа для женщин, планирующих беременность, Элевит комплекс, Витрум Пренатал Форте. В их состав входят витамины группы В, витамин D, L-аргинин, фолиевая кислота, кальций, селен, магний, железо, биотин.
Профилактика
Состояние эндометрия нужно контролировать еще до беременности и правильно подготовиться к ней. Прегравидарная подготовка включает:
- санацию очагов инфекции;
- нормализацию менструальной функции;
- устранение имеющейся урогенитальной инфекции;
- компенсацию нарушений обмена веществ при сахарном диабете и патологии щитовидной железы;
- коррекцию аутоиммунных нарушений;
- генетическое консультирование.
Тяжелая гипоплазия матки обычно — это врожденная патология, поэтому предотвратить ее сложно, но снизить риски возможно. Для этого важно:
- правильно планировать беременность;
- здоровый образ жизни;
- устранение всех вредных факторов;
- своевременная вакцинация от краснухи, гриппа;
- исключение приема медикаментов, несовместимых с гестацией.
Для предотвращения приобретенной формы гипоплазии матки важно физическое здоровье девушки подростка, недопущение стрессов, правильное питание (исключаются строгие диеты и голодание), лечение хронических и инфекционных заболеваний.
Последствия и осложнения
Результат данной патологии — невынашивание беременности и бесплодие. В случае наступления беременности отмечается высокий риск ее патологии — токсикоз, фетоплацентарная недостаточность, тяжелая гипоксия плода. Женщины имеют осложнения в родах: слабость родовой деятельности, массивное кровотечение.
Прогноз
Прогноз при гипоплазии матки зависит от степени выраженности и времени начала лечения. При задержке полового развития с недоразвитием внутренних половых органов рекомендуется стимулирующее лечение начать с 13 лет, а гормональную терапию — с 15 лет. При продолжительном лечении в 18 лет параметры матки становятся нормальными. Тем не менее, у части пациенток сохраняются без овуляции поэтому отмечается бесплодие. При гипоплазии II–III степени имеется вероятность беременности, а при 1 степени прогноз неутешителен — наступление и вынашивание беременности невозможно. Прогноз при лечении гипоплазии эндометрия в отношении восстановления репродуктивной функции положительный, однако у некоторых женщин на это уходит не один год лечения.
Список источников
- Пестрикова Т. Ю., Юрасова Е. А., Бутко Т. М. Перинатальные потери, резервы снижения. М.: Литтера, 2008. 199 с.
- Смирнов В.В, Зубовская А.Г. Аменорея у девушек-подростков: причины, диагностика/ Лечащий врач, 2012, №11.
- Калинченко С. Ю., Жиленко М. И., Гусакова Д. А. Подготовка к беременности женщин с гипоплазией эндометрия // Гинекология. 2014. Т. 16, №5, с.62-66.
- Козырева Е.В., Давидян Л.Ю. Современные методы лечения хронического эндометрита/ Лечащий врач, 2015, №12.
- Рудакова Е.Б., Стрижова Т.В., Федорова Е.А., Замаховская Л.Ю. Женское бесплодие: традиционные методы лечения и экстракорпоральное оплодотворение у пациенток с эндокринными нарушениями/ Лечащий врач, 2020, №3.






 Фемостон
Фемостон Дивигель
Дивигель Прогинова
Прогинова Дюфастон
Дюфастон Пентоксифиллин
Пентоксифиллин Курантил
Курантил Актовегин
Актовегин Мексидол
Мексидол Корилип
Корилип Мельдоний
Мельдоний
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...