Боль в шее
Боль в шее (согласно медицинской терминологии — цервикалгия) — достаточно распространенный в клинической практике симптом, суть которого заключается в дискомфорте, неприятных ощущениях в области шеи. При появлении подобного признака, для определения причины его появления и назначения верного лечения рекомендуется обратиться к врачу.
Классификация
Учитывая многообразие этиологических факторов, локализации, длительности и прочих характеристик, единой классификации клинического проявления просто не может существовать. Так, в практической медицине симптом различают по:
Длительности:
- Острая — до 10 дней.
- Хроническая — свыше 10 дней, соответственно. Хроническая, в свою очередь, разделяется на постоянную и рецидивирующую.
Локализации:
- Спереди, в проекции расположенных в данной области внутренних органов: щитовидная железа, горло, гортань, трахея, пищевод.
- Сзади, заболевания шейного отдела позвоночника.
- В боковых отделах — справа и слева.
Этиологии:
- Вертеброгенная — поражение костных структур управления в данной анатомической области.
- Невертеброгенная — все остальные поражения, соответственно.
Иррадиации:
- Иррадиирует в соседние анатомические области. В свою очередь, разделяется на цервикокраниалгия — боль в шее отдает в голову, преимущественно в затылочную область и цервикоторакалгия — иррадиирует в плечевой пояс.
- Не иррадиирует, соответственно.
Причины боли в шее
Причины боли в шее сзади
В большинстве случаев, причиной появления болевого синдрома в области шеи сзади являются болезни шейного отдела позвоночника.
- Шейный остеохондроз — дегенеративное заболевание позвоночного столба. Ведущим симптомом поражения является боль в шейном отделе, отдает в голову, плечевой пояс. По характеру, как правило, тупая, умеренной интенсивности, усиливается при движениях. Чтобы не спровоцировать очередной приступ боли в шейном отделе позвоночника и плечах, человек ограничивает объем движений, старается держать голову неподвижно.
- Шейный спондилоартроз — дегенеративная патология шейного отдела позвоночника, вызывающая повреждение мелких суставов анатомической области. Боль тупая, постоянная, нарастает интенсивность при движениях. Если человек длительное время проводит в неудобном положении, характер сменяется на острый, жгучий. Характерна утренняя скованность. По мере прогрессирования патологии, боль отдает в руку, в ключицу, присоединяется неврологическая симптоматика.
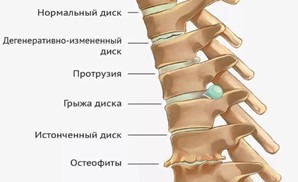
- Протрузия межпозвонковых дисков — выход тканей межпозвонкового диска за пределы его анатомической локализации, первая стадия формирования грыжи. Боль острая, жгучая, иррадиирует по плечевому поясу, пациенты ее описывают как “прострел”. Характерны неврологические нарушения, ограничение объема движений.
- Грыжа межпозвонковых дисков — осложнение остеохондроза позвоночника, заключающееся в выпячивании анатомической структуры. Ведущим симптомом поражения является боль. Сперва она тупая, носит транзиторный характер, усиливается при повороте головы. Пациент щадит пораженную область, ограничивает в ней движения. Параллельно нарастает мышечное напряжение, формируется гипертонус. По мере увеличения размеров грыжи интенсивность клинических проявлений нарастает, боль становится постоянной, не проходит и в горизонтальном положении.
- Травматические повреждения. Переломы шейных позвонков в практической медицине — далеко не редкость. Могут возникать таковые как при резком сгибании шеи (сгибательные), так и, наоборот, вследствие наклона головы назад (разгибательные). Боль сильная, резкая, плохо купируется анальгетиками, движения головой резко ограничены или вовсе невозможны. При повреждении спинного мозга на первый план выступает неврологическая симптоматика.
- Шейный спондилез — дегенеративное заболевание позвоночника, для которого характерны изменения межпозвонковых дисков, окостенение передней продольной связки и образование остеофитов на поверхностях позвонков. В начале развития патологических изменений боль невыраженная, усиливается при движениях и уменьшается после отдыха. Носит тупой, тянущий или ноющий характер, может иррадиировать в область плечевого пояса. Однако по мере прогрессирования патологических изменений, интенсивность симптомов нарастает. Боль становится постоянной, не проходит даже после отдыха. Движения резко ограничены.
- Болезнь Бехтерева — еще одно хроническое заболевание позвоночника, при котором боль от поясничного отдела распространяется вверх. В отличие от всех других патологий, боль беспокоит больше в покое, по ночам. Уменьшается при движениях, после контрастного душа. Патологические изменения прогрессируют медленно. Симптомы поражения появляются только через несколько лет.
Причины боли в шее с левой стороны, с правой стороны
Причины боли в шее справа и слева, учитывая симметричность расположения анатомических структур, будут идентичны. Среди наиболее распространенных причин появления дискомфорта следует выделить:
- Миозит — воспаление мышц шеи. Провоцирует клиническое расстройство переохлаждение анатомической области (как говорят в народе, “продуло”), резкие движения головой. Боль в шее с правой стороны или слева возникает остро на фоне общего благополучия уже спустя несколько часов после воздействия провоцирующего фактора. Характер резкий, стреляющий, усиливается при малейших движениях, что заставляет человека при необходимости поворачивать не голову, а весь корпус. Возможна иррадиация из шеи в голову, в плечевой пояс, в спину. При физикальном осмотре обнаруживается, что кожные покровы над воспаленной мышцей гиперемированы, отечны, локальная температура немного повышена.
- Миофасциальный болевой синдром — хроническое заболевание мышечной ткани, при котором в волокнах последней образуются локальные, резко болезненные при движениях или пальпации уплотнения. В начале развития патологии боль умеренная, неинтенсивная. Усиливается при движениях, физической нагрузке. Однако по мере прогрессирования патологических изменений выраженность клинического проявления нарастает. Не уменьшается оно даже в покое. При локализации подобных точек в области шеи помимо собственно болевого синдрома характерны неврологические нарушения.
- Шейный лимфаденит — воспалительный процесс в данном случае локализуется в лимфоузлах в области шеи. Причиной поражения являются воспалительные заболевания прочих органов. Лимфоузел становится плотным, резко болезненным при пальпации, смещается с окружающими тканями. Возможно незначительное повышение температуры тела. При отсутствии своевременного лечения серозной формы лимфаденита воспалительный процесс прогрессирует, течение становится гнойным. В области лимфоузла скапливается гной, клинические проявления патологии нарастают, появляется резкая боль при повороте. Характерны озноб, общая интоксикация, гиперемия тканей, отечность.
- Приобретенная кривошея — хроническое заболевание, при котором человек наклоняет голову набок с одновременным ее поворотом в противоположную сторону. У взрослых возникает вследствие дистонии, травм, остеомиелита, третичного сифилиса. Голова наклонена вбок в сторону большой мышцы. Любые попытки изменить подобное положение сопровождаются резкой болью в шее слева или справа. Возвращение структуры в вынужденное положение уменьшает интенсивность болевого синдрома, однако дискомфорт продолжает сохраняться.
- Вывих ключицы — полное смещение суставных поверхностей ключицы относительно лопатки или грудины. В контексте боли в области шеи имеет значение второй из перечисленных концов кости. Пациент жалуется на боль в ключице переходящую в шею с левой стороны или с правой. Характер острый, резкий, анальгетики плохо купируют симптом. Движения ограничены, но не исключены. Возможна крепитация отломков.
- Приступы стенокардии. Боль в шее и плече слева может возникать при поражении сердечно-сосудистой системы, а именно во время очередного приступа стенокардии или, как пациенты это называют, “грудная жаба”. Человек чувствует резкий болевой синдром в области сердца, отдает в левую половину тела, в плечо слева, под лопатку, в область шеи. Купируется симптом приемом нитроглицерина. Помимо патологических причин боль в области шеи могут вызывать и физиологические факторы: длительное нахождение за компьютером, неверно выбранная подушка для сна, условия работы, связанные с наклонами головы.
Боль в шее спереди
Боль в шее спереди обусловлена поражением расположенных здесь анатомических структур: пищевод, органы дыхания, щитовидная железа.
- Эзофагит. Боль в пищеводе, отдает в спину, шею — типичный признак эзофагита, воспаления пищевода. Заподозрить патологию можно по возникновению неприятных ощущений при глотании, связи дискомфорта с приемом пищи, другим диспепсическим проявлениям.
- Поражение органов дыхания. Распространенные воспалительные процессы, поражающие органы дыхания, также протекают с болью в шее. Жалобы пациентов независимо от локализации патологических изменений практически идентичны. Пациент рассказывает, что ему “колет в горле как иголкой”, трудно глотать, разговаривать. Ощущается першение, дискомфорт в анатомической области. При поражении трахеи, гортани болит и в области шеи.
- Острый и подострый тиреоидит — воспалительное заболевание щитовидной железы. Развивается болезнь остро, с повышения температуры до 38-40 градусов. Помимо признаков общей интоксикации пациент будет жаловаться на выраженные боли по передней поверхности шеи, отдающие в голову, интенсивность которых нарастает при кашле, чихании, движениях головы.
- Киста шеи — доброкачественное новообразование анатомической области, суть которого заключается в формировании на коже жидкостной полости. Может локализоваться опухоль спереди или по бокам. В норме заболевание протекает бессимптомно, вызывает лишь косметический дефект, однако нередко содержимое полости нагнаивается и появляется резкая боль. Кожа над образованием становится гиперемированной, отечной, в центре определяется флюктуация. Общее состояние пациента нарушается, появляются все признаки интоксикации.
- Отдельную группу заболеваний, сопровождающих боль в шее, составляют новообразования. Они могут быть как доброкачественные и злокачественные. Первые прогрессируют медленно, боль в шее появляется, когда образования достигают достаточно больших размеров. Симптоматику в данном случае определяет то, какие анатомические структуры сдавливает опухоль. Что касается злокачественных образований, прогрессируют они быстро, рано дают метастазы. В некоторых случаях разница от незначительной боли в шее до нестерпимой составляет всего несколько недель-месяцев. Ко всему прочему характерна симптоматика общего влияния рака на организм.
Анализы и диагностика
Беседа с пациентом
Начинается диагностический поиск с беседы с пациентом. Врач детально расспрашивает человека о боли в шее: когда она появляется, что ее провоцирует, характер, интенсивность клинического проявления, после чего проходит, купируется ли анальгетиками и так далее.
Далее специалист собирает анамнез заболевания: когда впервые появилась боль в шее, как она прогрессировала с течением времени, были ли периоды улучшения или ухудшения. Возможно человек уже проходил какое-либо обследования, ему назначалось лечение. В этом случае важно установить, какие диагнозы врачи выставляли, назначали ли какое-либо лечение, было ли оно эффективно.
Завершается беседа сбором анамнеза жизни. На этом этапе специалист спрашивает о хронических заболеваниях, аллергических реакциях.
Физикальный осмотр
Физикальный осмотр начинается с оценки общего состояния пациента. Так, уже посмотрев на человека, можно определить кахексию и на основании этого предположить раковую интоксикацию или выявить гиперемию лица и тела как причину повышения температуры. Далее специалист оценивает походку человека, положение головы. Возможно больной щадит пораженный участок, что сразу заметно при первичном осмотре.
Следующий этап диагностического поиска — местный осмотр пораженной области. Имеет значение гиперемия кожи, отечность, локальное повышение температуры, флюктуация. На основании всех перечисленных признаков можно провести дифференциальную диагностику между воспалительными и невоспалительными поражениями.
После завершения локального осмотра врач приступает к пальпации. Врач располагает пальцы кистей по обеим сторонам шеи, и, постепенно проходя от периферии к центру, определяет, есть ли изменения тканей. Так, выявив увеличение лимфатических узлов, можно диагностировать лимфаденит, обнаружение полостного образования — признак кисты шеи, локальная болезненность по ходу мышц говорит о миозите. Помимо пальпации собственно шеи важно оценить и состояние прилежащих структур: плечевой сустав, грудина, ключица.
Для исключения поражения внутренних органов врач осматривает горло, проводит аускультацию легких, сердца, измеряет артериальное давление и пульс.
Лабораторная диагностика
Лабораторная диагностика в определении причины боли в шее не отличается особой значимостью. Все назначаемые пациенту обследования неспецифичны, не позволяют точно диагностировать причину патологических изменений.
Специалист назначает пациенту общий анализ крови: на основании исследования можно диагностировать воспалительные процессы, анемию как признак рака.
Для исключения патологии щитовидной железы информативно исследование гормонов щитовидной железы.
Биохимический анализ крови позволяет диагностировать системные заболевания, воспалительные изменения в органах и тканях.
Функциональная диагностика
- Электромиография. Учитывая, что немалое количество причин боли в шее связано именно с патологией мышц, для выявления точной причины поражения информативно будет выполнение электромиографии. Это методика исследования биоэлектрической активности мышц, позволяющая судить о состоянии волокна, проходимости по нему нервного импульса. В варианте с болевым синдромом в области шеи диагностика позволяет выявить миозит, миофасциальный болевой синдром, кривошею.
- Электрокардиография. Применяется для исключения боли в шее, вызванной патологией сердечно-сосудистой системы.
- Обследование органов дыхания. Для исключения патологии органов дыхания выполняется ларингоскопия, фарингоскопия.
Инструментальная диагностика
Ультразвуковое исследование
Ультразвуковое исследование информативно при локализации боли в шее спереди или по бокам. На основании полученного в ходе диагностики изображения врач может диагностировать:
- Воспалительные изменения в щитовидной железе — тиреоидит.
- Воспаление в мышцах — миозит, локальные уплотнения в последних — миофасциальный болевой синдром.
- Новообразования, в том числе кисту шеи.
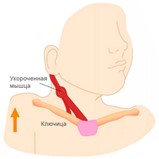
- Укорочение или удлинение грудино-ключично-сосцевидной мышцы как признак кривошеи.
- Увеличение лимфатических узлов — лимфаденит.
В описанном заключении специалист укажет размеры анатомических структур, степень отражения эхо-сигнала, выраженность патологических изменений. При необходимости, для оценки кровообращения выполнит допплерографию.
Рентгенологическая диагностика
Рентгенография шейного отдела позвоночника — ведущее диагностическое исследование для определения причины боли в шее сзади. На полученных в ходе манипуляции снимках специалист сможет выявить признаки остеохондроза, метастатического поражения позвонков, спондилеза, травматических повреждений костей.
При подозрении на травматическое повреждение ключицы назначается рентгенография ключицы.
Фиброгастродуоденоскопия
Фиброгастродуоденоскопия применяется для оценки состояния органов пищеварительной системы. Позволяет выявить причину боли в шее при глотании, диагностировать эзофагит, прочие поражения ротоглотки, пищевода.
Компьютерная и магнитно-резонансная томография
КТ и МРТ применяются при боли в шее достаточно часто. В большинстве случаев назначаются исследования при подозрении на новообразование, недостаточную информативность рентгенологического обследования. Компьютерная томография более информативна при поражении костных структур, магнитно-резонансная — межпозвонковых дисков, спинного мозга и их оболочек.
Так, исследования позволяют диагностировать протрузии и грыжи межпозвонковых дисков, спондилез, спондилоартроз, болезнь Бехтерева.
Инвазивная диагностика
Для диагностики причины боли в шее редко, но применяются инвазивные методики обследования. Имеют они значение при кисте шеи, новообразованиях. Врач берет шприц с иглой, вводит ее в опухоль. Потягивая поршень шприца, создавая отрицательное давление, специалист получает биологический материал новообразования, направляет его на цитологическое исследование. На основании полученного заключения можно дифференцировать доброкачественные и злокачественные новообразования.
Лечение боли в шее
К лечению следует подходить комплексно. Врач назначает пациенту терапию этиологического фактора, медикаменты, которые будут воздействовать на патогенетические основы формирования болезни, рассказывает, как избавиться от боли в шее симптоматически.
Лекарства
- Нестероидные противовоспалительные средства: Диклофенак, Нимесулид, Индометацин. Применяются в большинстве своем при патологиях костно-мышечной системы, воспалительных заболеваний внутренних органов. Медикаменты купируют болевой синдром при поворотах головы, уменьшают отек тканей, снимают воспаление.
- Нестероидные противовоспалительные средства для местного применения: Фастум гель, Долгит, Найз. Это может быть крем, гель, пластырь, мазь от боли в шее. Назначаются с теми же целями, что и препараты внутрь.
- Миорелаксанты: Толперизон, Мидокалм, Тизанидин. Уменьшают напряжение мышц, снижают их тонус, тем самым помогают избавиться от вызванного гипертонусом болевого синдрома.
- Хондропротекторы: Хондроитин сульфат, Структум, Дона. Назначаются медикаменты при патологиях шейного отдела позвоночника. Улучшают метаболические процессы в хрящевой ткани, восстанавливают нарушенный синтез синовиальной жидкости тканями сустава. Все это препятствует прогрессированию дегенеративно-дистрофических изменений, уменьшает болевой синдром.
- Антибактериальные препараты: Амоксиклав, Цефуроксим, Ципрофлоксацин. Назначаются при инфекционно-воспалительных поражениях: тиреоидит, миозит, лимфаденит и другие. Медикаменты препятствует размножению патогенов, и, соответственно, прогрессированию патологического процесса.
- Глюкокортикостероиды: Дексаметазон, Преднизолон, Бетаметазон. Врач рекомендует препараты данной фармацевтической группы при аутоиммунных поражениях, прогрессировании патологического процесса другой этиологии несмотря на проводимое лечение. Медикаменты ингибируют функцию иммунной системы, тем самым уменьшая ее ответ на протекающие в организме изменения.
- Антиангинальные средства: Нитрокор, Нитроглицерин, Нитросорбид. Расширяют просвет кровеносных сосудов, уменьшают спазм вен, тем самым купируя приступ стенокардии и, соответственно, устраняя боль в шее.
- Местные антисептики для лечения боли в горле: Оросептин, Фарингоспрей, Фурасол. Препараты устраняют болевой синдром, дискомфорт при кашле и глотании, уменьшают скорость размножения микроорганизмов, тормозят развитие воспалительного процесса.
Физиотерапевтические процедуры, лечебная физкультура
Особую роль в лечении пациентов с заболеваниями костно-мышечной системы играют физиотерапевтические процедуры, лечебная физкультура, упражнения. Применяются при кривошее, спондилезе, в реабилитационном периоде после травматических повреждений, при грыжах и протрузиях межпозвонковых дисков.
Сперва пациенту назначается консультация реабилитолога. Специалист осматривает пациента, изучает степень нарушения функции и, на основании этой информации, предлагает человеку различные варианты ФТЛ, ЛФК.
Процедуры и операции
Далеко не всегда боль в шее можно вылечить таблетками и физиотерапевтическими процедурами. В некоторых случаях такое лечение оказывается не только бесполезно, но и бессмысленно.
Примеры инвазивного лечения заболеваний:
- Вскрытие гнойных образований. Применяется такая манипуляция при нагноившейся кисте шеи, остром тиреоидите. Врач выполняет разрез в месте наибольшей флюктуации, дренирует образование для выпуска гноя. По мере очищения раны состояние пациента улучшается.
- Удаление новообразований. Все доброкачественные новообразования больших размеров, злокачественные опухоли подлежат удалению. В последнем случае дополнительно рекомендуется химио- и лучевая терапия.
- Лечение травматических повреждений. Это могут быть оперативные вмешательства по восстановлению целостности костных структур, вправление вывихов.
- Операции при грыжах и протрузиях межпозвонковых дисков: ламинэктомия, микродискэктомия, дискэктомия.
Даже если врач и назначает пациенту оперативное лечение, употребление лекарственных средств в пред- или послеоперационном периоде — важная часть терапии.
Прогноз
Прогноз при всех перечисленных выше заболеваниях положительный. Они успешно поддаются лечению, при своевременно начатой терапии человек выздоравливает.
Список источников
- Шостак Н. А., Правдюк Н. Г., “Боль в шее: дифференциальный диагноз и основные подходы к лечению”, 2009.
- Исайкин А. И., “Боль в шее: причины, диагностика, лечение”, 2011.
- Табеева Г. Р., “Боль в шее: клинический анализ причин и приоритетов терапии”, 2019.
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...