Подострый тиреоидит (болезнь де Кервена)
Общие сведения
Состояние щитовидной железы влияет на все процессы в организме. В случае ее заболеваний возможны серьезные изменения во многих системах и ухудшение качества жизни больного. Именно поэтому важно знать проявления патологий железы, их диагностику и возможности лечения.
Термин «тиреоидиты» включает заболевания щитовидной железы различные по причине и патогенезу, они характеризуются различными изменениями структуры, размеров и функции железы. Это могут быть заболевания воспалительного характера и аутоиммунного. Сегодня мы рассмотрим подострый тиреоидит.
Подострый тиреоидит (или тиреоидит де Кервена) — негнойное воспаление железы, которое развивается после вирусной инфекции через 4-5 недель. Подострый тиреоидит — это редкое и недостаточно изученное заболевание описано французским хирургом в начале ХХ века. В настоящий момент среди всех заболеваний железы на его долю приходится 1-2% случаев. В группе риска по данному заболеванию находятся женщины в возрасте 30-50 лет и носители гена HLA-BW 35 (эти лица более восприимчивы к вирусным заболеваниям, чем остальные). Заболевание имеет разное течение, в том числе бывает и легкое с самопроизвольным излечением.
С именем этого хирурга связано еще одно заболевание — болезнь де Кервена, стенозирующий теносиновит мышц, которые управляют движениями первого пальца кисти. Это хроническое заболевание, протекающее с воспалением и утолщением связок и сухожилий первого пальца, а болевой синдром связан с ущемлением их в просвете сухожильного канала. Данный синдром рассматривается как ревматическая патология околосуставных тканей. Чаще болеют женщины и с возрастом риск данной патологии возрастает. При отсутствии лечения тенносиновит переходит в хроническую форму. Как видим, заболевания разные, не связаны между собой, тем не менее мы кратко коснемся и этой патологии.
Патогенез
В ткани железы в ответ на внедрение вируса развивается гранулематозная инфильтрация гигантскими клетками. Образование гигантских клеток характерно для аутоиммунных процессов, а у части больных в крови появляются аутоантитела к щитовидной железе. Этот факт указывает на наличие вторичных аутоиммунных механизмов при данном заболевании. Внедрение вируса в клетку щитовидной железы сопровождается ее разрушением, при этом содержимое фолликула попадает в кровь и на фоне деструкции развивается тиреотоксикоз. В последующем происходит восстановление функции железы и временный тиреотоксикоз сменяется гипотиреозом и нормализацией функции (эутиреоидное состояние).
Классификация
В клинической практике применяется классификация тиреоидитов Brawerman, 2000 г. В ней выделяются:
- Неаутоиммунные (острый гнойный, острый негнойный, подострый тиреоидит).
- Аутоиммунные (собственно аутоиммунный гипертрофический формы и атрофический, послеродовый, медикаментозный и безболевой).
- Особенные формы (тиреоидит Риделя, карциноматозный, при гранулематозах, лучевой).
Согласно другой классификации тиреоидиты делятся на:
- Неспецифические (к ним относят острый, подострый и хронический).
- Специфические (сифилитический, туберкулезный, актиномикозный, паразитарный).
Если рассматривать подострый тиреоидит, то в его течении имеются стадии:
- I стадия — ранняя, тиреотоксическая (продолжительность 4-8 недель);
- II стадия — эутиреоидная (продолжительность ее 1-3 недели);
- III стадия — временный гипотиреоз (длится 2-6 месяцев);
- IV стадия — восстановление функции и выздоровление.
В 1-4% отмечается подострый тиреоидит с рецидивирующим течением. После окончания лечения, и даже через несколько месяцев после лечения, развивается рецидив заболевания. Встречаются случаи, когда рецидив бывает не один. Лечение тиреоидита с рецидивирующим течением проводится так же.
Причины
Вероятной причиной тиреоидита считается вирусная инфекция. У всех больных имеется связь с перенесенными гриппом, аденовирусной инфекцией, корью, а также выявляется высокий уровень антител к вирусу Коксаки, пиковирусам, цитомегаловирусу. Также имеются случаи подострого тиреоидита при системной склеродермии.
Если рассматривать болезнь де Кервена, то причины болезни, следующие:
- большая нагрузка на кисть, выполнение повторяющихся движений (вязание, печатание на клавиатуре, игра на пианино);
- травмы кисти (вывихи, растяжения);
- гормональные изменения;
- воспалительные процессы в суставах, при которых вторично вовлекаются околосуставные ткани.
Среди факторов риска выделяют женский пол, занятия спортом (особенно теннисом и бадминтоном), возраст старше 50 лет, а также профессии, связанные с нагрузками на кисть (маляр, слесарь, доярка, каменотес).
Симптомы
Симптомы подострого тиреоидита
Развитию заболевания предшествуют продромальные симптомы, которые появляются после выздоровления от ОРВИ или гриппа через 1,5 месяца. Это могут быть общее недомогание, боль в мышцах, слабость, утомляемость. Само заболевание начинается остро:
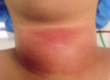
- озноб, повышение температуры до 38, боль по передней поверхности шеи, которая усиливается при глотании, кашле и поворотах шеи, она иррадиирует в ухо и нижнюю челюсть. Если боль сначала появляется в одной половине шеи, то по мере прогрессирования процесса она распространяется на другую сторону.
- Болезненность может быть выраженной, поэтому осмотр железы затруднен. Характерным является переменная интенсивность боли, а также она может переходить из одной области доли в другую. Причиной боли является отек железы и растяжение капсулы, которая ее окружает. При пальпации железы определяется локальная или разлитая болезненность (это зависти от того насколько железа вовлечена в воспалительный процесс). Увеличенная доля железы (или вся железа) плотная.
Кожа обычно не изменена, но может определяться покраснение ее из-за рефлекторного расширения сосудов. Нередко боль является единственным проявлением этой формы тиреоидита. Лимфатические узлы не изменены. У 50% больных выявляется тиреотоксическая фаза (высвобождение тиреоидных гормонов в кровь), что сопровождается повышенной возбудимостью и раздражительностью, слабостью, потливостью, тахикардией и подтверждается исследованием гормонов. У половины больных тиреотоксикоз вообще отсутствует. Также часто встречаются случаи без болевого синдрома, но отсутствие его не исключает заболевания, если есть другие критерии, подтверждающие это заболевание. Достоверный клинический критерий — болезненность железы и умеренное ее увеличение.
При классическом течении заболевания явления тиреотоксикоза сменяются симптомами гипотиреоза, поскольку истощается синтез гормонов. При этом уровни Т3 и Т4 снижаются, а уровень тиреотропного гормона повышается. Через 6-8 месяцев восстанавливается эутиреоидное состояние. Классическая смена фаз функции железы не является обязательной. Заболевание может проявлять себя только тиреотоксикозом или сразу гипотиреозом.
Возможны следующие клинические формы заболевания:
- фульминантная (выраженные проявления, быстрое течение);
- пролонгированная (медленное развитие симптомов, незначительная болезненность, субфебрильная температура, отсутствие интоксикации);
- псевдотиреотоксическая (преобладают признаки тиреотоксикоза);
- псевдонеопластическая (быстрое увеличение железы и выраженное уплотнение).
Симптомы болезни де Кервена (стенозирующий теносиновит)
Больных беспокоят боли в области основания I пальца руки (место сочленения с лучевой костью предплечья), ограничение движений, припухлость, местное повышение температуры, покраснение. При смене положения пальца ощущается трение сухожилий и усиливается боль. Усиление боли наиболее выражено при отведении пальца в сторону и приведению его к мизинцу. Боль может быть настолько выраженной, что распространяется на предплечье. Синдром де Кервена может иметь длительное течение. Сначала боли и нарушение функции не выраженные и пациент не придает этому значения и не обращается к врачу. При длительном течении формируется плотный узелок (утолщение сухожилия) в области лучевой кости, которое смещается при движении пальца.
Анализы и диагностика
Лабораторная диагностика включает:
- Общий анализ крови. Выявляются изменения: повышается скорость оседания эритроцитов (30-70 мм/ч), нормальное или несколько увеличенное количество лейкоцитов.
- Биохимический анализ крови. Повышение С-реактивного белка, сиаловых кислот, α2-глобулина, фибриногена.
- В тиреотоксическую стадию повышение уровня Т3 и Т4 при одновременном снижении тиреотропного гормона. В дальнейшем уровни ТЗ и Т4 снижаются, и отмечается повышение ТТГ. Через 2-3 недели с момента начала заболевания повышается титр антител к тиреоглобулину и тиреопероксидазе. По прошествии нескольких месяцев антитела исчезают.
УЗИ щитовидной железы. Для подострого тиреоидита характерны: увеличение щитовидной железы, нечеткость ее контуров, пониженная эхогенность в зоне поражения. Иногда отмечается миграция зон пониженной эхогенности, если проводится УЗИ в динамике. При этом отмечается нормальная эхогенность непораженной доли.
Нормализация эхоструктуры железы происходит с запозданием, если сравнивать с клинико-лабораторными показателями.
Сцинтиграфия железы. Не считается обязательным методом и применяется только в сложных диагностических случаях. На сцинтиграфии отмечают снижение захвата радиоактивного препарата или отсутствие захвата. Зона воспаления является «холодной».
Тонкоигольная аспирационная биопсия железы и исследование материала. Также является редкой процедурой при исследовании. Ее проводят при неопределенности диагноза. При гистологическом исследовании отмечается картина гранулематозного воспаления с наличием гигантских клеток.
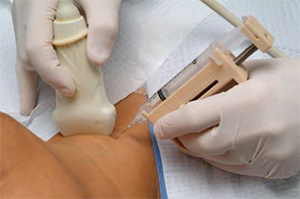
Бопсия железы
Диагноз подтверждает тест Крайля: он считается положительным при хорошем ответе на прием преднизолона. Уже через 1-2 суток у больных уменьшаются размеры железы и боль.
Лечение подострого тиреоидита
По рекомендациям Американской тиреоидной ассоциации лечение больных при легком течении предусматривает прием:
- β-блокаторов (пропранолол, атенолол), которые ликвидируют симптомы тиреотоксикоза при их наличии. Нестероидных противовоспалительных препаратов (Найз, Нимулекс, Ибупрофен, Аркоксия) с противовоспалительной целью.
- Глюкокортикоидов при недостаточной эффективности НПВП. Наиболее часто назначаемым препаратом является Преднизолон. Его принимают 30-40 мг/сутки, а при тяжелом течении дозу увеличивают до 40-60 мг/сутки. В этой дозе препарат принимают до исчезновения боли и нормализации СОЭ. Затем дозу уменьшают каждую неделю на 5 мг и постепенно отменяют. При тяжелом течении курс глюкокортикоидов может занять 2-3 месяца. При другом варианте приема преднизолона его принимают по 30-40 мг каждый день 10 дней, потом переходят на прием 30-40 мг через день в течение 6-8 недель.
Антибиотики самостоятельного значения не имеют.
Учитывая, что гипотиреоз обратимый, прием гормонов щитовидной железы не требуется. Лишь некоторые больные могут нуждаться в назначении L-тироксина 50-100 мкг в день на протяжении 3-6 месяцев. При восстановлении функции железы заместительную терапию отменяют.
Лечение народными средствами данной формы тиреоидита предусматривает прием отваров растений с противовоспалительным действием — лабазник, донник, корни солодки, лист малины цветки бузины, листья липы, кора ивы и осины, трава шалфея, корни синюхи. В сборе могут присутствовать растения, которые богаты витамином С — шиповник, плоды черной смородины, калины, крапива, череда. Известны следующие сборы, применяемые при данном заболевании:
- трава лабазника, почки тополя, трава мелиссы, цветки бузины, взятые в равных частях;
- трава донника, корень лапчатки, кора ивы, корень солодки, взятые в равных частях.
Берут полную столовую ложку сбора и заливают 200 мл холодной воды, настаивают 1 час. Потом настой ставят на водяную баню на 15 минут, настаивают 30 минут и процеживают. Кипяченой водой отвар доводится до первоначального объема (200 мл). Принимают по 1/3 стакана трижды в день до еды.
Лечение болезни де Кервена
Лечение данного заболевания начинают как можно раньше, как только появились первые симптомы. Основная задача лечения — устранение боли, воспаления, создание покоя пораженной кисти и укрепление связочного аппарата. Ошибка больных заключается в том, что они продолжают нагружать кисть, несмотря на боли в ней.
Теносиновит де Кервена лечится консервативно и проведение адекватного курса купирует процесс. Лечение проводится поэтапно:
- Назначение НПВС.
- Ортезирование.
- Физиотерапия.
- При неэффективности переходят к следующему этапу — инъекции кортикостероидов.
- При неэффективности этого этапа лечения больному предлагают операцию, после которой необходим курс реабилитационных мероприятий.
Длительность лечения нестероидными противовоспалительными препаратами составляет 10 дней. Выбор препаратов и способов введения широкий— их можно использовать внутрь и местно (гель, крем, мазь) или сочетать эти способы.
Можно прикладывать компрессы на сустав с раствором Димексида (разбавленного водой с водой 1:4), ДМСО) или Димексида с добавлением новокаина при выраженном болевом синдроме.
Параллельно с медикаментозным лечением проводится физиотерапия:
- криотерапия;
- магнитотерапия;
- электрофорез;
- лазертерапия;
- теплолечение (аппликации парафина, озокерита и грязи);
- ультрафонофорез.
На ранних стадиях заболевания, когда выражен болевой симптом назначается лазерофорез на область тыльного канала препарата Контрактубекс, ультрафонофорез лекарственных препаратов с противовоспалительным действием (мазь Гидрокортизон, Димексид, Долгит-крем, Диклоген-плюс) и фибринолитическим (Коллализин, Эластолитин, Коллитин, Лонгидаза, Карипазим). После этого показан курс электрофореза грязи и теплолечение (озокерит, парафин, или озокерито-парафин). Особенно данные процедуры показаны при тугоподвижности сустава. В целом курс физиотерапии со сменой процедур продолжается 21 день.
Ортезирование имеет большое значение при этом заболевании. Учитывая то, что заболевание обусловлено монотонными нагрузками на кисть больные должны избегать или модифицировать нагрузки, которые сопровождаются разворотом кисти кнаружи и щипковыми захватами. Важно ограничить время монотонной работы, работы за компьютером, занятия бадминтоном и теннисом. Также необходимо делать частые перерывы, если выполняются монотонные движения — предупреждает прогрессирование заболевания.
При выполнении операций, связанных с нагрузкой на кисть, рекомендуют ношение эргономических приспособлений — ортезов. Правильная иммобилизация кисти исключает нагрузку, устраняет воспаление и боль. Разгружая больной палец, ортезы не мешают движениям других и не нарушают функцию кисти.
Сначала ортез носят постоянно и снимают только для упражнений или гигиенических процедур. Продолжительность иммобилизации — от 3 до 6 недель. Также больной должен выполнять комплекс ЛФК.
В настоящее время широко используют периартикулярное введение глюкокортикоидов в область сухожилия большого пальца. Их назначают при выраженной боли и неэффективности приема НПВС. Глюкокортикоиды отличаются быстрым действием, хорошо устраняют воспаление и боль, поскольку обладают мощным противовоспалительным действием. В результате функция сустава быстро восстанавливается. Гормональная терапия показана не только при свежих поражениях длительностью до 4 месяцев, но и при длительных процессах (более 9-11 месяцев). Для периартикулярных введений используют Кеналог-40 и Дипроспан. Последний имеет высокую эффективность при минимальной дозе, а это дает возможность удлинять промежутки между инъекциями. В целом на курс приходится 4-5 инъекций.
Доктора
Лекарства
- Глюкокортикоиды: Преднизолон, Преднизол, Медопред.
- β-блокаторы: Анаприлин, Обзидан, Индерал, Атенол, Бетакард.
- Нестероидные противовоспалительные средства: Найз, Ксефокам, Ксефокам рапид, Нимулекс, Ибупрофен, Аркоксия, Теникам.
Процедуры и операции
Оперативное лечение при тиреоидите не показано. При болезни де Кервена проводится вмешательство под анестезией. Оперируют на обескровленной руке — руку пережимают на плече манжеткой или резиновым бинтом. После обескровливания хорошо видны анатомические структуры снижается риск кровотечения и вероятность травматизации нервов и сосудов. Сухожилия вытаскивают из канала и устраняют спайки. Купирование симптомов после операции отмечается у 90-96% больных, однако возможен рецидив заболевания, который бывает в 5% случаев. После операции в течение 2 недель кисть иммобилизуют гипсовой лонгетой или ортезом. Реабилитацию начинают через двое-трое суток после операции несмотря на то, что рука иммобилизована.
После снятия гипса:
- Водолечение (вихревой массаж конечности).
- Массаж кисти и предплечья.
- Теплолечение (парафин, озокерит, грязи, парафино-озокеритовая смесь).
- Если формируется плотный послеоперационный рубец, к лечению добавляют электрофорез лидазы и йодистого калия, ультразвук.
Диета

Диета при заболевании щитовидной железы
- Эффективность: лечебный эффект через месяц
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 рублей в неделю
Здоровое питание и активный образ жизни снижают риск вирусных инфекций и возникновения подострого тиреоидита. В питании больных должны присутствовать продукты, богатые омега-3 кислотами. Это льняное масло, рукола, спаржевая фасоль, морепродукты, рыба, семена льна и чиа, укроп, петрушка, кинза, фасоль, авокадо. Выбирая растительные масла, лучше остановиться на оливковом, кунжутном, льняном, грецкого ореха. Рыба и морепродукты, выросшие в природных условиях, содержат больше омега-3 кислот. Из мяса лучше предпочесть говядину и телятину, овощи и фрукты — любые по сезону.
При любом заболевании железы необходимы витамины и микроэлементы:
- Селен содержат отруби, цельное зерно, чечевица, нут, фасоль.
- Цинк содержится в продуктах моря, семенах тыквы, горохе, фасоли, кунжутном семени, арахисе, чечевице, арахисовом масле, капусте, шпинате, кабачке, кресс-салате.
- Магний мы получаем, употребляя пшеничные отруби, орехи (кешью, миндаль), сою, какао, гречневую и овсяную крупу, бурый рис, шпинат.
- Источниками витамина Д являются творог, кисломолочные продукты, сыр, рыбий жир, растительные масла, печень рыб, рыба.
- Витамин В 12 содержат печень, рыба, морепродукты, сыр, брынза, кефир, сметана, зеленый лук, салат, шпинат.
- Источниками витамина В9 являются арахис, брокколи, зеленый лук, бобовые, шпинат, фундук, салаты, черемша.
Профилактика
Учитывая связь тиреоидита с вирусной инфекций, профилактические мероприятия будут заключаться в избегании заражений.
Последствия и осложнения
Осложнения при этой форме тиреоидита бывают очень редко. У незначительной части больных (1-4%) имеется склонность к рецидивированию. Если рецидивы отмечаются в течение многих лет, тогда имеется риск развития гипотиреоза, который нужно корректировать заместительной гормональной терапией.
Прогноз
Прогноз подострого тиреоидита благоприятный. Заболевание может продолжаться 5-7 месяцев и излечивается. Стойкий гипотиреоз редко развивается, но и он не является угрожающим для жизни состоянием — больные хорошо себя чувствуют, принимая гормоны щитовидной железы.
Список источников
- Болезни щитовидной железы. Под ред. Л.И. Бравермана. Москва. Медицина, 2000 г. С. 173-193.
- Петунина H.А., Трухина Л.В. Болезни щитовидной железы. М.: ГЭОТАРМедиа, 2011. – С. 74-106.
- Дедов И.И., Мельниченко Г.А., Андреева В.Н. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ. Руководство для практикующих врачей, М., 2006.
- Филатова С.В. Лечение болезней щитовидной железы традиционными и нетрадиционными способами. Рипол классик, Москва. — 2010.— 256 с.




 Ксефокам
Ксефокам Ксефокам Рапид
Ксефокам Рапид Анаприлин
Анаприлин











Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...