Паратонзиллярный абсцесс
Общие сведения
Паратонзиллярный абсцесс (синонимы — паратонзиллит, флегмонозная ангина) является одной из нозологических форм гнойно-воспалительных заболеваний глотки, которая отличается от других форм (парафарингеальный и заглоточный абсцесс) распространенностью патологического процесса и анатомо-топографической локализацией. Паратонзиллярный абсцесс представляет собой острое воспалительно-гнойное проявление в области околоминдаликовой клетчатки. Код паратонзиллярного абсцесса по МКБ-10: J 36.
В большинстве случаев тонзиллярный абсцесс является вторичным, т. е. осложнением хронического тонзиллита/острой катаральной, лакунарной или фолликулярной ангины. Значительно реже он может быть в качестве самостоятельного заболевания (первичным), развивающимся вследствие одонтогенного процесса, травмы глотки инородным телом, при хронической обструкции носовых полостей (аденоидит).
Патогенная микрофлора в паратонзиллярную клетчатку проникает преимущественно контактным путём из расширенных изменённых и ветвящихся лакун миндалин через поврежденные (расплавленные/некротизированные) ткани капсулы. То есть, гнойный абсцесс в горле (паратонзиллярный абсцесс/паратонзиллит) являются следствием перехода острого инфекционно-воспалительного процесса с небных миндалин непосредственно на паратонзиллярную клетчатку и прилегающие ткани, который характеризуется одно/двухсторонней воспалительной инфильтрацией. В инфекционно-воспалительный процесс в рыхлой соединительной ткани вовлекается щечно-глоточная фасция, а также верхний констриктор глотки с фасциями. В большинстве случаев имеет место односторонний абсцесс, двухстороннее поражение встречается лишь в 7-10% случаев.
Паратонзиллярные абсцессы являются наиболее часто встречаемым и тяжело протекаемым заболеванием среди всех гнойных процессов глотки. Встречается у лиц различного возраста, но болеют чаще лица в возрасте 15-40 лет. Гендерных различий не выявлено. Характерна сезонность развития заболевания: чаще наблюдаются в межсезонье/холодное время года. Реже острый паратонзиллит встречается в летнее время, преимущественно в случаях резкого местного переохлаждения — мороженое, холодные напитки, купание в холодной воде и др.
Патогенез
Образованию абсцесса способствует наличие в верхней части миндалины глубоких крипт и желез Вебера, активно вовлекающихся в патологический процесс при хроническом тонзиллите. Периодические обострения тонзиллита способствуют формированию в районе небных дужек и устьев крипт рубцов, что приводит к сращению с капсулой миндалины. Как следствие нарушается процесс дренирования патологически измененных масс и создаются благоприятные условия для размножения микрофлоры и быстрого распространения инфекционно-воспалительного процесса внутрь клетчатки. В случаях одонтогенного происхождения патогенная микрофлора распространяется в околоминдаликовые ткани с током лимфы. Травматический паратонзиллит развивается вследствие повреждения слизистой оболочки полости рта с последующим проникновением инфекционных агентов контактным путем вглубь тканей.
Классификация
В основу классификации положены несколько признаков. По локализации патологического процесса выделяют передне-верхний, задний, задне-верхний, передний, боковой (наружный), нижний и двусторонний перитонзиллярный абсцесс.
По клинико-морфологическим проявлениям выделяют: отечную, экссудативно-инфильтративную и абсцедирующую форму которые, по сути, являются переходящими одну в другую стадиями развития патологического процесса в паратонзиллярной клетчатке. Именно первые две формы объединяются термином «острый паратонзиллит». Стадия абсцедирования, при своевременно проведенной и адекватной терапии может и не возникнуть.
Причины
Ведущими этиологическими факторами заболевания является:
- Проникновение в окружающие небные миндалины ткани патогенной микрофлоры. Наиболее часто высеваемым инфекционным агентом является β–гемолитический стрептококк группы А (в 76% случаев). Значительно реже среди бактериальных возбудителей встречаются стрептококки группы G и C, дифтерийная палочка, гонококки; крайне редко – хламидии и микоплазмы, клебсиеллы, кишечная палочка, пневмококки, грибы рода Candida. У значительного числа пациентов с паратонзиллитом встречаются различные сочинения анаэробов.
- Одонтогенный фактор (стоматологические патологи — хронический гингивит, периостит альвеолярных отростков, кариес верхних моляров и др.
- Травматические повреждения с инфицированием ран слизистой оболочки полости рта/горла.
Развитию заболевания способствуют:
- Аномалии развития миндалин.
- Хронические воспалительные заболевания носоглотки и околоносовых пазух.
- Сахарный диабет.
- Иммунодефициты.
- Злоупотребление алкоголем/курение, неполноценное питание.
- Местное/общее переохлаждение.
Симптомы паратонзиллярного абсцесса
Инкубационный период обычно составляет 3-5 суток после острой ангины или обострения хронического тонзиллита. У лиц с ослабленным иммунитетом/пожилых людей абсцесс может сформироваться в течение суток. Клинически абсцесс горла (паратонзиллярный абсцесс) проявляется характерным симптомокомплексом (боли в горле, тризм жевательной мускулатуры, гнусавость речи), однако уровень их выраженности и наличие других местных и общих симптомов зависит от стадии воспаления и локализации абсцесса.
Передневерхний паратонзиллярный абсцесс
В большинстве (90% случаев) встречается передневерхний паратонзиллярный абсцесс. Практически сразу появляются и нарастают общие симптомы интоксикации, обусловленные реакцией организма. Как правило, резко повышается температура тела до 38-39°С, появляется озноб, головная боль, общая слабость, увеличиваются региональные лимфатические узлы, которые при пальпации становятся болезненными, в анализах крови появляются воспалительные изменения. Пациенты жалуются на сильные боли в горле, чаще, с одной стороны, иррадиирущие в ухо, тризм жевательной мускулатуры, обусловленный вовлечением в патологический процесс глоточных мышц/связок, привкус гноя при глотании, откашливаются пахнущие гнойные комочки, обильную саливацию.
Часто отмечается нарушение функции мягкого неба, что проявляется гнусавостью. В редких случаях абсцесс такой локализации может самостоятельно вскрыться, что проявляется резким улучшением общего состояния, снижением тризма и появлением в слюне примеси гноя и дальнейшее течение может быть без температуры. При осложненном/затяжном течении прорыв гнойника происходит чаще на 14-18 сутки, а при распространении гноя в окологлоточное пространство гнойника самостоятельно может не вскрыться вообще, при этом состояние пациента прогрессивно ухудшается.
На фоне выраженного болевого синдрома пациенты зачастую принимают вынужденное характерное положение с наклоном головы в больную сторону и вперед. При мезофарингоскопии определяется асимметрия зева, воспалительная инфильтрация, гиперемия, гнойники на гландах, представляющие собой гнойные шарики, отек язычка, небных дужек и мягкого неба, медиальное смещение миндалины со стороны абсцесса, ограничение при открывании рта. Белые гнойники в горле — на гландах не являются характерным признаком абсцесса. Ниже приведено фото паратонзиллярного абсцесса.
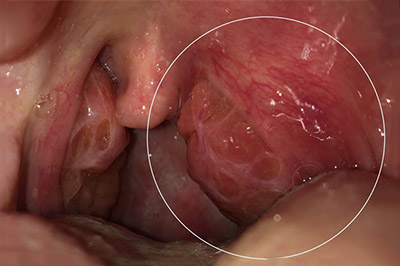
Задний паратонзиллярный абсцесс
Гораздо реже (5-8% случаев) гнойник в горле локализуется в задней части (задний паратонзиллярный абсцесс). При этом клинические проявления в части общих симптомов во многом сходны с абсцессом передневерхней локализации, а местные симптомы имеют характерные особенности. Тризм, как правило, отсутствует, локализация гнойника в горле ограничена задней небной дужкой, что создает высокий риск развития отека гортани и последующего стеноза гортани.
Нижний паратонзиллярный абсцесс
Достаточно редкая локализация (0,5-0,8% случаев) и его развитие связано преимущественно с одонтогенной причиной. Паратонзиллярный абсцесс локализуется между язычной и небной миндалиной (за нижней третью небной дужки). При фарингоскопии — ассиметрия зева, обусловленная инфильтрацией нижнего полюса миндалины/небно-язычной дужки, при этом практически интактными остаются верхние отделы. Характерным симптомом является резкая боль при надавливании на корень языка. Иногда происходит реактивный отек гортани с вовлечением в воспалительный процесс язычной поверхности надгортанника.
Следует отметить, что типичные симптомы у взрослых не развивается при сниженной реактивности организма, например, на фоне приема антибиотиков, при сопутствующих системных заболеваниях. В частности, болевой синдром в горле присутствует, однако он менее выражен и не препятствуют процессу глотания жидкости, воспаление в ротоглотке нерезко выражено относительно здоровой стороны.
Инфильтрация и гиперемия миндалин/дужек приобретают часто цианотический (застойный) оттенок. Регионарные лимфоузлы незначительно увеличены. При таких формах воспаления может наблюдаться субфебрилитет или даже протекать без температуры, а изменения в крови могут быть минимальными и даже в пределах нормы.
Анализы и диагностика
Постановка диагноза осуществляется на основании типичной клинической симптоматики, результатов физикального обследования и данных мезофарингоскопии (ассиметрия зева, отек/гиперемии околоминдалиновых тканей (дужки, язычок, мягкое небо), выпячивание из тонзиллярной ниши небной миндалины и ее смещение к средней линии)). В развернутых клинических анализах — повышение уровня СОЭ и лейкоцитов в крови.
Важна дифференциальная диагностика с другими гнойно-воспалительными нозологическими формами глотки (парафарингеальный и заглоточный абсцесс). Так, заглоточный абсцесс характерен преимущественно для детей раннего возраста, причиной которого чаще всего является аденоидит/острый тонзиллит. У взрослых лиц встречается достаточно редко. Кроме различий в локализации абсцесса отсутствуют характерные для паратонзиллярного абсцесса симптомы у взрослых — отсутствует сильный болевой синдром в горле и тризм. При фарингоскопии — багровое выпячивание справа/слева от средней линии задней стенки глотки, при ощупывании шпателем — флуктуация, миндалины и небные дужки интактны, могут присутствовать белые гнойники на миндалинах.
Лечение паратонзиллярного абсцесса
Лечение комплексное, включающее общее/местное консервативное и хирургическое лечение. Консервативное лечение проводится в отечной/инфильтративной стадиях паратонзиллита. На этих стадиях допускается лечение в домашних условиях, особенно если воспаление не выражено и протекает без температуры. При образовании абсцесса пациент подлежит срочной госпитализации в ЛОР-отделение. Как лечить гнойники в горле? В основе общего лечения лежит системная антибактериальная терапия.
При выборе антибиотика необходимо учитывать спектр его активности, скорость достижения бактерицидного эффекта, фармакодинамику/фармакокинетику препарата и неизменяемость его бактерицидных свойств при прохождении в организме через метаболические барьеры. Препаратами первого ряда в терапии инфекционных процессов, обусловленных пиогенным стрептококком являются β-лактамы (цефалоспорины/пенициллины). Поскольку пиогенный стрептококк является наиболее вероятным этиологическим агентом при ангине, эмпирическую терапию следует начинать с препаратов этой группы, а после получения результатов бактериологического исследования проводить ее корректировку.
 Препаратом выбора является Амоксициллин или же комбинация Амоксициллина с Клавулановой кислотой (Амоксициллин-Клавуланат). Учитывая выраженные затруднения при цефалоспорины 3-го поколения (Цефтриаксон). При улучшении общего состояния и процесса глотания возможно проведение ступенчатой антибиотикотерапии, т.е. назначение пероральных форм. При наличии аллергии к указанным препаратам могут назначаться макролиды а (Кларитромицин, Азитромицин, Спирамицин). Назначение цефалоспоринов/пенициллинов 1-2-го поколения не рекомендуется по причине их низкой эффективности.
Препаратом выбора является Амоксициллин или же комбинация Амоксициллина с Клавулановой кислотой (Амоксициллин-Клавуланат). Учитывая выраженные затруднения при цефалоспорины 3-го поколения (Цефтриаксон). При улучшении общего состояния и процесса глотания возможно проведение ступенчатой антибиотикотерапии, т.е. назначение пероральных форм. При наличии аллергии к указанным препаратам могут назначаться макролиды а (Кларитромицин, Азитромицин, Спирамицин). Назначение цефалоспоринов/пенициллинов 1-2-го поколения не рекомендуется по причине их низкой эффективности.
 Местная терапия включает орошение спреем и полоскание глотки различными антисептическими растворами (Грамицидин С, Октенидол, Хлорофиллипт, Ротокан, Фурацилин, Гексорал, Мирамистин; использование таблеток для рассасывания — Стрепсилс). Если присутствует гной на гландах необходимо палочкой с ватой убрать гнойники с миндалин и делать это периодически.
Местная терапия включает орошение спреем и полоскание глотки различными антисептическими растворами (Грамицидин С, Октенидол, Хлорофиллипт, Ротокан, Фурацилин, Гексорал, Мирамистин; использование таблеток для рассасывания — Стрепсилс). Если присутствует гной на гландах необходимо палочкой с ватой убрать гнойники с миндалин и делать это периодически.
В качестве симптоматических средств назначают анальгетики (Аспирин, Нурофен, Анальгин, Ибупрофен, Парацетамол и др.). По показаниям антигистаминные препараты (Цетиризин, Лоратадин, Дифенгидрамин, Хлоропирамин, Дезлоратадин).
Что касается вскрытия инфильтрата уже на начальных стадиях паратонзиллита важно отметить, что даже в случаях, когда при вскрытии гноя не получено, всегда отмечается в последующем я более благоприятное течение заболевания и формирование абсцесса практически исключается. В стадии образования абсцесса показано хирургическое лечение.
Доктора
Лекарства
- Антибактериальные препараты: Амоксициллин, Амоксициллин-Клавуланат, Цефтриаксон, Кларитромицин, Азитромицин, Спирамицин.
- Анальгетики: Аспирин, Нурофен, Анальгин, Ибупрофен, Парацетамол.
- Антисептические средства для местной терапии: Грамицидин С, Октенидол, Хлорофиллипт, Ротокан, Фурацилин, Гексорал, Мирамистин, Стрепсилс.
- Антигистаминные препараты: Цетиризин, Лоратадин, Дифенгидрамин, Хлоропирамин, Дезлоратадин.
Процедуры и операции
Хирургическое лечение — вскрытие паратонзиллярного абсцесса и его дренирование, после чего проводится консервативная терапия с ежедневным дренированием полости абсцесса на протяжении 2-5 дней. Радикальным методом лечения, позволяющим избавится от абсцесса является абсцесстонзиллэктомия, однако решение о ее проведении принимается в каждом случае индивидуально с учетом противопоказаний.
После вскрытия абсцесса рекомендуются физиотерапевтические процедуры: магнитотерапия, микроволновая терапия, токи ультравысокой частоты курсом 5-8 процедур на проекцию небной миндалины, а также регионарных лимфоузлов.
Диета

Диета при ангине
- Эффективность: лечебный эффект через 3-5 суток
- Сроки: 5-7 дней
- Стоимость продуктов: 1500-1600 руб. в неделю

Диета 0 стол
- Эффективность: лечебный эффект через 21 день
- Сроки: 3-5 месяцев
- Стоимость продуктов: 1200-1300 руб. в неделю
В отечной/инфильтративной стадиях назначается диета при ангине. После вскрытие паратонзиллярного абсцесса Диета 0 стол или в случаях абсцесстонзиллэктомии — Диета после тонзилэктомии.
Профилактика
В основе профилактики паратонзиллярного абсцесса лежит своевременная и адекватная терапия острого тонзиллита и обострений хронического тонзиллита с полноценным курсом антибактериальной терапии. В случаях хронического течения с частыми (3 и более раз в год) обострениями эффективным профилактическим мероприятием (при отсутствии противопоказаний) является своевременная тонзилэктомия.
Индивидуальная профилактика включает:
- Укрепление общей сопротивляемости организма, повышение устойчивости к воздействиям неблагоприятных внешних условий (к инфекционным факторам, погодным условиям) путем
местного/ общего закаливание (воздушные/солнечные ванны, гимнастика на свежем воздухе, душ/обтирания/ножные ванны с постепенным снижением температуры воды). - Правильный режим работы/отдыха.
- Регулярная/своевременная санация полости рта (при хроническом гингивите, кариозных зубах) и носа.
- Рациональное питание.
- Коррекция иммунодефицитных состояний.
- Отказ от злоупотребления алкоголем/курения.
Последствия и осложнения
При несвоевременном и неадекватном лечении существует риск развития медиастинита, флегмоны шеи, тонзиллогенного сепсиса. Реже развиваются менингит/энцефалит, абсцесс головного мозга, аррозивное кровотечение, обусловленное гнойным расплавлением тканей и кровеносных сосудов окологлоточного пространства.
Прогноз
Зависит от своевременности лечения и эффективности антибиотикотерапии. В случаях адекватной терапии прогноз благоприятный: выздоровление наступает через 10-15 дней. При развитии осложнений прогноз сомнительный.
Список источников
- Пальчун В.Т., Крюков А.И. Оториноларингология: Руководство для врачей. М., 2001: 257-315.
- Таукелева С.А. Паратонзиллит. Алматы. 1997. С. 38-43.
- Извин А.И. Клинические лекции по оториноларингологии, Тюмень, 2004.
- Пальчун В.Т., Лучихин Л.А., Крюков А.И. Воспалительные заболевания глотки. М.: «ГЭОТАР-медиа», 2007: 288 с.
- Киселев А.С. К диагностике острого гнойного воспаления пара- и ретрофарингеального пространств // Новости оториноларингологии и логопатологии. 1998. № 4. С. 80–82.





 Цефтриаксон
Цефтриаксон Аспирин
Аспирин Нурофен
Нурофен Парацетамол
Парацетамол Хлорофиллипт
Хлорофиллипт Фурацилин
Фурацилин Мирамистин
Мирамистин Лоратадин
Лоратадин












Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...