Офтальмоплегия
Общие сведения
Офтальмоплегия представляет собой патологию органа зрения, в основе которой лежит паралич различных групп мышц глаза, обусловленный поражением иннервирующих мышцы нервов, ядер/корешков. Заболевание манифестирует параличом всех/отдельных групп мышц глаза, что вызывает снижение подвижности/полную обездвиженность глазного яблока. Может развиваться на одном или на обоих глазах одновременно. При парезе внутренних групп мышц глаза наблюдается нарушение аккомодации, в то время как наружная форма офтальмоплегии проявляется птозом (опущение века), диплопией (двоение), невозможностью содружественных движений глазными яблоками.
Офтальмоплегия относится к широко распространенной патологии, что обусловлено множеством
этиологических факторов, способствующих развитию ее различных форм. Может манифестировать как самостоятельная нозологическая форма, так и быть одним из проявлений целого ряда заболеваний (инфекционные болезни, новообразования головного мозга, сосудистая патология мозга, выраженная интоксикация, нарушения гормонального фона и др.). Развиваться может у лиц любого возраста, существенных различий в заболеваемости по половому признаку нет.
Следует отметить, что в основе функции зрительного аппарата лежит очень тонкий специфический механизм, нарушение которого приводит к широкому спектру расстройств, ухудшающих в той или иной степени качество жизни человека. Многие появления офтальмоплегии, например прогрессирующий птоз, способствует нарушению полей зрения, что требует постоянного поддержания положения головы в компенсаторном — запрокинутом положении, что является инвалидизирующим симптомом, а также выраженным косметическим дефектом, зачастую нарушающим социально-бытовую адаптацию пациентов.
Патогенез
В основе патогенеза лежат поражения глазодвигательного, отводящего или блокового черепно-мозговых нервов, иннервирующих мышцы глаз в зоне ствола мозга на различных уровнях (надъядерном, корешковом, мышечном, невральном). При повреждении наружных мышц расстройство процесса нервно-мышечной передачи приводит к потере мышечного тонуса и полной невозможности осуществлять движения глазными яблоками. Внутренняя форма заболевания обусловлена изолированным повреждением ІІІ пары ядер черепных нервов. В основе патогенеза отсутствия реакции зрачков лежит дисфункция парасимпатических, симпатических волокон, иннервирующих дилататор/сфинктер зрачка.
Паралич прямой внутренней мышцы глаза приводит к снижению способности к аккомодации, что вызвано невозможностью рефлекторного расширение/сужения отверстия радужной оболочки глаза.
При митохондриальном генезе заболевания, развивающегося на фоне генных мутаций, происходит изменение синтеза АТФ и увеличение содержания внутри клетки свободных радикалов, что нарушает процесс высвобождения энергии и ее аккумуляцию в виде макроэргических фосфатных соединений. Именно расстройства энергетического метаболизма, обусловленные мутацией, приводят к развитию различных проявлений офтальмоплегии этой формы.
Классификация
В основу классификации положен ряд принципов, согласно которым выделяют:
- врожденную форму, которая зачастую сочетается с различными пороками развития глаза, такими как расщепление века, эпикантус;
- приобретенную форму болезни.
Выделяют одно и двухстороннюю офтальмоплегию.
В зависимости от группы мышц, которые участвуют в патологическом процессе различают
несколько форм офтальмоплегии:
- Наружная форма. Обусловлена параличом наружных мышц глаза, что приводит к птозу
(опущению века) и неподвижности глазного яблока. - Внутренняя форма. В ее основе паралич мышц цилиарного тела/радужки, вызванный дисфункцией внутренней группы глазных мышц.
- Полная форма офтальмоплегии. В патологический процесс вовлечены все группы глазных мышц.
- Частичная форма офтальмоплегии. Характерно поражение отдельных мышечных волокон, что манифестирует нарушениями определенных движений глазного яблока.
- Надъядерная. Обусловлена нарушением прямых связей центров взора в коре больших полушарий и стволе головного мозга. Характеризуется параличом взора.
- Межъядерная офтальмоплегия. В ее основе лежит нарушение процесса передачи импульса по нервным волокнам, ответственным за одновременные движения глазных яблок в определенную сторону.
Причины
Существует достаточно большое количество врожденных/приобретенных этиологических факторов, способных вызвать офтальмоплегию. Поражения нервной системы могут возникать на всех уровнях (в ядрах, корешках и стволе нервов).
Причиной врожденной формы офтальмоплегии наиболее часто являются митохондриальные заболевания, обусловленные мутациями в генах, которые кодируют белки, участвующие в процессах клеточного энергообмена (включая ферменты цикла Кребса, митохондриальные мембранные транспортеры, регуляторы нуклеотидного митохондриального пула и др.), что вызывает развитие прогрессирующей офтальмоплегии. Также причиной врожденной офтальмоплегии может быть аплазия зрительных нервов.
Основными причинами развития приобретенной офтальмоплегии являются:
- Инфекционные заболевания (туберкулез ЦНС, столбняк, сифилис, столбняк, дифтерия, острый/хронический энцефалит).
- Аутоиммунные болезни, разрушающие миелиновую оболочку (рассеянный склероз).
- Выраженные интоксикации организма на фоне отравления различными веществами (барбитураты, алкоголь, окись углерода, свинец и др.).
- Новообразования головного мозга с преимущественной локализацией в области верхней глазничной щели/пещеристого синуса.
- Поражения сосудов головного мозга (аневризмы артериальных сосудов мозга).
- Поражение головного мозга (инсульт, энцефалит, черепно-мозговые травмы, повышение интракраниального давления).
- Выраженный дисбаланс гормонального фона (сахарный диабет, патология щитовидной железы).
- Миастении различного генеза. Часто их правлением является развитие двусторонней офтальмоплегии.
Симптомы
Клинические проявления офтальмоплегии определяются формой заболевания. К основным симптомам офтальмоплегии относятся: двоение, опущение века (птоз), ограничение подвижности глазного яблока, болевой синдром в орбите/лобной области. При вовлечении в патологический процесс вегетативных волокон отмечается расширение диаметра зрачка (мидриаз), нарушения реакции зрачков.
Тотальная офтальмоплегия. Глобальный паралич взора встречается относительно редко, преимущественно при таких заболеваниях как миастения, столбняке, ботулизме, болезни
Вильсона-Коновалова, апоплексии гипофиза, синдроме Гийена-Барре, интоксикации антиконвульсантами. Заболевание обусловлено поражениями экстрапирамидной системы. Основными проявлениями является утрата способности перемещения взора, отсутствие реакции зрачка, невыраженный экзофтальм, птоз.
Наружная офтальмоплегия. Для полной наружной офтальмоплегии характерны абсолютная (полная) неподвижность глазного яблока и опущение верхнего века. При частичной наружной офтальмоплегии отмечается отклонение глазного яблока в направлении здоровой действующей мышцы или к мышце с менее выраженным параличом. Характерно ограничение/полное отсутствие подвижности глазного яблока в направлении парализованных мышц. Пациенты жалуются на двоения предметов (диплопию), чрезмерное слезотечение, сопровождаемое чувством жжения/выраженным дискомфортом.
Внутренняя офтальмоплегия. Для полной внутренней офтальмоплегии характерны: паралич аккомодации/отсутствие конвергенции и реакции расширенного зрачка на свет. В случаях частичной внутренней офтальмоплегии реакция расширенного зрачка на свет также отсутствует, но явления аккомодации и конвергенция сохранены.
Межъядерная офтальмоплегия
Межъядерная офтальмоплегия представляет собой своеобразное расстройство преимущественно горизонтальных движений глаз, развивающихся на фоне повреждения заднего медиального продольного пучка, а также средней части варолиева моста — ядер III и VI черепномозговых нервов. Проявляется расстройством содружественных движений глазных яблок при взгляде в сторону и диплопией, что обусловлено плохой проводимостью нервного импульса к латеральной прямой глазной мышце при его нормальной проводимости к медиальной прямой мышце. Выделяют передний и задний вариант межъядерной офтальмоплегии.
Передняя межъядерная офтальмоплегия. Развивается на фоне повреждения продольного медиального пучка возле ядра третьего нерва. Отмечается билатеральное вовлечение в патологический процесс медиальных прямых мышц глаза и выраженное нарушение конвергенции, но при этом глаза находятся в состоянии дивергенции. Практически наблюдается паралич обеих медиальных прямых глазных мышц. Встречается преимущественно на фоне артериальной гипертензии, при геморрагиях в стволе головного мозга и рассеянном склерозе.
Реже, дивергенция глаз осложняться косой девиацией, когда которой один глаз смотрит вниз/кнаружи, а второй глаз — вверх/кнаружи. Иногда такое состояние осложняется еще и вертикальным нистагмом, при котором он направлен вверх в одном глазном яблоке и вниз в другом.
Задняя межъядерная офтальмоплегия. Развивается на фоне повреждения продольного медиального пучка в области варолиева моста. Характеризуется недостаточностью прямой медиальной мышцы глаза при боковых взоровых движениях, то есть, при взгляде вправо появляется недостаточность аддукции/приведения медиальной прямой мышцы слева, в то время, как при взгляде влево появляется недостаточность приведения правой прямой медиальной мышцы (схема правой межъядерной офтальмоплегии, обусловленной повреждением медиального правого продольного пучка приведена ниже).
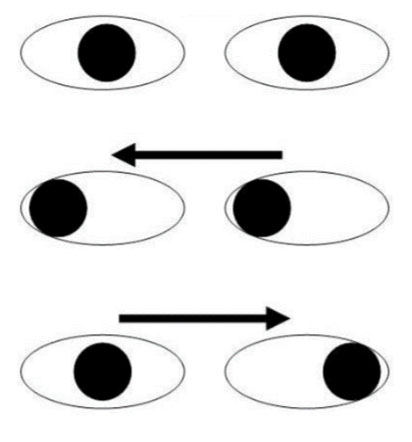 При этом, абдукция (отведение) взоровых движений) происходит нормально в любую сторону, однако, нa стороне абдукции наблюдается заметный нистагм, в то время как аддукция (приведение) всегда страдает, независимо от того, в какую сторону направлен взор и на стороне приведения нистагм минимально выражен.
При этом, абдукция (отведение) взоровых движений) происходит нормально в любую сторону, однако, нa стороне абдукции наблюдается заметный нистагм, в то время как аддукция (приведение) всегда страдает, независимо от того, в какую сторону направлен взор и на стороне приведения нистагм минимально выражен.
Хроническая прогрессирующая наружная офтальмоплегия. Для этой формы заболевания характерны сочетание прогрессирующего нарушения движения глазных яблок как в горизонтальном, так и вертикальном направлениях с двусторонним птозом верхнего века. Дополнительно присутствует дисфагия (нарушение глотания) и слабость лицевой мускулатуры. Заболевание может манифестировать в разном возрастном периоде, но чаще встречается среди взрослых лиц. Может встречаться как один из клинических синдромов митохондриальных заболеваний, в частности, митохондриальной миопатии, так и быть отдельной изолированной нозологической формой.
Анализы и диагностика
Постановка диагноза проводится на основании данных физикального визуального обследования
(асимметричность движений глаз, птоз, расширенные зрачки) и комплекса общих и офтальмологических исследований:
- Периметрия. Позволяет определить границы поля зрения, которые значительно сужены при наружной форме офтальмоплегии.
- Визометрия. При внутренней офтальмоплегии зачастую наблюдается зрительная дисфункция.
- КТ головного мозга. Позволяет визуализировать новообразования полости глазницы/мозга.
- Ангиография головного мозга. Используется для выявления тромбоза пещеристого синуса, аневризмы сосудов, артериита сонной артерии.
- УЗИ глаза. Дает возможность выявить локальные изменения в структурах глазного яблока и орбитальной полости.
- Прозериновая проба. Отрицательный результат исследования подтверждает диагноз офтальмоплегии (реакция зрачков не возникает/выраженность птоза не изменяется).
- Рентгенография черепа. Позволяет визуализировать травмы костей, определить состояние различных пазух носа.
- Молекулярно-генетическое тестирование (при наличии подозрений на митохондриальный генез заболевания).
Лечение
Лечение офтальмоплегии направлено прежде всего на терапию основного заболевания, вызвавшего ее (инсульта, инфекционных заболеваний, купирование интоксикационного синдрома, лечение эндокринной патологии и др.), а также симптоматическое лечение непосредственно офтальмологической патологии.
В качестве лечебных препаратов для консервативного лечения офтальмологической патологии могут назначаться НПВС (Ибупрофен, Кеторолак, Наклофен, Диклофенак, Кетопрофен) совместно с гастропротекторами (Омепразол, Омез, Эзомепразол, Париет). Для нормализации мышечного тонуса назначаются антихолинэстеразные препараты (Прозерин, Дементис, Ипигрикс, Нивалин). С целью коррекции митохондриальной дисфункции назначаются метаболические препараты — коэнзим Q10 или его структурно модифицированный аналог EPI-743.
Среди средств, широко используемых в хронической прогрессирующей наружной офтальмоплегии, находятся общеукрепляющие лекарственные средства: витамины — Тиамин, Рибофлавин, Аскорбиновая кислота, Витамин Е, Никотинамид, Биотин, Фолиевая кислота, Янтарная кислота, Димефосфон. Для улучшения нервной деятельности назначаются ноотропы — Церебролизин, Пирацетам, Актовегин, Ноотропил, Глицин, Луцетам, Пикамилон, Глутаминовая кислота, Пантогам, Фенотропил и др.), антиоксиданты (Мексидол). Местно назначаются инстилляции глюкокортикостероидов (Дексаметазон, Преднизолон). Лагофтальм (неполное смыкание век), обусловленный слабостью прямой верхней мышцы глаза, а также снижением силы круговой мышцы глаза сопровождается выраженной сухостью глаз, что требует назначения специальных средств для постоянного увлажнения глаз (Визин, Визмед Лайт, Опти-Фри, Систейн Ультра и др.).
Симптоматическое лечение птоза проводится при его значительной выраженности, что ограничивает поле зрения, а также является косметическим дефектом. С этой целью используются прикрепляемые к очкам специальные опоры, или осуществляется тейпирование верхних век. Диплопия может корректироваться призматическими линзами.
Доктора
Лекарства
- НПВС (Ибупрофен, Кеторолак, Наклофен, Диклофенак, Кетопрофен).
- Антихолинэстеразные препараты (Прозерин, Дементис, Ипигрикс, Нивалин).
- Метаболические препараты (Коэнзим Q10, EPI-743).
- Общеукрепляющие лекарственные средства (Тиамин, Рибофлавин, Аскорбиновая кислота, Витамин Е, Никотинамид, Биотин, Фолиевая кислота, Янтарная кислота, Димефосфон).
- Ноотропы (Церебролизин, Пирацетам, Актовегин, Ноотропил, Глицин, Луцетам, Пикамилон, Глутаминовая кислота, Пантогам, Фенотропил).
- Антиоксиданты (Мексидол).
- Глюкокортикостероиды (Дексаметазон, Преднизолон).
- Средств для постоянного увлажнения глаз (Визин, Визмед Лайт, Опти-Фри, Систейн Ультра).
Процедуры и операции
Из методов физиотерапии применяются электро/фонофорез с растворами лекарственных препаратов (анальгетики/спазмолитики), иглорефлексотерапия. Хирургическое вмешательство зачастую используется для лечения выраженного птоза, существенно ограничивающего поле зрения (в случаях, если расстояние между зрачком и краем верхнего века менее 2 мм или если ограничение верхнего поля зрения уменьшено на 30 и более градусов по сравнению с нормальным). Выбор хирургической техники определяются степенью выраженности дисфункции поднимающей верхнее веко мышцы (резекция сухожилия леватора по верхнему краю, подвешивание верхнего века с использованием фасции/силикона к лобной мышце). При необходимости воздействия на мышцы глаз могут проводится их рассечение (миотомия); отодвигание (рецессия); удлинение (теномиопластика), что позволяет восстановить баланс между мышцами глаза.
Диета
Диета, как метод лечения офтальмоплегии не используется, за исключением прогрессирующей хронической наружной офтальмоплегии, развивающейся на фоне митохондриальной патологии. Ведущим принципом диетического питания при митохондриальной патологии является нейродиета, предусматривающая резкое ограничение пищевых нутриентов, негативно влияющих на механизмы метаболизма — (терапия «обхождения блока») в виде «непитательных» нутриентов (продукты, содержащие транс-жиры, вредные пищевые добавки, простые углеводы, пестициды, тяжелые металлы, сульфиты, искусственные заменители сахара, алкогольсодержащие напитки и др.) и обогащение рациона питания другими пищевыми компонентами на стандартном/повышенном уровне, то есть, включение в рацион питания продуктов, содержащих в относительно больших количествах омега-3 жирные кислоты, витамины группы В, С, Е, фолиевую кислоту, макро/микроэлементы.
Рекомендуется исключать из рациона питания алиментарные факторы, вызывающие обострение митохондриальной болезни (употребление алкоголя, голодание, потребление транс-жиров, крахмала, сахарозы, мононатрия, глутамата, кофеина). Также рекомендуется избегать количественных (калорийность) нарушений приема пищи.
Профилактика
Меры специфической профилактики офтальмоплегии отсутствуют. К общепрофилактическим
мероприятиям можно отнести:
- Своевременное/адекватное лечение инфекционных заболеваний, эндокринной/онкологической патологии, сосудистых заболеваний головного мозга и др. заболеваний, приводящих к офтальмоплегии.
- Избегать черепно-мозговых травм и повреждений глаз, для чего рекомендуется использование средств индивидуальной защиты при выполнении работы (каски, очки).
- Необходимость минимизации контактов с веществами, выраженная интоксикация которыми способствует развитию офтальмоплегии (барбитураты, алкоголь, окись углерода, свинец).
- Рациональное питание.
- Своевременное/регулярное прохождение медицинского осмотра.
Последствия и осложнения
Парез/паралич внутренних мышц глазного яблока может осложняться снижением остроты зрения, нарушением аккомодации. Офтальмоплегия сопровождается высоким риском развития инфекционно-воспалительных заболеваний глаз, особенно переднего отдела (блефарит, конъюнктивит, кератит), что обусловлено частыми нарушениями функционирования слезных/мейбомиевых желез и век. Межъядерная форма офтальмоплегии часто осложняется нистагмом.
В случаях изолированной патологии глазодвигательного нерва, высокий риск возникновения экзофтальма. К частым осложнениям заболевания относится ксерофтальмия. Паралич глазных мышц во многих случаях сопровождается асимметрией лица. Пациенты из-за нарушения ориентации в пространстве на фоне офтальмоплегии рискуют получить травматические повреждения.
Прогноз
Прогноз офтальмоплегии в значительной степени определяется эффективностью лечения основного заболевания (инсульт, отравления, новообразования головного мозга, инфекционные заболевания и др.). В большинстве случаев прогноз для жизни/охранения функции органа зрения благоприятный и после устранения неблагоприятного этиологического фактора функции полностью восстанавливаются. Неблагоприятный прогноз имеет место в случаях демиелинизирующей природы офтальмопатологии (рассеянный склероз).
Список источников
- Густов А.В. Практическая нейроофтальмология / А.В. Густов, К.И. Сигрианский, Ж.П. Столярова // Нижний Новгород: Издательство НГМА. - 2003. - с. 36-47.
- Яковенко Е.В., Федотова Е.Ю., Иллариошкин С.Н., Прогрессирующая наружная офтальмоплегия. Российский неврологический журнал. 2019; 24(6): 4-13.
- Грязева А.Е. Межъядерная офтальмоплегия: причины, клиника, диагностика, лечение, прогноз. Описание клинического случая//Вестник совета молодых учёных и специалистов Челябинской области №3 (14) Т. 3. 2016. с. 36-40.
- Егоров Е.А. Глазные болезни / Е.А. Егоров, Л.М. Епифанова // Москва: Издательство ГЭОТАР – Медиа. – 2010 – с. 215-217.
- Органические поражения головного мозга: учеб. пособие /М., А. Сычёва, И. Г. Сергеева, А. А., Тулупов. Новосиб. гос. ун-т. – Новосибирск: РИЦ НГУ, 2015. – 32 с.






 Прозерин
Прозерин Коэнзим Q10
Коэнзим Q10 Дексаметазон
Дексаметазон Рибофлавин
Рибофлавин Аскорбиновая кислота
Аскорбиновая кислота Никотинамид
Никотинамид Фолиевая кислота
Фолиевая кислота Янтарная кислота
Янтарная кислота Церебролизин
Церебролизин Пирацетам
Пирацетам Актовегин
Актовегин Ноотропил
Ноотропил Глицин
Глицин Мексидол
Мексидол Визин
Визин










Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...