Атрофия головного мозга
Общие сведения
Естественные процессы старения отражаются на состоянии центральной нервной системы. У всех пожилых людей отмечаются ухудшение памяти, снижается способность к обучению, запоминанию и обработке информации. У лиц пожилого и старческого возраста происходит атрофия головного мозга (за год теряется 0,1-0,3% объема), связанная с возрастными физиологическими процессами, но когнитивная функция не быстро достигает уровня деменции. Поэтому у пациентов с нормальным уровнем сознания часто применяется термин «инфолютивные изменения» головного мозга. Физиологическая атрофия начинает развиваться в возрасте 40-60 лет и достигает выраженности к 75 годам.
При психоневрологических заболеваниях (болезнь Альцгеймера, Пика, рассеянный склероз, болезнь с тельцами Леви) атрофия мозга и, соответственно, неврологические расстройства прогрессируют быстро, доводя пациентов до инвалидизации. При этих заболеваниях за год теряется от 0,5 до 1,4% объема мозга. Атрофические изменения головного мозга, что это такое? Это уменьшение объема и плотности ткани мозга в связи с гибелью нейронов, которая происходит по разным причинам. Обычно атрофия является исходом длительных процессов, при которых происходят органические, необратимые изменения паренхимы и разрушаются нервные связи.
При этом в разной степени отмечается атрофия коры головного мозга, подкорковых структур (зрительные бугры, лимбическая система, базальные узлы, гипоталамус) и атрофические изменения мозжечка. Корковая (или наружная) атрофия отмечается у всех больных с вторичной атрофией. Изменения могут быть генерализованными (затрагивается весь мозг) или локальными (поражаются отдельные области мозга).
При некоторых заболеваниях преимущественно атрофируется белое вещество мозга, а при других — серое. Так, при рассеянном склерозе на ранних стадиях происходят атрофические изменения серого вещества, развиваются быстрее, чем атрофия белого вещества и связаны с когнитивными нарушениями. При уменьшении объема коры прогрессируют неврологические изменения. Женщины болеют чаще мужчин и первые признаки патологии появляются в 55 лет. В связи с этим важным является проведение эффективного лечения, которое снижало бы скорость атрофических изменений. Данная патология не излечивается и раньше или позже заканчивается слабоумием. Скорость атрофии определяет скорость наступления и тяжесть инвалидизации.
Патогенез
В основе развития атрофических процессов в большинстве случаев лежит ухудшение кровоснабжения. Кора мозга — это серое вещество. Белое вещество располагается под серым, Подкорковое вещество образуют таламус, хвостатое и лентикулярное ядро, базальные ядра. Обнаружено, что подкорковое вещество и белое вещество полушарий, расположенное вокруг желудочков мозга, больше страдают при хронической ишемии мозга, чем серое вещество. При повреждении сосудов мозга нарушается снабжение лобных подкорковых областей. В белом веществе развиваются обширные зоны инфарктов, при которых разрушаются аксоны и олигодендроциты.
Поражения мозжечка вызывают снижение его функции: дискоординируются мышечные сокращения и становится невозможным выполнение нормальных движений в конечностях. Нарушается согласованная функция мышц речевого аппарата в результате чего речь становится замедленной и прерывистой. Атаксия дыхательных мышц проявляется толчкообразным дыханием. Гипотония мышц языка становится причиной того, что мягкие согласные произносятся твёрдо.
Классификация
Церебральная атрофия бывает:
- Первичная. Встречается редко и обусловлена генетическими нарушениями и врожденными аномалиями мозга. Проявляется в любом возрасте, быстро прогрессирует и не поддается коррекции.
- Вторичная. Связана с воздействием на мозг неблагоприятных факторов, среди которых можно выделить патологию сосудов, черепно-мозговые травмы, воздействие радиации, токсические воздействия, метаболические нарушения, вредные привычки. При вторичной атрофии устранение причины в какой-то степени замедляет развитие заболевания, а адекватное лечение обеспечивает стабильное состояние на долгие годы и относительно хорошее качество жизни.
- Общая (уменьшается весь объем мозговой паренхимы и увеличивается объем желудочков и субарахноидальных пространств).
- Локальная (уменьшается объем некоторых структур мозга).
В зависимости от локализации выделяют:
- Кортикальную атрофию (основным признаком является инволюция коры в области височных и лобных долей).
- Генерализованную (изменения во всех отделах мозга).
- Мультисистемную (очаги развиваются в нескольких участках).
В зависимости от стадии:
- I стадия. Органические изменения минимальны, однако отмечается слабые неврологические нарушения. Отмечается эмоциональная лабильность, расстройство памяти, снижение концентрации внимания.
- II стадия. Выраженные атрофические проявления, которые проявляются нарушениями слуха, речи и зрения. Меняется поведение, человек совершает нелогичные поступки, которые не может объяснить и быстро забывает о них.
- III стадия. Резко выражена корковая атрофия и отмечаются множественные очаги в полушариях. Больной не может обслуживать себя и нуждается в посторонней помощи. Личностная деградация выражена максимально. Так человек живет много лет, пока не произойдет разрушение важных центров и не наступит смерть.
Кортикальная церебральная атрофия
Эта форма проявляется утратой интеллекта и нарушением поведения. Кора головного мозга (слой серого вещества) связана с высшими корковыми функциями: восприятие, память, воображение, мышление и речь. Она имеет сложное шестислойное строение и нейроны каждого слоя отличаются по функциям. Области коры, и соответственно, функции разделяются на сенсорные, ассоциативные и двигательные.
Кортикальная атрофия протекает с отмиранием нейронов коры лобной доли. Лобная ассоциативная область участвует в высших психических функциях. Она контролирует поведение, логическое мышление, узнавание предметов и понимание речи. После повреждений лобной коры развивается апатия, отсутствует критичное отношение к себе и своим поступкам, больной не может использовать прошлый опыт, а поведение его становится неадекватным и непредсказуемым, он совершает немотивированные поступки. Когнитивные (познавательные) способности постепенно утрачиваются: больной теряет способность познавать, воспринимать информацию, анализировать и запоминать ее, мыслить. В целом кортикальная атрофия головного мозга характеризуется прогрессирующей деградацией личности, которая протекает стадийно.
Кортикальная церебральная атрофия 1 степени — это начальная степень заболевания, при которой нет симптомов, но это заключение могут дать при МРТ даже молодым людям. Человек при этом живет полноценной жизнью и активен в своей профессиональной деятельности, но может периодически ощущать головную боль, раздражительность и быть эмоционально нестабильным. Факторами, вызывающими церебральную атрофию 1 степени, могут являться различные интоксикации, перенесенные черепно-мозговые травмы и ухудшение кровоснабжения мозга при остеохондрозе шейного отдела.
Генерализованная атрофия
Это распространенная атрофия, характеризующаяся равномерным отмиранием участков всего мозга. Эта форма характерна для обширных ишемических и посттравматических состояний, а также для нейродегенеративных заболеваний — болезни Альцгеймера, Паркинсона, Пика и фронтотемпоральной деменции. Прогрессирование неврологической симптоматики зависит от степени атрофии коры и подкоркового серого вещества. Снижение когнитивных функций связано с поражением белого вещества и коры теменной доли.
В связи с этим генерализованная церебральная атрофия 2 степени отличается заметным снижением способностей больного к мышлению и анализу. Снижен уровень критического мышления и оценки своих действий. Также изменяются привычки больного, речь и почерк. Человек теряет эмоциональную связь и коммуникативные способности. Сильнее проявляются неврологические расстройства – движения и согласованность движений.
Третья степень характеризуется дегенерацией серого и белого вещества. Больной не может контролировать свое поведение, а также нуждается в уходе и наблюдении, поскольку отмечается ухудшение моторики рук, координация движений. Больной не может пользоваться элементарными предметами в быту, не способен самостоятельно принимать решения.
Локальная дегенерация связана с:
- сосудистыми заболеваниями;
- злоупотреблением алкоголем (отмечается атрофия червя мозжечка);
- рассеянным склерозом;
- употреблением наркотиков;
- травмой мозга;
- инфекцией ЦНС.
На ранних этапах рассеянного склероза заболевания отмечается дегенерация подкоркового серого вещества, наиболее выраженная в таламусе. После этого развивается поражение коры (больше поражаются центральные извилины), со временем отмечается деструкция белого вещества и только потом — спинного мозга. При рассеянном склерозе наблюдается не только общая атрофия, но и локальная — поражаются структуры, которые имеют серое вещество: мозжечок, базальные ганглии и таламус. При рассеянном склерозе атрофия серого вещества превалирует над изменениями в белом веществе, и она определяет степень инвалидизации пациентов.
Атрофия мозжечка
Мозжечок расположен под полушариями и над стволом мозга. Это образование координирует движения и их точность, получая информацию из коры и базальных ганглиев о положении ног. Поражения мозжечка характерны для рассеянного склероза, атаксии Фридрейха, оливопонтоцеребеллярной дегенерации, атаксии Пьера-Мари. Атаксия (означает беспорядок) является характерным признаком поражений этого образования мозга.
Атаксия Фридрейха проявляется в 10-20 лет. У больных появляются слабость в ногах, падения, пошатывание и неуверенность при ходьбе, нарушается почерк, речь и слух. Постепенно нарастает атрофия мышц (сначала она выражена на ногах, а со временем охватывает и руки), нарушается глубокая чувствительность, развивается катаракта и атрофируется зрительный нерв, развивается деменция. Компьютерная томография при этой болезни малоэффективна, поскольку слабая степень атрофии полушарий и мозжечка, расширение цистерн, желудочков выявляется на поздних стадиях. Оливопонтоцеребеллярная атрофия рассматривается как одна из форм мультисистемной атрофии.
Мультисистемная атрофия головного мозга
Это вариант дегенеративной прогрессирующей патологии мозга, при которой поражаются базальные ганглии, мозжечок и центров, которые отвечают за вегетативные реакции. Клинически мультисистемная атрофия проявляется паркинсонизмом, мозжечковой атаксией и вегетативными расстройствами. Проявляется заболевание в 50-60 лет, быстро прогрессирует и приводит к смерти. Мышцы становятся скованными, больной с трудом передвигается, нарушается координация и функция внутренних органов.
В зависимости от преобладающего синдрома различают следующие формы заболевания:
- Стриатонигральная дегенерация или паркинсоническая форма. При ней дегенеративные изменения выражены больше всего в полосатом теле (относится к базальным ядрам) и чёрной субстанции (часть экстрапирамидной системы, играющая роль в моторной функции). Ведущим симптомом является паркинсонизм.
- Оливоцеребеллярная атрофия или мозжечковая форма. Поражаются мозжечок, оливы и мост. В клинике преобладает мозжечковый синдром, проявляющийся нарушением координации и невозможностью удерживать равновесие.
- Синдром Шая-Дрейджа. При этой форме ведущей является вегетативная недостаточность и ортостатическая гипотензия — у больных резко снижается давление и появляется предобморочное состояние при переходе в вертикальное положение. Пациентов также беспокоят пониженное потоотделение, потемнение в глазах, расстройства мочеиспускания, импотенция и неустойчивая походка.
Причины
Церебральная атрофия в большинстве случаев имеет вторичный характер и стоит отметить причины, которые приводят к этому состоянию:
- Генетическая предрасположенность.
- Хроническая ишемия мозга, вызывающая диффузное поражение белого вещества (церебральную атрофию), на фоне которой развивается сосудистая деменция. Нужно отметить, что церебральная атрофия при сосудистой деменции не очень выражена, если сравнивать с болезнью Альцгеймера, а атрофия гиппокампа при хронической ишемии мозга такая же как при болезни Альцгеймера.
- Артериальная гипертензия, на фоне которой развивается гипертоническая энцефалопатия. При этом заболевании на МРТ обнаруживают множественные изменения в подкорковых зонах, вокруг желудочков (лейкоареоз), атрофию коры и расширение желудочков. Такие же изменения наблюдаются и при физиологическом старении.
- Антифосфолипидный синдром.
- Инфекции центральной нервной системы (менингит, полиомиелит, лептоспироз).
- Состояние декортикации при коме.
- Атеросклероз общий и церебральный. Усугубляется состояние при сочетании атеросклероза с артериальной гипертензией.
- Опухоли мозга.
- Эмболии артерий головного мозга. Источник эмболий — фрагменты атеросклеротических бляшек и тромбы из сердца.
- Фибрилляция предсердий. У больных с фибриляцией уменьшается мозговое вещество в целом, а также отдельных отделов. Прежде всего страдают лобные отделы мозга и гиппокамп.
- Врожденные аномалии мозговых сосудов, вызывающие расстройства мозгового кровообращения.
- Нарушения реологии крови (повышенная вязкость, слипание тромбоцитов и прочее).
- Повышенный уровень гомоцистеина. Гомоцистеин — серосодержащая аминокислота, повышение уровня которой связывают с развитием сосудистых нарушений головного мозга и сердца и нейродегенеративных процессов в мозге. Гипергомоцистеинемия — это фактор риска повторных инсультов и изменений белого вещества. У пациентов с повышенным уровнем гомоцистеина большей степени выражена атрофия гиппокампа.
- Сахарный диабет. Для больных сахарным диабетом характерна негрубая церебральная атрофия коры, подкорковых структур и лейкоареоз. Даже повышение глюкозы до верхней границы связано с атрофическими изменениями в гиппокампе и миндалевидном комплексе.
- Рассеянный склероз. Уже на ранних стадиях у больных отмечается дегенеративные изменения — гибнут нейроны и аксоны. Повреждение аксонов отмечается в активных и хронических очагах склероза. В последних плотность аксонов уменьшается до 80%. Эти процессы плюс глиоз и демиелинизация приводят к уменьшению объема мозга. Больные с ремиттирующим склерозом (он протекает с обострениями и ремиссиями) за год теряют 0,5-1,3% объема мозга.
- Болезнь Альцгеймера. На МРТ определяется атрофия височной доли (уменьшение объема извилин и расширение борозд) и гиппокампа, что является маркерами этого заболевания. Гиппокамп играет важную роль в формировании памяти (классификации информации и в долгосрочной памяти). Любая черепно-мозговая травма ускоряет развитие болезни Альцгеймера.
- Любые интоксикации организма (медикаментозная, алкогольная, наркотическая). При алкоголизме развивается диффузная атрофия мозга.
- Возрастные изменения.
- Гидроцефалия у детей. Эта патология сопровождается структурными изменениями мозга: истончение коры, уменьшение белого вещества, атрофия сосудов и атрофия базальных ганглиев и мозжечка.
- Черепно-мозговая травма. Через 3-4 недели после травмы мелкие кровоизлияния рассасываются, расширяются желудочки и субарахноидальное пространство и развивается генерализованная атрофия мозга, которая обусловлена длительной внутричерепной гипертензией.
- Длительно проводимая кортикостероидная терапия может вызывать церебральную атрофию.
- Острая боль. Сохраняющаяся в течение 3 месяцев острая боль вызывает атрофические изменения в коре мозга.
- Гиподинамия. Фактором риска появления атрофических процессов и снижения когнитивных познавательных функций является ограничение физической нагрузки.
Симптомы атрофии головного мозга
Начальные симптомы заболевания отражают изменения психического состояния больных. Ранние симптомы — тревога и депрессия. Больные становится апатичным, вялыми, их ничего не интересует и не привлекает, они предпочитают уединяться и постоянно пребывают дома, ночной сон их нарушается. Маской депрессии являются раздражительность, недовольство всем и ворчливость, которые расцениваются как особенности пожилых лиц.
Если депрессия является маркером внутренней атрофии, то тревожные расстройства характерны для фокальной и наружной церебральной атрофии.
Когнитивные расстройства (память, внимание, концентрация внимания, умение узнавать объекты и совершать действия целенаправленно) выявляется у всех больных на ранних стадиях дегенерации мозга. Когнитивные симптомы и депрессия расцениваются часто как старческая забывчивость и плохое настроение. Нарушение памяти и внимания сначала происходят на фоне сохранения профессиональных и бытовых навыков. По мере прогрессирования постепенно теряются социальные навыки (больной не может самостоятельно сходить в магазин, аптеку, посетить поликлинику, поскольку у него отсутствует целенаправленность действий) и бытовые (не может элементарно ухаживать за собой, поесть и принять душ). Со временем появляется неряшливость, становится скудным запас слов, больной не осмысливает обращенную к нему речь и просьбы. Движения его размашистые, почерк изменяется и ухудшается мелкая моторика.
В тяжелых случаях больной не узнает своих близких и знакомых, не ориентируется в месте и не может отвечать на вопросы. Специфическое поведение заключается в том, что больные постоянно повторяют действия и слова за другими. Конечная стадия дегенерации мозга — маразм — полный регресс умственных способностей и разрушение личности. При этом активизируются младенческие рефлексы: появляется сосательный рефлекс, больной лежит в позе зародыша, оправляется и мочится под себя. На обращение отвечает нечленораздельными звуками.
Симптомы атрофии мозжечка
Поскольку мозжечок регулирует движения, то при его поражении будут отмечаться:
- Нарушения равновесия и мышечного тонуса.
- Нарушения походки (широко расставленные ноги, шаткость, трудности при поворотах).
- Нарушения мелкой моторики.
- Некоординированные движения рук и ног.
- Неустойчивость и частые падения.
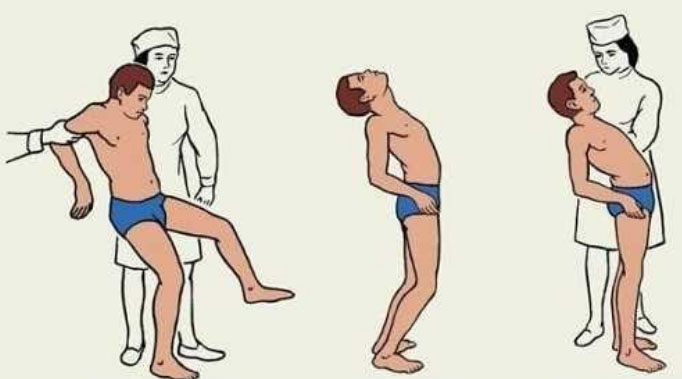
Больных также беспокоит головная боль, головокружения, приступы тошноты и рвоты, зрительные расстройства, нарушения произношения, скандированная и замедленная речь, некоординированные движения глаз, снижения остроты слуха. При прогрессировании отмечается недержание мочи, парезы и параличи.
Анализы и диагностика
При осмотре больного используется психодиагностическое обследования — тесты, таблицы Шульте шкала оценки психического статуса MMSE, запоминание 10 слов и прочее.
- Также применяется МРТ-исследование мозга. МРТ более эффективна при обнаружении локальных изменений. Характерные признаки атрофии — расширение борозд (кортикальная атрофия) и увеличение желудочков. На основании этого рассчитывается церебро-вентрикулярный индекс (соотношение размеров желудочков к поперечному диаметру мозга). При этой патологии на МРТ выявляется: увеличение ЦВИ; расширение субарахноидальных пространств; дегенерация белого вещества; снижение плотности ткани; уменьшение долей в размерах. На основании исследования делают количественную оценку атрофии. При генерализованной кортикальной атрофии расширение борозд и желудочков оценивается в 13 различных областях. Для определенных заболеваний характерны те или иные изменения: при болезни Пика атрофия выражена в лобной и височной области. При болезни Хаттингтона изменения головок хвостатых ядер. Болезнь Паркинсона сопровождается генерализованная атрофией и атрофией черной субстанции, а при болезни Альцгеймера — атрофия гиппокампа.
- По шкале Fazekas оценивают количественное повреждение белого вещества. Оценка по этой шкале имеет прогностическое значение. Если набирается сумма баллов 3, то больной за год утрачивает способность к обслуживанию себя и самостоятельному существованию: 0 — лейкоареоз отсутствует; 1— множественные точечные поражения; 2 — умеренный лейкоареоз, имеющий тенденцию к слиянию; 3 — лейкоареоз тяжелой степени («сливной»).
- Ультразвуковая допплерография. Выявляет проходимость сосудов.
- Электроэнцефалография (изучает степени активности мозга).
- Реоэнцефалография (изучает состояние кровообращения мозга).
- Ангиография (рентгенография сосудов с контрастным веществом).
- Мониторирование давления и по показаниям мониторирование ЭКГ.
- Офтальмоскопия.
- Биохимическое исследование крови.
Лечение атрофии головного мозга
Полное излечение больных невозможно, поэтому целью лечения является замедление прогрессирование заболевания. Лечение атрофии головного мозга у взрослых включает основные направления:
- нормализация артериального давления;
- нормализация липидного обмена;
- профилактика тромбозов;
- нейропротекция (улучшение мозгового кровотока и метаболизма, снабжения мозга энергией и прочее);
- коррекция нейропсихиатрических симптомов;
- коррекция углеводного обмена;
- борьба с ожирением;
- активный образ жизни;
- ограничение употребления алкоголя, животных жиров и соли.
Большое значение имеет нормализация давления у больных с артериальной гипертензией, поскольку при повышенном давлении ухудшается перфузия головного мозга и имеется риск инсультов. В качестве гипотензивных средств обоснованным является применение ингибиторов ангиотензин-превращающего фермента (Ко-пренеса, Арентопрес, Нолипрел, Периндоприл СЗ, Перинева, Престариум) или антагонистов ангиотензиновых рецепторов (Валз, Валсартан, Диован, Вальсакор, Ирбис, Ирбесартан). При нарушении липидного обмена назначаются статины Аллеста, Симвастатин, Правастатин, Лескол Форте, Розувастатин, Крестор, Розарт, Акорта. Для профилактики тромбозов — дезагреганты (Аспирин кардио, Кардиомагнил, Курантил, Пентоксифиллин, Клопидогрель).
При атеросклерозе и гипертензии нарушается функция эндотелия сосудов (развивается эндотелиальная дисфункция), которая усугубляет ишемию мозга. В связи с этим показано назначение препаратов, воздействующих на эндотелий (препарат Диваза). Он оказывает патогенетическое действие на ишемию мозга, сочетает ноотропное и антиоксидантное действие. Назначается курсом 3 месяца и более. При приеме препарата уменьшаются проявления астении и улучшаются когнитивные функции.
Понятие нейроцитопротекция всеобъемлющее и включает улучшение кровоснабжения мозга, коррекцию энергии клетки, усиление активности нейронов, устранение ишемии и гипоксии, что в конечном счете значительно повышает мозговую деятельность и память. Для улучшения всех этих показателей применяются препараты различных групп, но действие их направлено на улучшение функции мозга и профилактику дальнейшего его повреждения.
Для улучшения мозгового кровотока применяются: Циннаризин, Флунаризин, препараты никотиновой кислоты, Нимотоп, Эуфиллин, Пентоксифиллин, Вазинит, Винпоцетин, Бравитон, Ницерголин, Вазобрал, Винкамин, Гинкго билоба, Кавинтон. Для улучшения метаболизма в ткани мозга: препараты пирацетама (Луцетам, Ноотропил, Тиоцетам, Пирацетам) Актовегин, Энцефабол, Церебролизин, Глиатилин. Антиоксиданты и энергокорректоры: Цитофлавин, Актовегин, Мексидол. В комплексной терапии при вторичной атрофии успешно применяется Милдронат, оказывающий антиишемический и нейропротективный эффект. Наиболее эффективен при атактическом синдроме. В качестве нейрометаболической терапии эффективны препараты цитиколина — Нейропол, Рекогнан, Роноцит, Цераксон. Нооцил — российский препарат цитиколина, выпускается в виде питьевого раствора.
Препараты, которые повышают активность холинергической системы, улучшают когнитивную функцию, поэтому больным с деменцией назначаются ингибиторы ацетилхолинэстеразы. Например, галантамин (препарат Реминил), который должен применяться в течение 4-12 месяцев. Эффективность этого препарата при сосудистой деменции превосходит его эффективность при болезни Альцгеймера. Оптимальный препарат для лечения деменции на фоне церебральной атрофии — мемантин (антагонист NMDA–рецепторов, препараты Акатинол Мемантин, Меморель, Ауренакс, Марукса). Он является патогенетическим препаратом и замедляет прогрессирование нейродегенеративного процесса. У больных улучшается память, концентрация внимания, уменьшаются проявления депресии двигательные нарушения. Также в комплексном лечении назначается витамин Е в высоких дозах (2000 ЕД в сутки). Считается, что этот витамин тормозит нарастание когнитивных нарушений.
Для контроля нейропсихиатрических симптомов применяются антидепрессанты (Коаксил, Флуоксетин) и нейролептики (Флюанксол, Клопиксол, Рисполепт, Солиан, Арипипразол-Тева, Зипрекса). Пожилым пациентам рекомендован прием атипичных нейролептиков (Азенапин, Зипрекса, Кветиакс). Антидепрессант, нейролептик или противопаркинсонический препарат назначаются на фоне традиционной нейрометаболической терапии. При когнитивных нарушениях и депрессии рекомендуется сочетание Акатинола Мемантина и Флуоксетина. Считается, что когнитивные нарушения нужно корректировать на стадии умеренных расстройств и назначать традиционную нейрометаболическую терапию, тренинги и флуоксетин, поскольку тревожные расстройства характерны для начальных стадий атрофического процесса.
Доктора
Лекарства
- Нейропротективные препараты: Луцетам, Ноотропил, Тиоцетам, Пирацетам, Актовегин, Энцефабол, Церебролизин, Глиатилин, Нейропол, Рекогнан, Роноцит, Цераксон, Нооцил.
- Препараты, улучшающие мозговое кровообращение: Циннаризин, Флунаризин, препараты никотиновой кислоты, Нимотоп, Эуфиллин, Пентоксифиллин, Вазинит, Винпоцетин, Бравитон, Ницерголин, Вазобрал, Винкамин, Гинкго Билоба, Кавинтон.
- Антидепрессанты: Азафен, Амитриптилин, Коаксил, Флуоксетин, Асентра, Апо-Флуоксетин, Велафакс.
- Нейролептики: Флюанксол, Клопиксол, Рисполепт, Солиан, Арипипразол-Тева, Зипрекса.
Диета

Средиземноморская диета
- Эффективность: от 2 кг за 7 дней
- Сроки: от 7 дней
- Стоимость продуктов: 4000-6000 рублей за 7 дней

Диета при болезни Паркинсона
- Эффективность: лечебный эффект через месяц
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 рублей в неделю
Пациентам с начинающимися признаками дегенеративных возрастных процессов помимо медикаментозного поддерживающего лечения важно соблюдать диету. Доказано, что средиземноморская диета оказывает нейропротективный эффект и предупреждает развитие когнитивных нарушений. Особенностями ее являются большое количество овощей, фруктов, рыбы (не менее 3 раз в неделю), которая должна заменить мясо, цельнозерновые продукты и растительные масла, богатые ω-3 ПНЖК (льняное, рапсовое) и ω-9 ПНЖК (оливковое).
При проблемах сердечно-сосудистой системы пациент должен ежедневно получать 1 г ω-3 ПНЖК из жирной рыбы (лосось, сельдь, скумбрия), орехов и масла льна. Самое высокое содержание омега-3 в скумбрии (в 100 г 2299 мг), затем следует лосось (1966 мг) и сельдь (1571 мг). В зависимости от вида рыбы 50-80 г ее содержат суточную норму 1 г ω-3 ПНЖК, а горсть грецких орехов — 2,5 г омега-3.
Льняное масло является источником альфа-линоленовой кислоты, из которой в организме образуются эйкозапентаеновая и декозагексаеновая кислоты. Полезно употреблять не только масло льна, но и цельные семена льна, содержащие клетчатку и фитоэстрогены. Прочими источниками омега-3 являются брокколи, дыня, цветная капуста рапсовое масло, фасоль, шпинат, китайская капуста.
Кроме того, омега-6 жирные кислоты (подсолнечное масло и соевое) лучше заменить омега-9 — олеиновая кислота, содержащаяся в оливковом масле. Доказано, что высокие дозы витаминов-антиоксидантов (витамины С и Е) полезны для восстановления эндотелия сосудов. Флавоноиды красного вина, красного винограда и шоколада улучшают функцию эндотелия крупных артерий.
Профилактика
Специфической профилактики не существует, но выполнение общепринятых рекомендаций по здоровому образу жизни в какой-то степени способно предупредить или уменьшить выраженность дегенеративных изменений в старости.
- Полноценный сон.
- Физическая активность. Достаточная активность в пожилом возрасте позитивно сказывается на функции головного мозга и замедляет возрастные изменения. У лиц с высокой активностью выявляется меньшая выраженность атрофии — меньше повреждения белого и больше объем серого вещества.
- Достаточная интеллектуальная активность.
- Соблюдение диеты, богатой антиоксидантами, витаминами и омега ПНЖК. Результаты подтверждают возможность эффективного применения рыбьего жира при снижении познавательной способности у пожилых и при болезни Альцгеймера. Часто когнитивные нарушения связаны с дефицитом в организме фолиевой кислоты и витамина B12.
- Отказ от употребления алкоголя и наркотических веществ.
- Устранение факторов риска (повышенное артериальное давление и уровень сахара в крови, нарушения липидного обмена, тревога, депрессия, нарушение сна).
- Своевременное лечение начальных цереброваскулярных расстройств.
- Предупреждение травм головы и инфекций нервной системы.
- Генетическое консультирование лиц, у которых в роду были случаи болезни Альцгеймера.
- Для предупреждения гидроцефалии у детей, которая вызывает атрофию мозга, важно своевременно выявить и пролечить инфекции у беременных.
Последствия и осложнения
- Нарушение поведения.
- Прогрессирующая деменция до тотального слабоумия.
- Распад психической деятельности.
- Невозможность к самообслуживанию.
- Нарушение функции тазовых органов (недержание мочи и кала).
- При мультисистемной атрофии вовлекаются в процесс черепно-мозговые нервы и появляются нарушения зрения, слуха и глотания.
- Частые пневмонии, как следствие аспирации пищи при нарушении глотания.
Прогноз
Прогноз при церебральной атрофии неблагоприятный, поскольку эта патология не лечится, прогрессирует и связана первое время со снижением качества жизни, а потом — с инвалидизацией. Необратимые изменения в мозге влекут снижение интеллекта до умственной отсталости. Церебральная атрофия не всегда уменьшает продолжительность жизни, но значительно ухудшает ее качество. Продолжительность жизни при церебральной атрофии зависит от степени повреждения и скорости прогрессирования. При быстром прогрессировании и вовлечении жизненно важных центров возможна остановка жизненных процессов.
Продолжительность жизни при мультисистемной атрофии значительно сокращается, поскольку быстро прогрессирует бульбарный паралич — нарушение глотания. Дисфагия осложняется аспирацией пищи и пневмонией, часто ведущей к смерти. При развитии паралича голосовых связок наступает асфиксия и внезапная смерть.
Список источников
- Локшина А. Б., Захаров В. В. Легкие и умеренные когнитивные расстройства при дисциркуляторной энцефалопатии. //Невролог. журн. – 2006. – Т.11, прилож.1. – С.57 – 64.
- Воробьева О. В. Хроническая ишемия головного мозга: от патогенеза к терапии (рекомендации неврологу амбулаторного звена)// РМЖ «Медицинское обозрение» №5, 2018. - С. 26-31.
- Голубев В. Л., Вейн А.М. Неврологические синдромы: руководство для врачей. 6-е изд. – М.: МЕДпресс-информ, 2016. – 736с.
- Екушева Е.В. Клинические портреты «типичных» пациентов в практике невролога. Consilium Medicum. 2019; 21(9): 131-135.
- Одинак М.М., Вознюк И.А. Нейрометаболическая терапия при патологии нервной системы. Медицина неотложных состояний. 2013; 3(50): 72-77.





 Ноотропил
Ноотропил Тиоцетам
Тиоцетам Актовегин
Актовегин Энцефабол
Энцефабол Глиатилин
Глиатилин Цераксон
Цераксон Нимотоп
Нимотоп Кавинтон
Кавинтон Ницерголин
Ницерголин Винпоцетин
Винпоцетин Амитриптилин
Амитриптилин Коаксил
Коаксил Флуоксетин
Флуоксетин















Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...