Вентрикуломегалия
Общие сведения
У 5% новорожденных выявляются врожденные или наследственные заболевания. Одной из патологий является вентрикуломегалия — это избыточное скопление ликвора (спинномозговой жидкости) в желудочках мозга и увеличение их объема. Связана она с дисбалансом между продукцией и всасыванием спинномозговой жидкости или с затруднением ее оттока в пространство спинного мозга.
Желудочки головного мозга представляют собой полости в ткани в которых вырабатывается и скапливается спинномозговая жидкость (ликвор). Эта система состоит из четырех желудочков. Парные боковые желудочки расположены в белом веществе, симметрично с двух сторон от срединной линии мозга. В боковых желудочках отмечают передний рог (лобный), тело (то есть центральная часть), задний и нижний рога. В 94% случаев отмечается увеличение именно боковых желудочков (они самые большие). С третьим желудочком, который расположен между зрительными буграми в сером веществе, боковые соединяются межжелудочковыми отверстиями. Третий желудочек через мозговой водопровод сообщается с четвертым, соединенным с каналом спинного мозга. Если отсутствуют пороки развития структур головного мозга ликвор поступает в подпаутинное пространство и спинной мозг. Нарушение оттока жидкости вызывает расширение желудочков.
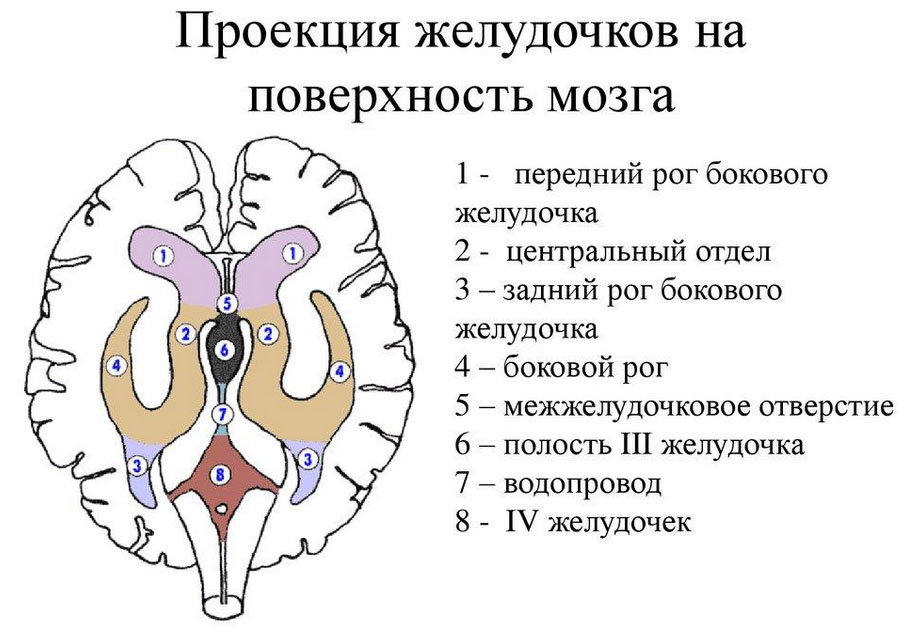 Диагноз вентрикуломегалия выставляется на основании УЗИ обследования, если размеры боковых желудочков превышают 10 мм. Опасно ли увеличение желудочков мозга? Нужно знать, что незначительное увеличение может быть преходящим, кроме того, если отсутствуют изменения самой ткани головного мозга и симптомы — это не опасно, но ребенок первые годы жизни должен наблюдаться. Кроме того, симметричное и одинаковое небольшое расширение может расцениваться как вариант нормы и особенность развития.
Диагноз вентрикуломегалия выставляется на основании УЗИ обследования, если размеры боковых желудочков превышают 10 мм. Опасно ли увеличение желудочков мозга? Нужно знать, что незначительное увеличение может быть преходящим, кроме того, если отсутствуют изменения самой ткани головного мозга и симптомы — это не опасно, но ребенок первые годы жизни должен наблюдаться. Кроме того, симметричное и одинаковое небольшое расширение может расцениваться как вариант нормы и особенность развития.
Выраженная вентрикуломегалия, при которой боковые желудочки расширены больше 15 мм, асимметрия или увеличение отдельных частей желудочков является патологией и новорожденному нужно уделить особое внимание. К счастью, выраженное увеличение желудочков встречается редко, с другой стороны — есть вероятность перехода его в гидроцефалию (это индикатор гидроцефалии).
У плода термины гидроцефалия и вентрикуломегалия часто используют как синонимы, поскольку провести замеры внутричерепного давления невозможно. После рождения ребенка обследуют и могут выявить компенсированную гидроцефалию или декомпенсированную. Если компенсированная гидроцефалия почти не влияет на развитие ребенка, то при декомпенсированной гидроцефалии для нормального развития необходимо выполнить операцию. Поэтому при выраженном увеличении желудочков у новорожденного необходима консультация нейрохирурга. Выраженное увеличение желудочков опасно сдавлением близлежащей ткани головного мозга с развитием неврологических симптомов. Значительное расширение желудочков может быть предпосылкой к развитию синдром Дауна или синдром Эдвардса.
Патогенез
Основная функция желудочков, кроме секреции ликвора, заключается в циркуляции в субарахноидальном пространстве. В норме ликвор, образованный в желудочках, оттекает в субарахноидальное пространство. При нарушении этого баланса образуется застой жидкости и увеличение полости желудочков. Увеличение желудочков вызывает продуцирование еще большого количества жидкости, которая не может правильно циркулировать между оболочками и регулировать обменные процессы.
Патогенез расширения желудочков у плода обусловлен:
- гиперплазией хориоидного сплетения желудочков;
- внутриутробными инфекциями (цитомегаловирусная инфекция, корь, ветряная оспа, токсоплазмоз);
- опухолями, которые затрудняют нормальную циркуляцию и отток ликвора (тромбоцитарная глиома, олигодендроглиальная опухоль);
- сужением внутрижелудочковых отверстий, которые соединяют боковые желудочки с третьим;
- стенозом мозгового водопровода, соединяющим третий желудочек с четвертым.
Классификация
В самой распространенной классификации выделяется вентрикуломегалия:
- Идиопатическая. При этой форме причина увеличение объема желудочков не известна (родители здоровы, беременность протекала без особенностей).
- Симптоматическая. Развивается при хромосомных аномалиях, гипоксии плода, перенесенной внутриутробной инфекции, кровоизлияниях в мозг, патологии развития головного мозга.
- Изолированная — увеличение только желудочков мозга без другой патологии развития. Частота изолированной формы составляет 85%.
- Ассоциированная — увеличиваются не только желудочки, но выявляется и другая ассоциированная патология (деструкция головного мозга, опухоль или аномалии развития других органов), а также хромосомные аномалии. Одним из характерных пороков развития мозга является аномалия развития мозолистого тела, задней черепной ямки, пороки развития коры и мозжечка. Также могут наблюдаться пороки сердца, почек, грудной клетки, брюшной стенки и конечностей. Чем выше степень расширения желудочка, тем чаще встречается другая патология развития.
- Односторонняя (унилатеральная) — увеличение одного бокового желудочка. Наиболее частая причина этой формы — закупорка отверстия Монро (врожденное недоразвитие, атрезия, закупорка опухолью или кровоизлиянием).
- Двухсторонняя — расширение желудочков с двух сторон. Но односторонность и двусторонность не оказывает особого влияния на прогноз, поскольку задержка психомоторного развития при них не отличается.
- Расширение бокового желудочка может быть симметричным (одинаковым с двух сторон) и асимметричным, если разница в увеличении желудочков составляет более 2 мм. Многие авторы отмечают высокий процент задержки развития при разнице в 4–5 мм.
Расширение желудочка бывает трех степеней:
- Легкая — расширение от 10 до 12 мм. Размеры желудочков не укладываются в норму, но жалоб и неврологических нарушений нет. Ребенок может быть более раздражительным.
- Умеренная — расширение до 12–15 мм. Чаще отмечается асимметрия расширения и нарушение кровоснабжения, что влечет развитие судорог, отставание в развитии (умственном и физическом).
- Выраженная (или тяжелая) — расширение желудочков более 15 мм (до 20 мм). Такое расширение отмечается на фоне другой врожденной патологии головного мозга.
При расширении желудочков от 10 до 12 мм у новорожденных в 94% случаев нет отклонений в развитии. При расширении желудочков от 12 до 15 мм нормальное развитие отмечается у 75% детей, а при расширении более 15 мм — у 62%. При расширении от 10 до 15 мм применяется термин «пограничная вентрикуломегалия». Подобное состояние повышает риск различных аномалий центральной нервной системы и других органов. Когда вентрикуломегалия более 15 мм, то в 100% обнаруживают другие аномалии. При увеличении желудочка ≥ 20 мм ставится диагноз внутрижелудочковая гидроцефалия.
Причины
- В 90% случаев причиной является гипоксия плода.
- Весомая причина расширения желудочков у плода — генетические заболевания. Вентрикуломегалия сопутствует хромосомным аномалиям (болезнь Дауна и другие) и является их маркером.
- Наследственная предрасположенность. Существует наследственная вентрикуломегалия у мальчиков.
- Осложнения беременности.
- Возраст беременной. У женщин старше 35 лет в три раза выше риск родить ребенка с данной патологией.
- Вирусные инфекции во время беременности и внутриутробное инфицирование плода. Большое значение в развитии данной патологии придается цитомегаловирусной инфекции, ветряной оспе. Есть данные о влиянии токсоплазмоза.
- Врожденные аномалии головного мозга: агенезия мозолистого тела, кисты мозга, субэпендимальная гетеротопия, мальформации, стеноз Сильвиевого водопровода, аномалии Киари-2. Наиболее часто встречается сочетание с агенезией мозолистого тела — в этом случае отмечается асимметрия желудочков.
- Атрофия головного мозга после паравентрикулярных кровоизлияний или нейроинфекций. В данном случае увеличение желудочков имеет заместительный генез.
- Нарушения эмбриогенеза, результатом которого является дефект нервной трубки.
Если расширение желудочков сочетается с увеличением головы и изменением субарахноидальных пространств вероятен обструктивный генез заболевания (нарушение оттока на фоне закупорки путей оттока). При уменьшенном размере головы и расширении ликворных пространств вероятна гипогенезия (недоразвитие) мозга.
Если рассматривать причины вентрикуломегалии, развившейся у ребенка после родов, то следует отметить:
- преждевременные роды;
- длительный безводный период;
- скоротечные роды;
- затянувшаяся родовая деятельность;
- травмы в родах, гипоксия, связанная с обвитием пуповиной;
- деформация костей черепа.
Симптомы
Симптомы при данной патологии проявляется после рождения ребёнка. Клинические проявления зависят от степени тяжести. Вентрикуломегалия у новорожденного легкой степени проявляется повышенной возбудимостью, плохим сном и раздражительностью. При средней степени у новорожденного появляются вялость, неактивное сосание, трудность при глотании, срыгивание, отказ от грудного кормления. Ребенок плохо спит, отмечается дрожание нижней челюсти и судорожные подергивания конечностей. Отмечается выпячивание родничка, а на голове через кожу просвечивают набухшие поверхностные сосуды. Голова у многих малышей увеличивается в размерах.
Когда ребенок подрастает, у него отмечается нарушение походки — он ходит «на цыпочках» или преимущественно на пятках. Появляются зрительные расстройства в виде двоения, косоглазия, плохая фокусировка взгляда. Периодический тремор рук и ног. Дети двух-трех лет могут жаловаться на головные боли, которые усиливаются при прыжках, наклонах и напряжении, а также головокружение. Ввиду повышения внутричерепного давления у детей спонтанно развивается тошнота и рвота. Отмечаются выраженная вялость и сонливость, ребенок плохо концертирует внимание и его трудно увлечь занятием. В этом возрасте заметно отставание в развитии (как в физическом, так и психическом).
Тяжелая степень заболевания сопряжена с увеличением размеров головы и высоким внутричерепным давлением как при гидроцефалии, поэтому у детей отмечаются головные боли, тошнота, периодическая рвота, нарушение речи и зрения. Судороги — системные. При этой степени тяжести всегда имеются сопутствующие заболевания — детский церебральный паралич разной степени выраженности или синдром Дауна, в связи с этим дети не могут обучаться в школе.
Анализы и диагностика
- Диагностика данной патологии у плода проводится посредством УЗИ во втором триместре. Оценка размеров боковых желудочков обязательно входит в перечень скринингового ультразвукового исследования во втором триместре. Критерием расширения боковых желудочков считается увеличение ширины больше 10 мм. При таком подходе у 1% плодов выявляют вентрикуломегалию. Не во всех случаях расширение проявляется на 20–22 неделе беременности. В большинстве эту патологию выявляют раньше и позже 18–26 недели. В связи с этим, средний срок диагностики составляет 26 недель. Иногда через 4 недели после первого осмотра отмечается регресс и уменьшение боковых желудочков до нормы. В последующем УЗИ исследования проводят раз в 3–4 недели (это зависит от прогрессирования процесса). Увеличение желудочков у плода — это сигнал для проведения детального исследования ЦНС, поскольку может быть сочетанная аномалия развития.
- При выраженной вентрикуломегалии иногда при наличии четких показаний проводят МРТ плода. Несмотря на то, что согласно исследованиям МРТ не оказывает какого-либо отрицательного (мутагенного, тератогенного) действия на клетки, все-равно не рекомендуется проводить до 20 недель (период органогенеза), когда эмбрион чувствителен к любым воздействиям.
- При выраженном расширении желудочков рекомендуется консультация генетика. Врач назначает плацентоцентез и кариотипирование плода, для того чтобы исключить генетические заболевания. Кариотипирование выявляет отклонения в количестве и строении хромосом. Исследуемый материал — ворсины хориона или околоплодные воды.
- Проведение допплерометрии для оценки маточно-плацентарного кровотока.
- Мазок на наличие инфекций у беременной.
- После рождения нейросонография (УЗИ головного мозга) проводится в родильном доме, а через месяц в районной поликлинике. Если процесс стабильный (нет дальнейшего увеличения размеров) нейросонографию больше не назначают. Колебания в 2–3 мм не являются показателем отрицательной динамики.
- Для подтверждения диагноза и уточнения локализации скопления жидкости после рождения ребенку может проводиться МРТ головного мозга.
Лечение
При выявлении инфекций у беременной назначается специальное лечение. При нарушении маточно-плацентарного кровотока рекомендуют:
- Дозированный постельный режим, устранить физические и эмоциональные нагрузки.
- Успокоительные фитосборы (валериана, пустырник).
- Рацион питания с повышенным количеством белка.
- Препараты, расслабляющие матку и расширяющие сосуды (Дротаверин, Папаверин, Mагне В6).
- Токолитики — препятствуют сокращению матки (тербуталин, ритодрин, сульфат магния, индометацин, нифедипин, атозибан).
- Препараты, улучшающие реологию крови: реополиглюкин, гепарин (Фраксипарин, Фрагмин), Курантил, Пентоксифиллин, комбинации гепарин + Курантил, ацетилсалициловая кислота + Курантил.
- Препараты, регулирующие трофику плаценты и плода и влияющие на энергетический обмен: раствор глюкозы + аскорбиновая кислота + кокарбоксилаза, Актовегин, Инфезол, Инстенон, липоевая кислота, Витамин Е, Рибоксин, Калия оротат, Витамин В1, В6.
- При анемии — препараты железа.
- При плацентарной недостаточности, имеющей инфекционный генез, назначают энзимопрепараты (флогэнзим, вобэнзим).
- Дезинтоксикационные средства гемодез.
Рациональное лечение хронической плацентарной недостаточности уменьшает риск осложнений беременности и родов, а также позволяет родить доношенного ребенка, у которого меньше вероятность иметь расширение желудочков мозга.
При значительном расширении желудочков у плода и сопутствующих различных грубых врожденных дефектах развития может решаться вопрос о прерывании беременности, поскольку с такой патологией дети обречены на страдания или смерть в раннем возрасте. При вентрикуломегалии средней тяжести по результатам УЗИ назначается лечение во внутриутробном периоде — беременной рекомендуют мочегонные препараты, витамины и препараты калия и устранение возможной причины этой патологии (инфекции, плацентарная недостаточность).
При прогрессирующей вентрикуломегалии беременную родоразрешают оперативно (кесарево сечение) на сроке 35 недель. После рождения ребенку проводят шунтирующую операцию.
Новорожденные обязательно должны наблюдаться у невролога в динамике. При изолированной вентрикуломегалии легкого течения и отсутствии жалоб лечение не проводится. Родители должны внимательно оценивать состояние ребенка и при отклонениях сразу обращаться к невропатологу. При наличии жалоб со стороны родителей и на основании неврологического осмотра могут назначаться препараты для улучшения функции головного мозга (Пантогам, Кальция гопантенат, Гопантомид, Глицин, витамины).
При средней тяжести и при высоком внутричерепном давлении — диуретики (Диакарб) с одновременным дополнительным приёмом калия для того, чтобы компенсировать потерю этого микроэлемента. Беспокойным детям назначают отвары седативных трав. Рекомендуется ежедневные прогулки на свежем воздухе и выполнение физических упражнений по возрасту.
Доктора
Лекарства
- Мочегонные средства: Ацетазоламид, Диакарб.
- Препараты калия: Аспаркам, Панаспар, Панангин.
- Ноотропы: Пантогам, Кальция гопантенат, Гопантомид, Глицин, Актовегин.
- Седативные препараты: Валерианахель, Нервохель, успокоительный чай HIPP, сбор Фитоседан, Нотта, сбор Успокоительный, Магне В6, Баю-Бай, Зайчонок, кисель Леовит успокаивающий, гранулы Капризуля, гомеопатические гранулы Шалун, сироп Эдас-306, сироп Седалия, гранулы Беби-Сед.
Процедуры и операции
При третьей степени тяжести данной патологии показано хирургическое лечение, поскольку консервативное лечение (медикаментозное) неэффективно. Сроки проведения операции определяет нейрохирург, основываясь на состоянии ребенка. По мнению нейрохирургов, чем ранее проведена операция, тем лучше результаты. Чаще всего при данной патологии проводится шунтирующая операция, которая заметно улучшает состояние ребенка и дает возможность правильно развиваться структурам мозга.
Шунтирующие операции — универсальные при лечении вентрикуломегалии и гидроцефалии, которые развились на фоне опухоли, кисты или внутричерепного кровоизлияния. При операции устанавливается шунт (система трубок и клапанов) для выведения избытка жидкости из черепа в брюшную полость или в правое предсердие, где жидкость всасывается.
Шунтирующие системы включают:
- вентрикулярный катетер (трубка, которая помещается в ликворосодержащую полость мозга);
- клапан, регулирующий отведение жидкости под давлением в одном направлении;
- периферический катетер (трубка, располагающаяся в брюшной полости).
Чаще всего шунт устанавливается пожизненно.
У детей
Вентрикуломегалия у ребенка, что это такое? Перевод термина с латинского языка дает простое объяснение: «вентрикуло» — жедудочек, «мегалия» – большой. То есть расширение желудочков мозга из-за большого скопления ликвора. Иногда в ходе беременности и роста плода наблюдается спонтанный регресс и уменьшение ширины желудочков до нормы. Выделяют пограничную вентрикуломегалию, когда ширина боковых желудочков составляет от 10 до 12 мм. Именно при пограничной вентрикуломегалии отмечается спонтанное исчезновение патологии. Выраженное расширение боковых желудочков (более 15 мм) встречается реже.
Разграничение внутриутробного расширения желудочков по степеням необходимо для дальнейшего прогноза, поскольку задержка психомоторного развития ребенка отличается и зависит от степени расширения. При пренатальном расширении желудочков от 10 до 12 мм может не отмечаться никаких отклонений в развитии ребенка. Прогноз хуже при увеличении желудочков больше 12 мм, поскольку часто бывают другие аномалии мозга, которые выявляются после рождения. Прогноз ухудшается, если в ходе беременности вентрикуломегалия прогрессирует.
Если была пограничная внутриутробная вентрикуломегалия, у ребенка в возрасте от 2 до 6 лет у большинства может быть нормальное развитие, но у 40% детей отмечается умеренная задержка развития: сниженные математические способности, дефицит внимания и синдром гиперактивности.
Всегда ли необходимо лечение детей с данной патологией? Доктор Комаровский о вентрикуломегалии у ребенка рассуждает так: «…невролог, получив заключение нейросонографии «вентрикуломегалия» автоматически назначает дегидратацию (мочегонные средства) и консультацию нейрохирурга для решения вопроса об оперативном лечении». На самом деле, считает Комаровский, только внутричерепная гипертензия и выраженные нарушения ликвородинамики — это показания к назначению мочегонных препаратов. Если голова ребенка и родничок увеличиваются, периодически бывает рвота, дрожит подбородок, ручки и ножки, развивается косоглазие и повышен тонус мышц, то это гипертензионно-гидроцефальный сидром и показан прием мочегонных препаратов: Диакарб + Аспаркам.
Если у ребенка маленькая голова, а желудочки расширены, то это «гипотрофически-гидроцефальный» синдром и мочегонные только ухудшат состояние. Как ни странно, но атрофический (гипотрофический) механизм расширения желудочков встречается в 53% случаев, а гипертензивный — в 19%. В случае гипотрофически-гидроцефальном синдроме важно питание головного мозга: сироп Пантогам, Аминалон, Гаммалон, Церебол, Энербол, Энцефабол, Глицин, Габаллон, Ганнеурон, Ганеврин.
Одновременно при изменениях эмоционального характера (плохой сон, плаксивость, повышенная возбудимость) необходима коррекция. Можно применять микстуру с цитралью, Глицин, Тенотен детский, успокоительный чай HIPP, сборы Фитоседан и Успокоительный, Магне В6, Баю-Бай, Валерианахель, Нервохель, Нотта, кисель Леовит, Капризуля, Шалун, сироп Эдас-306, Беби-Сед. Большинство из этих препаратов гомеопатические и их можно применять у маленьких детей. Помогают ванны с душицей, валерианой, мятой и пустырником.
Если у ребенка до года дрожит подбородок, ручки и ножки — это не всегда свидетельствует о внутричерепной гипертензии. Не всегда большая голова связана с гидроцефальным синдромом. Если у ребенка нормальный размер головы и она не увеличивается, не выпячивается родничок, нет рвоты и отказа от еды, отсутствует косоглазие и не выкатываются глаза, отсутствует повышенный мышечный тонус, то подрагивание связано с несовершенством нервной системы в адаптационном периоде после рождения.
Профилактика
- Важным моментом в профилактике данного заболевания является планирование беременности. Это значит, что нужно провести прегравидарную подготовку: заранее обследоваться на наличие инфекций, передающихся половым путем, заняться лечением хронических воспалительных процессов у женщины и мужчины. Все эти мероприятия позволяют предупредить отрицательное влияние на плод неблагоприятных факторов. После лечения, если оно будет необходимо, исключить прием медикаментов за один месяц до планируемого оплодотворения, вести здоровый образ жизни (исключить алкоголь, курение, нездоровую пищу) за 2 месяца до планируемой беременности.
- При отягощённом семейном анамнезе по врожденных пороках развития нервной системы рекомендуется консультация генетика.
- В течение всей беременности не избегать медицинского контроля, строго выполнять все рекомендации врача, вести здоровый образ жизни, сохранять спокойствие и хорошее настроение.
- Обязателен прием фолиевой кислоты. Фолаты не синтезируются в организме. Высокочувствительны к фолатдефициту ткани хориона и эмбриональные клетки. При дефиците фолиевой кислоты нарушается эмбриогенез и у плода формируются пороки развития. Существует зависимость порока нервной трубки от уровня фолатов. Прием фолиевой кислоты за месяц до зачатия и в первый триместр снижает риск врожденных пороков не только ЦНС, но и сердца, мочевой системы, лица и неба. Фолатный статус беременной имеет значение и для последующего развития малыша. При недостаточном потреблении фолиевой кислоты у ребенка отмечается отставание в психическом развитии. Большое количество фолатов содержат зелень, зеленые овощи, бобовые, семена подсолнечника, печень животных и цитрусовые. Недостаток фолатов возникает при алкоголизме и курении.
- Не пренебрегать плановыми УЗИ обследованиями в течение всей беременности, поскольку вентрикуломегалия и другие дефекты развития головного мозга устанавливаются при этом обследовании в периоде внутриутробного развития.
- Лечение внутриутробных инфекций.
- Недопущение нейроинфекций и травм головы после рождения ребенка.
Последствия и осложнения
Вентрикуломегалия у плода вызывает тяжелую задержку внутриутробного развития. Последствия вентрикуломегалии у плода включают увеличение коры полушарий, разрастание нейроглии, появление сосудистых мальформаций головного мозга. Самым опасным последствием является смерть плода, которая колеблется по разным источникам от 55% до 80%.
Если говорить о других осложнениях этого состояния, то стоит выделить:
- Преждевременные роды.
- Сдавливание мозга в процессе роста ребенка и нарушение обменных процессов в нем. Длительное существование вентрикуломегалии приводит к атрофии мозгового вещества.
- Симптом повышения внутричерепного давления.
- Отставание в развитии.
- Двигательные нарушения.
- Неврологические нарушения, которые отмечаются у 62% детей (нарушение памяти, поведения, психики, снижение способности к обучению и снижения интеллекта).
- Потенциальная инвалидизация при тяжелом течении.
Прогноз
Исход расширения желудочков у плода зависит от причины, степени расширения, присутствия ассоциированной патологии и прогрессии процесса. Иногда умеренная вентрикуломегалия регрессирует, но может сохраниться у 2% новорожденных. Для определения исхода этого патологического процесса важна комплексная оценка состояния головного мозга, которая возможна только после рождения ребенка. Благоприятными в отношении прогноза являются: односторонний процесс, отсутствие пороков развития других систем и отсутствие нарушений хромосом.
То есть, изолированная не прогрессирующая вентрикуломегалия легкой и умеренной тяжести имеет более благоприятный прогноз, поскольку отдаленные последствия не включают появление неврологических нарушений. Более 90% новорожденных с пограничной вентрикуломегалией (10–11 мм) развиваются нормально, а при одностороннем умеренном расширении желудочка в 100% случаев у детей отсутствуют неврологические отклонения.
Вариабельный прогноз имеет изолированная прогрессирующая вентрикуломегалия. Прогноз хуже при увеличении желудочков больше 12 мм и двустороннем процессе. При двустороннем умеренном расширении желудочков неврологические нарушения встречаются у 12% новорожденных. Также прогноз ухудшается, если вентрикуломегалия в ходе беременности прогрессирует. Плохой прогноз для плода и новорожденного при ассоциации с мальформацией мозга.
Список источников
- Коростышевская А.М. Возможности магнитно-резонансной томографии в пренатальной диагностике патологии головного мозга и биометрии интракраниальных ликворных структур. Диссертация на соискание ученой степени доктора медицинских наук по специальности. Новосибирск, 2010.
- Шевченко А.А. Врождённые пороки развития центральной нервной системы (ЦНС): клинико-неврологические аспекты и проблемы пренатальной диагностики /Международные обзоры: клиническая практика и здоровье, 2014, №2, с.34-53.
- Биттерлих Л.Р. К вопросу дифференциальной диагностики, классификации и дифференцированного лечения гидроцефалии и гидроцефальных синдромов у детей / Международный неврологический журнал, 2016, №1(79), с. 48–53.
- Классификация последствий перинатальных поражений нервной системы у детей первого года жизни: Методические рекомендации, проекты протоколов. — М., 2005. — 100 с.
- Лысенко И.М. Болезни детей раннего возраста. Пособие, Витебск: ВГМУ, 2014, 324 с.






 Ацетазоламид
Ацетазоламид Диакарб
Диакарб Аспаркам
Аспаркам Панангин
Панангин Пантогам
Пантогам Кальция гопантенат
Кальция гопантенат Глицин
Глицин Актовегин
Актовегин Валерианахель
Валерианахель Нервохель
Нервохель Нотта
Нотта














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...