Сакроилеит
Общие сведения
Что такое сакроилеит? Это воспалительный процесс крестцово-подвздошного (илеосакрального) сустава, который может быть односторонним или двусторонним.
Парные крестцово-подвздошные суставы соединяют крестец (отдел позвоночника из пяти позвонков, сросшихся в одну кость) и подвздошную кость, образуя тазовое кольцо. Это синовиальный сустав, суставная поверхность крестца имеет гиалиновый хрящом, а поверхность подвздошной кости — волокнистый хрящ. Суставная поверхность крестца неровная и она соединяется с такими же неровностями подвздошной кости. Удерживается сустав прочными межкостными крестцово-поясничными связками, которые прикрепляются к крестцу и подвздошной кости.
Сустав физиологически адаптирован к нагрузке, поскольку его основная функция – опорная. Он поддерживает тело, уменьшая нагрузку при ходьбе. Объем движений в суставе при ходьбе ограничен за счет связок.
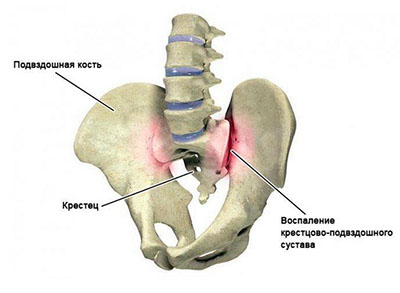 Чаше всего сакроилеит является симптомом различных заболеваний инфекционного или аутоиммунного характера. В связи с этим в классификации болезней указывается основное заболевание (болезнь Бехтерева, псориатический артрит, ревматоидный артрит, различные спондилопатии и дорсопатии), при котором встречается одностороннее или двустороннее воспаление сочленения. Сакроилеит, который не классифицирован в других рубриках, имеет код по МКБ-10 M46.1.
Чаше всего сакроилеит является симптомом различных заболеваний инфекционного или аутоиммунного характера. В связи с этим в классификации болезней указывается основное заболевание (болезнь Бехтерева, псориатический артрит, ревматоидный артрит, различные спондилопатии и дорсопатии), при котором встречается одностороннее или двустороннее воспаление сочленения. Сакроилеит, который не классифицирован в других рубриках, имеет код по МКБ-10 M46.1.
Анатомическое строение сустава способствует малосимптомным проявлениям на начальных этапах болезни. Со временем боль в области сочленения усиливается, иррадиирует в ягодицу и пах. В последующем в суставе возникают изменения в виде артроза и анкилоза, и сустав становится источником постоянной боли. Боли в крестце у женщин или у мужчин чаще всего связывают с неврологическими проявлениями дегенеративных изменений в этом отделе позвоночника, и больные длительное время не получают необходимого лечения, если имеет место специфическое воспаление (туберкулезный, сифилитический, бруцеллезный) или аутоиммунное (болезнь Бехтерева, Рейтера, псориаз). В связи с этим нужно знать, как поставить диагноз, признаки сакроилеита подвздошно-крестцового сочленения. В этом кратком обзоре мы разберем все эти вопросы. И еще, какой врач лечит сакроилеит? В зависимости от причины это может быть ревматолог или травматолог. Однако, первоначально нужно обратиться к терапевту и пройти минимум обследований, по результатам которых врач даст направление к узкому специалисту.
Патогенез
Крестцово-подвздошный сустав является сложным частично — синовиальный сустав, а частично — неподвижный синостоз. Учитывая наличие мощных связок, поддерживающих его, правильнее говорить о комплексе. Болевые рецепторы есть в суставной капсуле, связках, и даже в субхондральной кости, но их меньше. Повреждение любой из структур становится источником боли. Наиболее частыми причинами являются спондилоартропатии и артрозо-артрит, которые развиваются на фоне специфических факторов — аутоиммунное, инфекционное или септическое воспаление. Повреждения сочленения развиваются при комбинации двух факторов — выраженной осевой нагрузки и вращения.
Классификация
В зависимости от распространенности процесса в сочленении выделяют:
- синовит (поражается только синовиальная оболочка);
- панартрит (все ткани сочленения);
- остеоартрит (дегенеративные изменения поверхностей сустава).
По характеру воспаления и изменений в суставе:
- специфический (сифилитический, туберкулезный, бруцеллезный, иерсиниозный);
- неспецифическим (гнойный) возникает из очага остеомиелита;
- аутоиммунный (асептический),
- дегенеративно-дистрофический.
Гнойное поражение сочленения всегда одностороннее — развивается правосторонний сакроилеит или левосторонний сакроилеит. Начало острое, наблюдается бурное течение с высокой температурой и ознобом, резкими болями в спине справа (если имеет место правосторонний сакроилеит) или слева (левосторонний). Состояние больного быстро ухудшается, развивается тяжелая интоксикация. Причины гнойного воспаления — остеомиелит, прорыв гнойника в окружающих тканях или инфицирование сустава при открытой травме таза и спины.
Одностороннее поражение также вызывают:
- опухоли костной ткани;
- метастазы опухолей различной локализации;
- инфекции (туберкулез, бруцеллез, хламидиоз, гонорея, сифилис);
- септический артрит.
Двусторонний сакроилеит сопровождает системные заболевания, которые протекают с артритами. Что это такое? Двусторонний означает поражение сочленений с двух сторон, которое может быть симметричным (с двух сторон в одних и тех же местах) и ассиметричным (с двух сторон, но в разных местах сочленения).
Двустороннее и симметричное поражение отмечается при:
- воспалительных заболевания кишечника (язвенный колит, болезнь Крона);
- анкилозирующем спондилоартрите (болезнь Бехтерева);
- конденсирующем остите (остеосклероз) подвздошной кости;
- мультицентрическом ретикулогистиоцитозе (системное заболевание с инфильтрациейорганов гигантскими клетками и гистиоцитами);
- болезни Уипла.
Особое диагностическое значение двустороннее поражение имеет при болезни Бехтерева — иногда это является ранним признаком начинающегося заболевания.
Двустороннее, но асимметричное поражение отмечается при:
- псориатическом артрите;
- болезни Рейтера;
- ревматоидном артрите;
- остеоартрите;
- рецидивирующем полихондрите (системное иммунно-воспалительное с постепенным разрушением хрящевых структур);
- болезни Бехчета (системный васкулит).
Причины боли в крестце
Первичное воспаление крестцово-подвздошного сочленения может быть обусловлено:
- травматическими повреждениями костей, связок и мышц этой области;
- повторяющиеся чрезмерные нагрузки;
- локальным инфицированием сочленения при открытых травмах;
- опухолями и метастазами (чаще всего из половых органов, кишечника и легких);
- беременностью и родами.
Вторичное воспаление возникает при следующих заболеваниях:
- Болезнь Бехтерева. Анкилозирующий спондилит является хроническим воспалительным заболеванием позвоночника. Основным симптомом является поражение крестцово-подвздошных суставов. При периферической форме болезни Бехтерева поражение крестцово-подвздошных суставов протекает без значительного болевого синдрома, поэтому выявляться может только рентгенологически. Рентгенологическая же картина дает возможность ранней постановки диагноза. На начальных стадиях появляются очаги субхондрального остеопороза, контуры сочленений становятся нечеткими и появляется ложное представление и том, что суставная щель расширена. Потом появляется эрозирование субхондральной кости — края сустава становятся неровными. Постепенно суставная щель суживается и даже исчезает (анкилоз). Диагноз болезни Бехтерева считается достоверным при наличии одностороннего поражение III-IV стадии или двустороннего поражения II-IV стадии, а также одного клинического проявления. Потенциальным провокатором болезни Бехтерева является Klebsiella pneumoniae.
- Воспалительные заболевания кишечника (неспецифический язвенный колит и болезнь Крона). Сакроилеит, как правило симметричный, обнаруживается у 25% больных с язвенным колитом и у 15% с болезнью Крона. Может быть предшественником этих заболеваний и единственной локализацией со стороны суставов, но у 90% больных он протекает бессимптомно. Наличие его не коррелирует с выраженностью воспалительного процесса в кишечнике. Лечение кишечного синдрома не улучшает клиническое течение сакроилеита. Параллельно с воспалением крестцово-подвздошного сочленения обнаруживают поражение глаз (эписклерит, язва роговицы). У некоторых больных отмечается преходящий сакроилеит.
- Болезнь Уиппла. Признаки этого заболевания — суставной синдром, поражение ЖКТ (диарея и стеаторея), приступообразные боли в животе, нарушение всасывания и прогрессирующая потеря веса. Одно- или двухстороннее поражение крестцово-копчикового сустава обнаруживают у 14% больных.
- Псориаз. При этом заболевании часто встречается поражение суставов, в том числе и крестцово-подвздошных. Характерен асимметричный артрит, поражение пальцев стоп и кистей, дистальных межфаланговых суставов, а также асимметричный двусторонний сакроилеит. При рентгенологическом исследовании выявляют околосуставной остеопороз, эрозии костей, сужение щели, костные анкилозы, деструкцию позвонков.
Инфекционные поражения крестцово-подвздошного сочленения не так часто встречаются, их вызывают:
- Туберкулез. Туберкулезное поражение сочленения отмечается у 1-4% пациентов. Первичный очаг располагается в подвздошной кости или крестце. Поражение бывает односторонним. На рентгенографии — массивная деструкция крестца и подвздошной кости. Секвестры занимают одну треть кости, контуры сустава не четкие, а края изъеденные. Иногда отмечается исчезновение суставной щели (частичное или полное).
- Иерсиниоз. При этом инфекционном заболевании есть энтеральная фаза, а потом заболевание проходит в генерализованную, аллергическую и вторично очаговую стадии, которые протекают с обострениями.
- Бруцеллез. Бруцеллезное поражение имеет двусторонний характер и маскирует дистрофические заболевания сустава. У больных появляются боли в пояснично-крестцовом отделе при ходьбе, скованность движений, боли при спуске по лестнице. Установить диагноз помогает эпидемиологический анамнез.
- Сифилис. Сифилитическое поражение встречается на третичной стадии болезни. Проявляется ночными болями, которые носят разлитой характер. Рентгенологически выявляются незначительные изменения, которые со временем становятся выраженными.
Если рассматривать данную патологию у мужчин, то она встречается при болезни Рейтера, которой болеют преимущественно мужчины. Это аутоиммунное заболевание, протекающее с поражением глаз (конъюнктивит), суставов (артрит, в том числе и крестцово-подвздошного сочленения) и мочеполовой системы (уретрит). Болезнь Бехтерева также чаще (в 2-3 раза) встречается у мужчин. Учитывая то, что мужчины более подвержены значительным физическим нагрузкам и усиленным занятиям спортом, то этот фактор у них играет большую роль в возникновении сакроилеита.
Причины боли в крестце у женщин, в целом, не отличаются от таковых у мужчин. Но все же имеются специфические причины, одна из которых — беременность. Это связано с тем, что при беременности увеличивается вес, а изменение гормонального фона вызывает растяжение и ослабление связок и усиление лордоза (чрезмерное искривление поясничного отдела позвоночника выпуклостью вперёд). Таз становится «менее жестким», а это благоприятно для родов. Боли в нижней части спины испытывают около 50% женщин и их источником является именно крестцово-подвздошные суставы.
Боли в крестце у женщин могут спровоцировать сложные роды, при которых повреждаются ткани таза, еще больше растягиваются связки, мышцы и таз. В таких случаях рекомендуется курс нестероидных противовоспалительных средств и ношение пояса для крестцово-подвздошной области. Он фиксирует ткани, стабилизирует суставы, способствует уменьшению воспаления. Процесс восстановления может быть длительным и занимать от нескольких месяцев до года. Жалобы часто возобновляются во время следующих беременностях и после родов.
Боли в области крестца у женщин могут обуславливать пороки развития таза, нарушения формирования крестцово-подвздошных сочленений, травмы костей таза, перекос таза из-за укорочения ноги. Разница в длине ног более 5 мм уже вызывает боль из-за повышенной нагрузки на сочленение. Нужно учитывать, что при гинекологических заболеваниях крестцово-подвздошное сочленение является зоной отраженных болей. Также боль в крестцовом отделе позвоночника у женщин может быть связана с сидячим образом жизни, ношением тяжестей, с длительными статическими нагрузками, бегом и прыжками. Таким образом, если появилась в крестцовом отделе позвоночника у женщин боль, то это состояние нуждается в дообследовании для уточнения причины.
Симптомы сакроилеита
Основные симптомы сакроилеита — боли в крестце в ночное время, после пробуждения, при движениях. Боль иррадиирует в ягодицы и заднюю поверхность бедер. Все эти симптомы напоминают пояснично-крестцовый радикулит. Кроме этого, больные жалуются на утреннюю скованность.
При системных заболеваниях характерными являются:
- двустороннее поражение;
- боль распространенная, охватывающая всю пояснично-крестцовую область и распространяющаяся на бедро и ягодицы;
- боль усиливается ночью и при длительном нахождении в одном положении;
- уменьшение боли при движениях;
- скованность по утрам.
При хроническом течении заболевания боль умеренно выражена, усиливается при длительном пребывании в одном положении (сидя или стоя).
Симптомы при травмах, инфекциях и поражении опухолью:
- преимущественно одностороннее поражение;
- боль в пояснице и распространяется в ногу;
- усиливается при отведении ноги, надавливании и движениях;
- стихает в покое.
Наиб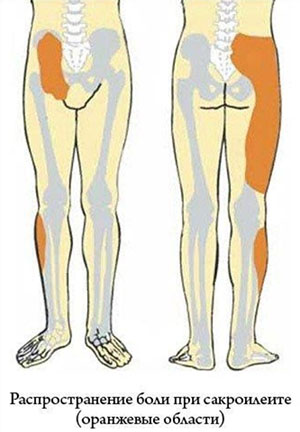 олее выраженные симптомы отмечаются при гнойном поражении сочленения. При инфекционной природе заболевания повышается температура, развиваются сильные боли, из-за чего больной принимает вынужденное положение (ноги согнуты в коленных и тазобедренных суставах). Боли усиливаются при разгибании ног, поворотах и при давлении на крыло подвздошной кости. При осмотре отмечается резкая болезненность в крестцово-подвздошном суставе. Положительный тест на наличие сакроилеита — болезненное разгибание бедра при одновременной фиксации таза в положении лежа на животе. Из-за болей пациенты нуждаются в обезболивании и посторонней помощи.
олее выраженные симптомы отмечаются при гнойном поражении сочленения. При инфекционной природе заболевания повышается температура, развиваются сильные боли, из-за чего больной принимает вынужденное положение (ноги согнуты в коленных и тазобедренных суставах). Боли усиливаются при разгибании ног, поворотах и при давлении на крыло подвздошной кости. При осмотре отмечается резкая болезненность в крестцово-подвздошном суставе. Положительный тест на наличие сакроилеита — болезненное разгибание бедра при одновременной фиксации таза в положении лежа на животе. Из-за болей пациенты нуждаются в обезболивании и посторонней помощи.
Как мы выяснили боли в крестце у мужчин часто связаны с болезнью Бехтерева. Для нее характерно усиление в состоянии покоя и пребывании в одной позе. Особенно боль беспокоит во второй половине ночи. Больные лучше себя чувствуют, когда двигаются или регулярно выполняют упражнения. При этом заболевании важна спланированная активность, которая предотвращает необратимые изменения в суставе в виде анкилоза.
Анализы и диагностика
Рентгенография. Истинный сакроилеит при болезни Бехтерева имеет характерные рентгенологические признаки: неровность суставной щели, субхондральный склероз, расширение суставной щели, а в более поздние сроки — сужение. Рентгенологически выделяют 4 стадии:
- I стадиия — участки эрозирования и изменения суставной щели отсутствуют;
- II стадия — сужение суставной щели;
- III стадия — эрозии, сужение щели, выраженный склероз, костные «перемычки» между двумя поверхностями сустава и частичный анкилоз;
- IV стадия— зарастание щели и полный анкилоз.
МРТ — самый информативный метод, который позволяет выявить изменения очень рано, когда рентгенографически они еще не выявляются. На ранних стадиях обнаруживается отёк суставных поверхностей, еще нет изменений поверхности хряща, и суставная щель не изменена.
Компьютерная томография. Выявляет изменения при второй стадии — сужение или расширение щели, дефекты хряща в виде мелких заострений. Позже выявляются очаги деструкции в подвздошной кости.
При ревматических заболеваниях назначаются дополнительные исследования для выявления специфических антител (ревматоидного фактора класса IgA и IgM, антитела к циклическому цитруллинированному пептиду), антигена HLA-B27 при болезни Бехтерева.
Для диагностики сакроилеита применяются специальные пробы (симптомы Кушелевского), которые выполняет врач при осмотре больного:
- При резком надавливании на гребни подвздошных костей в положении больного на спине на твердой поверхности в области крестца возникает боль.
- Резкое надавливание на область подвздошной кости в положении больного на боку, также появляется боль в крестце. Симптом проверяют с обеих сторон.
- Положение больного на спине, нога согнута в колене и отведена в сторону. Доктор рукой упирается в согнуты коленный сустав, при этом другой рукой надавливает на подвздошную кость с противоположной стороны. При проведении пробы при наличии сакроилеита появляется боль. Симптом проверяют с обеих сторон.
Лечение сакроилеита
Поскольку сакроилеит является проявлением различных заболеваний, то должно проводиться лечение основного заболевания. Учитывая воспалительный характер процесса и наличие стойкого болевого синдрома лечение сакроилеита заключается в приеме нестероидных противовоспалительных препаратов, которые купируют боль, а при их неэффективности — глюкокортикоидов.
Также больным показано:
- Проведение лечебных блокад.
- Физиотерапевтического лечения (фонофорез гидрокортизона, магнитотерапия, амплипульс).
- Применение специальных поясов и корсетов.
- Бальнео- и грязетерапия в период ремиссии.
- Лечебная физкультура.
- Нестероидные противовоспалительные средства, неселективно ингибирующие ЦОГ1 и ЦОГ2, часто вызывают побочные явления со стороны желудочно-кишечного тракта. К этой группе препаратов относятся: Ибупрофен, Диклофенак, Диклак, Вольтарен, Кетанов, Кеторол, Фламакс, Напроксен.
Селективные ингибиторы ЦОГ2 действуют избирательно на ЦОГ-2, поэтому при их приеме снижен риск поражений желудка (гастрит, язва, кровотечения) К ним относятся:
- нимесулид (Нимесил, Немулекс, Найз, Нимика, Месулид);
- лорноксикам (Ксефокам, Лорноксикам, Зорника, Ксефокам рапид);
- мелоксикам (Мовалис, Артрозан, Амелотекс, Мовасин);
- целекоксиб (Целебрекс, Дилакса, Коксиб, Симкоксиб);
- рофекоксиб (Виокс);
- эторикоксиб (Аркоксия).
Из них высокоселективными являются коксибы — рофекоксиб, парекоксиб, целекоксиб, эторикоксиб.
Могут применяться препараты неселективные ингибиторы и селективные — выбор зависит от сопутствующих заболеваний, прежде всего органов ЖКТ. Удобством является то, что данные препараты выпускаются в разных формах (таблетки, инъекционные растворы, ректальные свечи, гели и крем для местного применения), что дает возможность сочетать различные формы выпуска с целью уменьшения побочных реакций. При интенсивной боли и выраженном воспалении начинают лечение с внутримышечных инъекций с переводом на пероральное лечение (прием внутрь).
С целью уменьшения боли и воспаления применяются локальные инъекции (внутрисуставные или периартикулярные) глюкокортикостероидов. Этот метод требует практических навыков. Чаще всего используется Дипроспан — комбинированный препарат, в состав которого входят две соли бетаметазона. Одно вещество быстро всасывается и дает быстрый эффект (в первые часы после инъекции). Второе вещество медленно всасывается и обеспечивает длительное действие (на 19-й день выводится 52% активного вещества). Из-за высокой дисперсности суспензии Дипроспан повреждает ткани при инъекции и не нужно применять анестетик. Дипроспан применяется также внутримышечно (1-2 мл в 1 месяц, на курс приходится 1-2 инъекции).
Учитывая наличие дегенеративно-дистрофических изменений суставе и признаки артроза, целесообразно применение хондропротекторов, которые нормализуют метаболизм и замедляют деструкцию хряща, уменьшают боль. Активность этих препаратов обусловлена гликозаминогликанами — хондроитин сульфат и глюкозамин. Наиболее эффективны и востребованы комбинированные препараты, содержащие оба этих вещества, что оказывает синергичный эффект. Такими препаратами являются Терафлекс, Артра, Кондронова, Хондрофлекс, Флекс-а-Мин комплекс, Флексиново.
Ревматологические заболевания (ревматоидный артрит, болезнь Бехтерева, псориатический артрит) требуют длительной терапии и постоянного наблюдения у ревматолога. В лечении используют НПВС, и миорелаксанты. При высокой клинической активности заболевания эти препараты не оказывают эффекта, поэтому больным рекомендуются базисные средства лечения, которые уменьшают суставной синдром, снижают активность заболевания и замедляют прогрессирование. Такими препаратами являются Метотрексат, а при болезни Бехтерева дополнительно и Сульфасалазин (сульфаниламидный препарат, оказывающий противовоспалительное и антибактериальное действие).
По мнению авторов Сульфасалазин может быть назван базисным препаратом, поскольку у больных часто обнаруживается носительство Klebsiella в кишечнике и отмечается повышенный уровень антител к этому возбудителю. Клебсиела вызывает кишечные инфекции, пневмонии, инфекции мочевыводящей системы и бактериемию. Сульфасалазин оказывает более выраженный эффект при периферической форме заболевания, а в некоторых случаях даже эффективнее метотрексата. Препарат применяется по 1,5-2 г в сутки. На фоне его применения определялось улучшение состояния позвоночника: увеличения объема движений и уменьшение боли и скованности. После лечения этим препаратом в течение 6 месяцев, действие становится более выраженным. При недостаточной эффективности сульфасалазина больного переводят на прием метотрексата (начальная доза 7,5 мг раз в неделю, а потом дозу повышают до 10-15 мг). В некоторых случаях ревматологические больные вынуждены постоянно или эпизодически (при обострениях) принимать кортикостероиды (Преднизолон, Метипред) внутрь.
При сакроилеитах инфекционной природы назначаются антибиотики. В случае тубркулезного поражения назначается специальное лечение (Изониазид, Рифампицин, Комбутол, Пайзина). Специфическому лечению подлежат сифилитический гонорейный, хламидийный сакроилеиты.
Доктора
Лекарства
- Нестероидные противовоспалительные препараты: Нимесил, Немулекс, Найз, Нимика, Месулид, Ксефокам, Лорноксикам, Зорника, Ксефокам рапид, Мовалис, Артрозан, Амелотекс, Мовасин, Целебрекс, Дилакса, Коксиб, Симкоксиб, Виокс, Аркоксия.
- Глюкокортикоиды: Преднизолон, Метипред, Дипроспан, Кеналог-40.
- Хондропротекторы: Терафлекс, Артра, Кондронова, Хондрофлекс, Флекс-а-Мин комплекс, Флексиново.
Процедуры и операции
При гнойном воспалении проводится хирургическое вмешательство. Оно включает вскрытие гнойного очага, остеотрепанацию сочленения и секвестрэктомию (удаление некротизированной кости) с дальнейшей массивной антибиотикотерапией. Рану дренируют.
У детей
Патология крестцово-подвздошного сустава встречается у взрослых, а у детей это недостаточно изученная патология. Из-за сложного анатомического строения сустава дети редко локализуют боль именно в этой области, а это затрудняет диагностику. Воспалительному процессу в сочленении предшествуют травмы, переохлаждение и ОРВИ.
При ренгенологическом исследовании при первичном сакроилеите процесс локализуется в средней и нижней трети сустава (что соответствует синовиальной части сустава), а при вторичном — в верхней трети (это фиброзная часть). Чаще всего у детей отмечается гнойный сакроилеит, в клинике которого преобладают абдоминальный, инфекционно-токсический и ишиорадикулярный синдром.
Инфекционно-токсический синдром включает лихорадку и интоксикацию (слабость, головная боль, тошнота, нарушение аппетита и сна, расстройство сознания, заторможенность). При абдоминальном синдроме появляются боли в животе, жидкий стул, парез кишечника, напряжение мышц передней брюшной стенки и ее болезненность.
Ишиорадикулярный синдром проявляется вынужденным положением (лежа на спине с прямыми ногами). Незначительные движения ттела и ног вызывают сильную боль. Из-за перекоса таза отмечается укорочение ноги на 1-1,5 см на стороне поражения, а также выявляется искривление позвоночника в сторону воспаленного сустава. Поднять ногу дети не могут — только небольшое сгибание ноги в коленном и тазобедренном суставе.
У новорожденных и грудных воспаление илеосакрального сочленения протекает с тяжелым общим состоянием и преобладанием инфекционно-токсического синдрома с высокой температурой.
У детей 1-3 лет при данной патологии состояние средней тяжести или тоже тяжелое. Имеется инфекционно-токсический синдром, а абдоминальный протекает с периодическими болями в животе, мышечным напряжением живота на стороне поражения. Если первые двое суток дети еще ходят, опираясь на переднюю часть стопы, а потом отказываются от ходьбы. У них появляется незначительный парез стопы. У детей старшего возраста преобладает ишиорадикулярный синдром, и они четко могут локализовать боль.
При наличии гнойного очага (флегмона) проводится хирургическое лечение и назначаются антибиотики (с учетом чувствительности к антибиотикам). Длительность лечения антибиотиками составляет 4-6 недель. Иногда после операции проводится специальная иммобилизация или клеевое вытяжение ноги на стороне поражения. Постельный режим соблюдается 1-3 недели (в зависимости от тяжести и объема операции). После этого дети начинают вставать и ходить с костылями, оберегая ногу на стороны поражения. Нагрузка на ногу разрешается через 3-4 недели, но она должна быть дозированной.
Если рассматривать болезнь Бехтерева, то 20% всех случаев заболевания приходится возраст до 15-16 лет. У 25% заболевших детей отягощена наследственность по серонегативным спондилоартритам. Обычно начинается заболевание в 10 лет, а обследоваться пациенты начинают 15 лет, когда и устанавливается диагноз анкилозирующего спондилита.
Он правомочен при наличии трех синдромов:
- артрит периферических суставов;
- энтезопатии;
- поражение позвоночника.
Энтезопатия — патологический процесс в местах прикрепления сухожилий, связок или суставных капсул к кости. Также могут поражаться концевые участки сухожилий (тендинит) и прилегающие сумки суставов. У подростков большей частью встречается периферическая форма болезни Бехтерева — первоначальное поражение крестцово-подвздошных сочленений, а потом присоединение поражений коленных и голеностопных суставов, в которых развивается деформирующий артроз.
Таким образом, первым симптомом является боль в крестце. Боли в пояснично-крестцовой части позвоночника сопровождаются изменением осанки и даже припухлостью в сакроилеальной области. Вовлечение сакроилеальных сочленений наблюдается в возрасте 11-14 лет, а потом поражаются крупные и средние суставы ног. Особенно характерно для юношеской формы болезни Бехтерева поражение тазобедренных (на первом месте), коленных, голеностопных и суставов предплюсны. Очень важно заподозрить и выявить заболевание в раннем возрасте для проведения своевременного лечения и предупреждения прогрессирования заболевания.
Диета
В специальном диетическом питании больные не нуждаются.
Профилактика
Вторичная профилактика данной патологии заключается:
- в предотвращении рецидивов основного заболевания;
- диспансерном наблюдении;
- поддерживающей терапии;
- проведении курсов массажа и физиотерапии;
- лечебной физкультуре;
- санация очагов инфекции.
Последствия и осложнения
- Нарушение функции сакроилеального сочленения.
- Постепенное разрушение кости (при туберкулёзном сакроилиите).
- Анкилоз (при болезни Бехтерева) и развитие неподвижности в суставе.
- Деструкция костей и инвалидизация.
- Трещина подвздошной кости.
- Прорыв гноя в полость малого таза, ягодичную область и забрюшинное пространство, сепсис (при гной форме заболевания).
Прогноз
На начальных стадиях прогноз при лечении сакроилеита благоприятный, поскольку возможно сохранение функции сустава. При хроническом аутоиммунном процессе или затяжном инфекционном прогноз зависит от эффективности лечения и устранения воспалительных изменений.
Список источников
- Бунчук Н.В., Бадокин В.В., Коротаева Т.В. Псориатический артрит. В кн.: Ревматология. Национальное руководство. Под ред. Насонова Е. Л., Насоновой В. А. М.: ГЭОТАР-Медиа, 2008. 720 с.
- Силантьева Т.С. Серонегативные спондилоартриты и анкилозирующий спондилит: как установить диагноз и не опоздать с лечением / Здоровье Украины. — 2016.— № 7, С. 37-38.
- Останина Т.Г., Евстигнеев И. В., Черный В.И., М.А. Берестень. Туберкулезный сакроилеит /Клиническая иммунология. Аллергология. Инфектология. — 2018.— №5, С. 39-43.
- Слободин Т.Н. Поражение крестцово-подвздошного сочленения: трудности диагностики / Здоровье Украины. — 2016. — № 5, С. 25.
- Бадокин В.В. Псориатический сакроилеит и псориатический анкилозирующий спондилоартрит // Consilium Medicum. 2008. № 2.




 Нимесил
Нимесил Ксефокам
Ксефокам Мовалис
Мовалис Лорноксикам
Лорноксикам Целебрекс
Целебрекс Найз
Найз Метипред
Метипред Дипроспан
Дипроспан













Последние комментарии
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Дамир_: Болело плечо. Кроме того, у меня сахарный диабет, много обезболивающих пить мне нельзя. ...
Любовь_И: Большой индекс массы тела повлиял на здоровье моих коленных суставов. Спасибо ...
Альбина Михайловна: Гонартроз, лишний вес. Врач сказала: «Пробуем Флексотрон Ультра». Укол в колено сделала ...