Этмоидит
Общие сведения
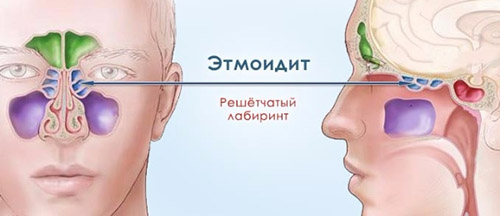
Этмоидит (этмоидальный синусит) — это воспаление слизистой оболочки лабиринта решётчатой кости. Решетчатый лабиринт – парное образование, относящееся к системе околоносовых придаточных пазух (ОНП). Расположено с обеих сторон от вертикальной пластинки решетчатой кости, которая находится у основания носа в глубине черепа. Структурно образование сформировано из воздухоносных ячеек, которые отделены тонкими костными пластинками от глазницы и полости черепа (рис. ниже). Передние ячейки решетчатой пазухи открываются в средний, а задние ячейки и клиновидная пазуха открываются в верхний носовой ход. Вентиляция лобной и верхнечелюстной пазухи осуществляется через каналы, которые проходят через переднюю область решетчатой кости. Ячейки решетчатого лабиринта выстланы слизистой оболочкой.
Важная роль среднего носового хода и передних клеток решетчатого лабиринта (остеомеатальный комплекс) в физиологии ОНП подтверждается тем, что каждая околоносовая пазуха дренируется через него/смежно с его боковой стенкой, а нарушение их проходимости из-за затруднения оттока слизи приводит к снижению воздухонаполнения пазух и способствует вторичному инфицированию околоносовых пазух. Такое специфическое анатомическое расположение решетчатой кости делает этмоидит достаточно опасным заболеванием по сравнению с синуситами других видов и зачастую является причиной различных внутриглазных (орбитальный абсцесс) и внутричерепных осложнений.
Заболевание чаще протекает на фоне воспаления других придаточных пазух (фронтит, гайморит, сфеноидит), реже, в виде самостоятельного заболевания. Это обусловлено близким расположением в среднем носовом ходе соустий лобных и верхнечелюстной пазух, что способствует переходу воспалительного процесса из одной пазухи в другую. Соответственно, часто встречаtтся сочетанное заболевание верхнечелюстной и решетчатой или лобной и решетчатой пазух (полисинусит). По частоте вовлечения в воспалительный процесс у взрослых лиц и детей старше 7 лет решетчатый лабиринт (этмоидит) находится на втором месте после воспаления верхнечелюстной пазухи (гайморита). У детей до 3 лет преобладает (до 85%) острое воспаление решетчатых пазух, а в возрасте 3-7 лет — комбинированное воспаление решетчатых и верхнечелюстной пазух.
Патогенез, стадии развития
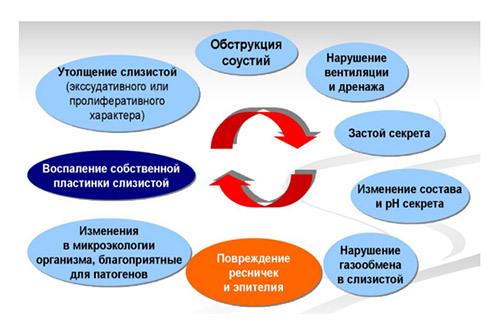
К основному фактору развития этмоидита относятся инфекционные агенты различной этиологии. При их попадании на слизистую оболочку происходит соединение с рецептором внутриклеточной адгезии, который экспрессирован на эпителиальном слое слизистой полости носа. Нарушение структуры мерцательного эпителия нивелирует механизм мукоцилиарного клиренса, вызывая застой секрета и нарушение воздухообмена в ОНП. Развивающийся отек слизистой, гиперсекреция желез и транссудация плазмы приводят к обструкции естественного соустья ОНП, который теряет возможность функционировать в роли своеобразного клапана, нарушая тем самым механизм самоочищения (мукоцилиарного клиренса) пазухи и процесс всасывания кислорода в кровеносные сосуды слизистой оболочки из полости блокированного синуса, что приводит к развитию гипоксии.
В таких условиях (выраженного отека, снижения парциального давления внутри решетчатого лабиринта, стагнации секрета) происходит изменение характера потока воздуха и полная закупорка входных отверстий. Остаточный кислород всасываясь слизистыми оболочками, способствует запуску анаэробного гликолиза, а побочные продукты метаболизма смещают кислотно-щелочное равновесие, вызывая метаболический ацидоз. Вследствие этих процессов снижается активность фермента лизоцима, поддерживающего местный иммунитет, и создаются условия для развития бактериальной инфекции и прогрессирования воспалительного процесса. При этом слизистая оболочка пораженной пазухи значительно утолщается. Порочный круг процессов патогенеза в ОНП при обтурации соустий схематически приведен ниже.
К патогенетическим факторам относится и привычка к частому форсированному высмаркиванию, что увеличивает давление в полости носа до 60–80 мм рт. ст. и создает условия для проталкивания в полость ОНП инфицированного секрета из среднего/верхнего носового хода. Значимость анатомических аномалий строения решетчатого лабиринта и полости носа, в том числе, искривление перегородки носа в патогенезе заболевания достоверно не доказана. Скорее можно говорить о том, что анатомические аномалии (искривление перегородки носа, узкий носовой клапан, дополнительное соустье верхнечелюстной пазухи, аномалии строения крючковидного отростка) являются предпосылками возникновения заболевания.
Классификация
В основе квалификации этмоидита лежат различные признаки, на основе которых выделяют различные виды заболевания.
По течению:
- острый этмоидит (продолжительность заболевания до 12 недель);
- рецидивирующий этмоидит (численность эпизодов острого синусита варьирует от 1 до 4/в год, с промежутком не менее 8 недель);
- хронический этмоидит (продолжительность заболевания превышает 12 недель).
По характеру воспаления:
- острый этмоидит (катаральный, гнойный, некротический);
- хронический этмоидит (катаральный, гнойный, полипозный, гиперпластический, фиброзный, кистозный, смешанный);
- вазомоторный (аллергический).
По распространенности воспалительного процесса — передний, задний, тотальный этмоидит.
По этиологическому фактору:
- инфекционный (вирусный, бактериальный аэробный/анаэробный, грибковый, смешанный);
- травматический.
По тяжести течения —легкие, среднетяжелые и тяжелые формы.
Причины развития и факторы, способствующие заболеванию
Развитию этмоидита способствуют условия общего и местного характера. К условиям общего характера относятся снижение общего/местного иммунитета, факторы внешней среды, конституционные предпосылки. Среди факторов местного характера наибольщую значимость имеют те, которые способствуют нарушению дренажной функции соустий (выводных отверстий, нарушению вентиляции пазух, а также функции мукоцилиарный транспортной системы.
В этиологии острых и хронических этмоидитов ведущее значение имеет инфекционный фактор, проникающий в решетчатый лабиринт из полости носа, кариозных зубов, из отдаленного очага с током крови, или вследствие травмы носа. В структуре инфекционных возбудителей преобладают вирусы, прежде всего риновирусы, аденовирусы, респираторно-синцитиальные вирусы, коронавирусы, вирусы гриппа/парагриппа.
Удельный вес бактериальных этмоидитов составляют около 5-7% от всех заболеваний этмоидальными синуситами и чаще всего вызываются кокковой флорой (стрептококком, стафилококком, пневмококком). Патогенные грибки в качестве этиологического фактора встречаются чрезвычайно, преимущественно у пациентов с иммунодефицитом. Гораздо чаще встречаются случаи микст-инфекции, когда в биоматериале из пораженных ячеек решетчатого лабиринта присутствует несколько инфекционных агентов. При этом, острому этмоидиту чаще присуща монофлора, а хронической форме – полимикробная флора. Этиологическая роль атипичных возбудителей-анаэробов (хламидии, микоплазмы) при банальном этмоидите сомнительна. В большинстве случаев они высеваются при тяжелых осложненных этмоидитах (в среднем у 10% взрослых пациентов).
К факторам, предрасполагающими к развитию этмоидита относятся:
- Физиологические (анатомические) особенности строения полости и структур носоглотки (узкие средний носовой ход или выводные отверстия ячеек решетчатого лабиринта, шипы/гребни перегородки носа, полипы, гиперплазия слизистой оболочки, опухоли, гипертрофия носовых раковин).
- Патофизиологические факторы (угнетение функции реснитчатого эпителия слизистой оболочки, аденоидные вегетации, дисфункция желез слизистой оболочки носа).
- Приобретенные/врожденные состояния иммунодефицита.
- Хронически протекающие с частыми обострениями инфекционные процессы в носоглотке (хронические гаймориты, фарингиты, риниты).
- Травмы лица (перелом носа/искривление носовой перегородки).
- Аллергические заболевания (аллергические синуситы, риниты).
Дополнительными особенностями детского организма, способствующие развитию этмоидита являются:
- Частые повреждения пальцами слизистой оболочки носовой полости с последующим ее инфицированием.
- Наличие мощного, часто воспаляющего лимфатического кольца в полости носоглотки и кариозных зубов, которые часто являются хроническим очагом инфекции (аденоиды, тонзиллит, ангина).
- Иммунный дисбаланс и склонность к респираторным инфекциям.
- Более частые аллергические реакции.
Симптомы этмоидита
Клиническая картина этмоидита определяется формой заболевания и характером воспалительного процесса. Заболевание проявляется как общей реакцией организма на воспаление решетчатого лабиринта (общее недомогание, лихорадка, слабость), так и местными проявлениями, интенсивность которых во многом зависит от характера воспаления и первичности/вторичности воспаления слизистой решетчатой пазухи.
Острый этмоидит
Острый первичный этмоидит без вовлечения в патологический процесс смежных околоносовых пазух клинически проявляется характерным симптомокомплексом. При этом, симптоматика легких форм острого этмоидита ограничивается местными проявлениями (незначительная головная боль, затруднение дыхания через нос, расстройства обоняния, выделения из носа слизистого характера). Как правило, так протекает катаральный этмоидит. Признаки общей интоксикации выражены незначительно, а у многих пациентов — отсутствуют.
Катаральный этмоидит протекает на фоне нормальной или субфебрильной температуры. При гнойном и некротическом характере воспаления симптоматика более выражена, присутствуют признаки общей интоксикации: повышение температуры до 39°С, интенсивная головная боль, слабость, тошнота, реактивный отек век, выражена болезненность у корня носа и внутреннего края глазной орбиты, легкая отечность мягких тканей лица. При среднетяжелых/тяжелых формах заболевания страдает качество жизни пациента (дневная активность, производственная деятельность, ночной сон).
Симптомы этмоидита у взрослых
Наиболее частыми являются жалобы на:
- Интенсивные давящие головные боли, разлитые или с локализацией в основания носа и глазницы. Боли усиливаются при наклоне и движении головы вперед/вниз. Появление болей объясняется воздействием воспалительного процесса на оболочку головного мозга, что обусловлено анатомической близостью решетчатого лабиринта с полостью черепа, а также наличием тесных связей между, лимфатической, сосудистой и нервной системами мозговых оболочек и околоносовых пазух.
- Затруднение (нарушение) носового дыхания. Является результатом заложенности носовых ходов, обусловленное патологическим секретом, гиперплазией и отеком слизистой оболочки, полипами. Может появляться периодически или носить постоянный характер, нередко имеет место попеременное закладывание одного или другого носового хода.
- Патологические обильные выделения из носа раз личного характера (от слизистого до гнойного), без запаха. Объём патологических выделений периодически уменьшается и увеличивается, может быть постоянным или возникать периодически.
- Расстройство обоняния (от снижения до полного его отсутствия).
Вторичный этмоидит у взрослых возникает на фоне уже имеющегося заболевания (ринита, ОРЗ, гриппа) или воспаления слизистой оболочки других околоносовых пазух и протекает значительно тяжелее. Если уже воспалена слизистая лобной или верхнечелюстной пазух, то патологический процесс чаще всего переходит на передние ячейки решетчатой пазухи. В случаях воспаления слизистой клиновидной пазухи, в процесс вовлекаются задние ячейки лабиринта. Воспалительный процесс в таких случаях быстро прогрессирует с распространением на глубокие слои слизистой, которая сильно отекает, набухает, суживая тем самым просветы ячеек, а также выходные протоки решетчатой кости.
Для вторичного этмоидита у взрослых характерно быстрое прогрессирование патологического процесса. В большинстве случаев общее состояние больных крайне тяжелое, а местные симптомы ярко выражены. Если своевременное лечение у взрослых не проводится или является неадекватным могут возникать достаточно тяжелые осложнения: ретробульбарный абсцесс, флегмона/эмпиема глазницы, арахноидит, менингит.
Хронический этмоидит
В подавляющем большинстве случаев является следствием острого этмоидита или он возникает на фоне иммунодефицита при хронических воспалениях других околоносовых пазух. В течении хронического процесса выделяют стадии ремиссии и обострения. Хронический этмоидит в стадии обострения протекает с жалобами, аналогичными при остром этмоидите — давящие боли средней интенсивности в области корня носа/переносицы, усиливающиеся при движениях головы; болезненность у внутреннего угла глаза, снижение обоняния; обильное отделяемое из полости носа слизистое/слизисто-гнойного характера; отечность верхнего века; симптомы интоксикации: утомляемость, вялость, слабость, субфебрильная температуры тела.
В период ремиссии симптомы менее выражены, снижается интенсивность боли, она приобретает разлитой характер без четкой локализации, выделения из носа носят скудный характер, чаще серозно-гнойные, реже — гнойные с неприятным запахом. Дыхание через нос сохранено, обоняние практически не страдает или незначительно снижено. К симптомам общего проявления заболевания можно отнести чрезмерную раздражительность, общее недомогание, слабость и снижение работоспособности.
Симптомы этмоидита у детей
Этмоидит у детей протекает с более выраженной симптоматикой. Необходимо учитывать, что у детей до 3-х лет этмоидит может быть только изолированным, поскольку в этом возрасте уже сформированы ячейки решетчатой кости, однако лобная пазуха продолжает свое формирование ориентировочного до 3-летнего возраста, когда завершается процесс врастания в лобную кость слизистой оболочки решетчатого лабиринта. Соответственно, у детей старшего возраста воспалительный процесс может протекать уже сочетано с лобной и верхнечелюстной пазухой и диагностируется как фронтоэтмоидит или гаймороэтмоидит. У новорожденных и грудных детей занос инфекции часто происходит вторично (гематогенным путем) на фоне уже развившегося внутриутробного или пупочного сепсиса в виде метастатического гнойного очага.
При остром этмоидите у детей грудного возраста/новорожденных одновременно поражаются все клетки решетчатого лабиринта, а в ряде случаев и верхнечелюстные пазухи. Заболевание протекает бурно, патологический процесс в течение нескольких часов переходит в гнойный. У ребенка резко повышается температура до 39-40, резко выраженное беспокойство, срыгивания, парентеральная диспепсия и частая рвота.
Острый этмоидит у детей этого возраста сопровождается выраженными явлениями токсикоза/нейротоксикоза. Параллельно на фоне затрудненного дыхания и выделений из полости носа в воспалительный процесс вовлекается окологлазничная клетчатка и развиваются глазничные симптомы: отечность мягких тканей внутреннего верхнего угла глазницы, а затем и нижнего века — появляется слезотечение, глаз полузакрыт/закрыт, подвижность глазного яблока ограничена и отмечается его смещение книзу или наружу. На этом фоне развиваются осложнения: прорыв гноя под надкостницу с развитием субпериостального процесса, формирование абсцесса и флегмоны глазной орбиты, свищей твердого неба, дна полости носа, лобного отростка верхнечелюстной кости.
Острый гнойный этмоидит у детей 1-3 лет развивается менее стремительно и реже дает осложнения, хотя протекает тяжело: на фоне общих интоксикационных симптомов выявляется отек/гиперемия слизистой полости носа, отек век и угла глаза, обильное слизисто-гнойное отделяемое. У детей старшего возраста преобладает первичный этмоидит с поражением всех ячеек решетчатого лабиринта, реже — изолированное поражение задних ячеек с развитием заднего этмоидита.
Заболевание начинается головной боли, повышения температуры, резко выраженного насморка, болей в области внутреннего угла глаза/корня носа, снижения обоняния. Если лечение отсутствует на 2-3 сутки появляются глазничные симптомы, ухудшается общее состояние, появляется экзофтальм. Относительно легко протекает острый катаральный этмоидит: общая симптоматика слабо выражена, нерезкая, отделяемое из носа отсутствует или носит серозный характер, при риноскопии – отечность слизистой носа, незначительный отек век и внутреннего угла глаза, незначительное сужение глазной щели.
Хронический этмоидит у детей чаще развивается на фоне заболевания верхних дыхательных путей и характеризуется вялотекущей симптоматикой.
Анализы и диагностика
Предварительный диагноз ставится на основании: жалоб пациента, данных анамнеза заболевания в жизни и результатах физикального (передняя риноскопия) и инструментального/лабораторного обследования, включающего:
- Рентгенологическое исследование решетчатого лабиринта, лобной и верхнечелюстной пазух во фронтальной/боковой проекции.
- Контрастную рентгенографию (для уточнения формы хронического процесса).
- Диагностическую пункцию решетчатой пазухи.
- Компьютерную томографию.
- Бактериологическое исследование содержимого ячеек лабиринта/выделений из носа (для идентификации инфекционного агента, подбора эффективного антибактериального препарата).
По показаниям (при наличии осложнений) проводятся консультации специалистов: окулиста, стоматолога, невропатолога, челюстно-лицевого хирурга. Дифференциальная диагностика проводится с остеомиелитом верхней челюсти, полипами носа, воспалением слезного мешка (дакриоциститом), периоститом костей носа.
Лечение этмоидита
Лечение заболевания комплексное, включающие различные виды терапии в зависимости от формы и течения этмоидита, выраженности клинических симптомов, общего состояния пациента и возраста больных. Лечение легких форм этмоидита проиводится в амбулаторных условиях, а тяжёлые, среднетяжелые и особенно осложнённые этмоидиты лечатся в условиях отоларингологического стационара.
Лечение этмоидита у взрослых
Этиопатогенетическое лечение у взрослых включает несколько направлений: разгрузочную, секретолитическую, местную антибактериальную, системную противовоспалительную терапию, пункционное лечение и физиотерапию.
Разгрузочная терапия
Направлена на разблокировку (восстановление проходимости) соустий решетчатой пазухи, что достигается нормализацией оттока жидкости из решетчатой пазухи и восстановлением воздухообмена в его ячейках. Восстановление физиологически нормальной аэрации решетчатой пазухи компенсирует неблагоприятное действие гипоксии и обеспечивает дренажную функцию через естественные соустья. Для уменьшения выраженности отека слизистой оболочки назначаются местные препараты с сосудосуживающим действием (деконгенсанты) в виде капель для закапывания в носовые ходы, аэрозоля, геля (Ксилометазолин, Оксиметазолин), комбинированных препаратов (Ринофлуимуцил), введение в носовые ходы ватно-марлевых турунд с раствором адреналина. В тяжелых случаях используются препараты-деконгенсанты общего действия (Фенилэфедрин).
В ряде случаев учитывая, что воспаление в часто возникает на аллергическом фоне, желательно назначение антигистаминных препаратов – Клемастин, Лоратадин, Алерон, Цетрин, Эриус. Назначение деконгенсантов при остром этмоидите является чрезвычайно важным, поскольку позволяет в кратчайшие сроки купировать отек слизистой носовой полости, нормализовать носовое дыхание и восстановить проходимость соустий. Следует учитывать, что во время их приема могут возникать побочные эффекты — бессонница, повышение АД, тахикардия, поэтому принимать их более 7-10 дней не рекомендуется.
Секретомоторная/секретолитическая терапия
Направлена на восстановление равновесия процессов продукции секрета в железах слизистой оболочки и его эвакуацией клетками мерцательного эпителия, а также на расплавление и разжижение густого вязкого секрета, что позволяет нормализовать функцию ресничек и реактивировать процесс нарушенного мукоциллиарного очищения.
Базируется на применении муколитических (Ацетилцистеин, Теофиллин), секретомоторных (Изадрин) и секретолитических (Синупрет, Геломиртол Форте, Амброксол) препаратов, протеолитических ферментов (промывания/паровые ингаляции с добавлением химопсина, трипсина, химотрипсина, террилитина, а также растительных эфирных масел). При гнойном процессе предпочтительно применять пероральные препараты (Ацетилцистеин и др.), поскольку их проникающая способность в пазуху значительно выше, чем местных.
Местная антибактериальная терапия
Для воздействия на инфекционный агент в пазухах разработаны специальные формы антибиотиков для местного применения (эндоназального введения в форме спрея). При катаральной форме этмоидита действующее вещество через соустья проникает в решетчатую пазуху и контактирует с возбудителем непосредственно в очаге воспаления, обеспечивая достаточную бактерицидную активность в отношении различных микроорганизмов и стойкий антибактериальный эффект.
Для местной антибиотикотерапии острых этмоидитов используются носовые спреи (Фрамицетин, Полидекс и ингаляционный антибиотик Фюзафюнжин). Антимикробные препараты местного действия могут назначаться как самостоятельно, так и в комплексе с системными антибиотиками. Однако, следует учитывать, что их назначение неэффективно при наличии в пазухе слизисто-гнойного экссудата. Также, не рекомендуется использовать антибиотики, не адаптированные для этой цели (антибиотики для внутримышечного введения).
Системная антибиотикотерапия
Вопрос использования системных антибиотиков при лечении острого неосложненного этмоидита является решается в каждом конкретном случае. Весомыми доводами против назначения системных антибиотиков являются; отсутствие возможности четкой дифференциации инфекционного агента (между вирусной и бактериальной этиологией заболевания); широкое распространенние устойчивых штаммов бактерий; частые аллергические реакции. Тем не менее, в лечении острых этмоидитов системная антибиотикотерапия является средством первого ряда. Основная задача системной антибиотикотерапии — эрадикация возбудителей, а также восстановление стерильности пазухи.
Адекватное назначение антибиотиков базируется на установлении конкретного инфекционного агента, вызвавшего патологический процесс и его чувствительности для чего необходимо проведение пункции решетчатой пазухи с отбором биологического материала для микробиологического обследования.
Однако, микробиологическое исследование в случае острого синусита без симптомов осложнения не является стандартной процедурой. К тому же больные часто на пункцию не соглашаются, поэтому назначение антибиотика происходит чаще эмпирически с учетом сведений об основных типичных возбудителях заболевания и их чувствительности к антибиотикам в конкретном регионе.
Наиболее часто при остром этмоидите назначаются Амоксициллин, который редко вызывает побочные реакции. При отсутствии эффекта в течении 3-5 дней назначается Амоксициллина Клавуланат. К высокоэффективным препаратам относятся и цефалоспорины 3 поколения — Цефиксим, Цефотаксим, Цефтриаксон. Препаратами второго выбора являются фторхинолоны — Левофлоксацин и Моксифлоксацин; макролиды — Азитромицин и Кларитромицин.
В настоящее время рекомендуется следующая схема системной антибиотикотерапии острого этмоидита, в основу которой положена степень тяжести течения заболевания:
- В первые дни заболевания при легком течении, назначения антибиотиков не требуется. При сохранении симптомов более 10 дней или их прогрессировании, а также, появлении симптомов присоединения бактериальной инфекции требуется проведение антибактериальной терапии. Выбор препарата аналогичен процессу выбора при среднетяжелом течении.
- При среднетяжелом течении назначаются: амоксициллин (амоксициллин/клавуланат) или Цефиксим, Азитромицин, Кларитромицин.
- При тяжелом течении: Ампициллин/Сульбактам, Цефуроксим, Цефиксим, Левофлоксацин, Моксифлоксацин.
Системная противовоспалительная терапия
Направлена на блокаду медиаторных реакций, усиливающих воспалительный процесс, что позволяет купировать некоторые симптомы воспаления при острых этмоидитах— чрезмерную экссудацию, боль, отек.
С этой целью используются НПВС (нестероидные противовоспалительные средства). Способность НВПС ингибировать процесс биосинтеза простагландинов, угнетать перекисное окисление липидов и активность циклооксигеназы делает эти препараты эффективными в комплексной терапии острого бактериального воспаления решетчатой пазухи.
Различают две группы НПВС:
- Высокоактивные ингибиторы синтеза простагландинов (Диклофенак, Ибупрофен, Флурбипрофен). Эта группа препаратов наиболее активна при остром течении заболевания.
- Относительно слабые ингибиторы синтеза простагландинов (Пироксикам, Индометацин, Фенилбутозан). Их активность при остром воспалении значительно ниже препаратов первой группы, но весьма эффективны при хроническом течении заболевания.
Чрезвычайно высокую эффективность имеет Фенспирид, обладающий сильным противовоспалительным действием, что обусловлено его способностью блокировать одновременно образование простагландинов и лейкотриенов в отличие от НПВС, не оказывающих влияние на образование сильнейшего медиатора воспаления — лейкотриены.
При выраженном болевом синдроме используют НВПС на основе парацетамола (Цефекон, Панадол) или ибупрофена (Ибупром, Бруфен, Нурофен), которые также уменьшают воспаление и нормализуют температуру тела.
Общеукрепляющая терапия
Для повышения иммунитета в целом назначаются комплексные витаминно-минеральные препараты (Витрум, Дуовит, Мульти-табс) и иммуномодулирующие препараты (Иммунал, Эхинацея композитум, Рибомунил). Специальная иммунотерапия проводится только при тяжелых затяжных формах хронического этмоидита, возникшего на фоне иммунодефицитных состояний и включает регулярно проводимую (1 раз в неделю) заместительную терапию человеческим иммуноглобулином. Терапия насыщения продолжается до достижения уровня иммуноглобулинов в сыворотке 500 мг/дл. и более.
Лечение этмоидита у детей
Принципиально подходы к лечению и схемы терапии этмоидита у детей аналогичны таковым у взрослых. В типичных случаях без слизисто-гнойных выделений специальных мероприятий и антибактериальной терапии не требуется. В лечении легких форм у детей преимущество отдается промыванию носовых ходов и назначению назальных капель сосудосуживающего действия, антигистаминных препаратов, иммуномодуляторов и витаминов.
Особый интерес для лечения этмоидита у детей представляют комбинированные препараты-деконгестанты с антигистаминными препаратами (Диметинден Малеат+Фенилэфрин), что позволяет усилить противоотечное действие эффект, в частности у детей с проявлениями атопии, а также у детей до 3-х лет, которым назначение топических кортикостероидов противопоказано и использование этого комбинированного препарата — это единственная возможность.
Не менее важно все препараты (топические деконгестанты, элиминационные и ирригационные препараты) применять в форме, соответствующие той или иной возрастной категории: капли – детям до 2-х лет, спрей — детям с 2-х лет, гель —детям старшего возраста. Применение деконгестантов не должно превышать 5-7 суток в связи с риском развития осложнений. Препараты на основе фенилэфрина можно использовать 10-14 дней.
В случаях тяжелого этмоидита, особенно у новорожденных и детей до года обязательна госпитализация ребенка и назначение антибактериальной терапии в дозировках, соответствующих возрасту (весу) ребенка. Ситуативно при острой эмпиеме и появлении симптомов глазничных и внутричерепных осложнений решается вопрос проведения оперативного лечения.
Доктора
Лекарства
- Азитромицин;
- Ацетилцистеин;
- Амоксициллин;
- Ампициллин;
- Беклометазон;
- Будесонид;
- Дексаметазон;
- Ибупрофен;
- Кетопрофен;
- Клавулановая кислота;
- Клемастин;
- Лоратадин;
- Метамизол натрия;
- Мометазон;
- Преднизолон;
- Парацетамол;
- Теофиллин;
- Хлоргексидин;
- Флутиказон;
- Цефиксим;
- Цефазолин;
- Цефуроксим.
Процедуры и операции
Промывание носовой полости (элиминационно — ирригационная терапия) изотоническими солевыми растворами для удаления инфекционного агента является обязательной процедурой комплексного лечения острых риносунуситов, позволяющая эвакуировать из полости носа патологический секрет и за счет образующегося осмоса при промывании носовой полости гипертоническими растворами частично разгрузить соустья. С этой целью чаще всего применяется орошение полости носа интраназальными спреями и аэрозолями и назофарингеальное аспирационное промывание. Для этого используются как аптечные средства, так и простые изотонические растворы, растворы антисептиков, морская вода.
После купирования воспаления больному назначается физиотерапия, включающая:
- УВЧ на область решетчатой пазухи.
- Электрофорез с местнодействующим антибиотиком.
- Фонофорез с гидрокортизоном.
- Лазеротерапия на слизистую полости носа.
Хирургическое лечение
Пункционное лечение
К положительным моментам этой процедуры можно отнести быструю возможность целенаправленной эвакуации гнойного содержимого из полости пазухи и местного введения в полость противовоспалительных, антибактериальных и средств. Однако на целесообразность ее проведения существуют диаметрально противоположные взгляды в западной и российской медицине.
В любом случае, пункционное лечение необходимо использовать лишь по строгим и конкретным показаниям, при наличии обильного слизисто-гнойного отделяемого в пазухе, затрудняющего терапию. Пункция не показана при легком течении заболевания (катаральной форме, сопровождающейся отеком слизистой оболочки пазухи и умеренным отделяемым). Пункционное лечение детям проводится с учетом анатомического строения и развития пазух.
Оперативное лечение острого этмоидита
Проводится преимущественно в случаях крайне тяжелого состояния пациента при неэффективности консервативного лечения или развитии глазничных и внутричерепных осложнений. Вскрытие ячеек решетчатого лабиринта может быть выполнено различными методами: внутриносовым и вненосовым.
При внутриносовом процессе для доступа в зону решетчатой кости проводят удаление передней части средней носовой раковины с ее смещением в медиальном направлении. С помощью специальных инструментов вскрывают костные стенки ячеек пазухи и удаляют их.
Вненосовой метод используется при полном отсутствии возможности внутриносового вскрытия ячеек, что обусловлено анатомическими особенностями или узостью носовых ходов, наличием свища. Используется доступ через нижнюю глазничную перегородку через которую вскрывают передние (задние) ячейки решетчатой кости. При хроническом этмоидите сочетанным с воспалением лобной пазухи, используется лобно-решетчатая трепанация. Более широко оперативное лечение используется в случаях хронического этмоидита преимущественно, включающее полипотомию, вскрытие ячеек пазухи и резекцию носовых раковин в различных объемах.
Лечение народными средствами
Использование средств народной медицины при этмоидите ни в коем случае не может заменять лечебный процесс и может рассматриваться исключительно в виде вспомогательного средства. В частности, при катаральном этмоидите с целью уменьшения воспаления слизистой носа может проводится закапывание в нос отваров ромашки, шалфея, зверобоя, коры дуба. Хороший эффект отмечается при закапывании в полость носа календулы, свекольного сока, каланхоэ, настойки прополиса с медом. Эффективны при этмоидите и ингаляции с отваром ромашки аптечной с добавлением 5 капель масла эвкалипта/чайного дерева. Длительность процедуры 5-7 минут.
При желании активно использовать для лечения растительные препараты можно рекомендовать препарат растительного происхождения. Синупрет, в составе которого присутствуют цветы бузины, корень генцианы, трава вербена, травы щавеля, цветы примулы. Все растительные компоненты препарата обладают секретолитическим действием (стимулируют выработку секрета бокаловидными клетками околоносовых пазух), что позволяет нормализовать функцию ресничек эпителия и более эффективно эвакуировать из пазухи вязкое слизистое и густое слизисто-гнойное содержимое. Кроме того, Синупрет оказывает противовоспалительное и иммуномодулирующее действие, что благоприятно влияет на процесс лечения этмоидита в любой его форме.
Профилактика
Специфическая профилактика, как таковая, отсутствует. Важнейшим направлением профилактики этмоидита является предупреждение возникновения заболеваний, которые могут спровоцировать его развитие, а в случаях уже развившегося этмоидита, своевременно начинать адекватное лечение. Важно своевременно проводить санацию очагов хронической инфекции, включая лечение кариозных зубов. Обязательным является диспансерное наблюдение у отоларинголога с периодическим прохождением осмотра 2 раза в год. В качестве обще профилактических мер можно рекомендовать:
- избегать переохлаждения организма в осенне-зимний период;
- поддерживать иммунитет (периодический прием иммуномодулирующих средств витаминных и минеральных комплексов);
- употреблять натуральную пищу, богатую витаминами и микроэлементами;
- вести активный и здоровый образ жизни;
- использовать средства индивидуальной защиты при работе в местах с высоким запылением, загазованностью воздуха.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
При среднетяжёлом и тяжёлом течении этмоидита больным назначается диетический Стол №15, обеспечивающий физиологически полноценное питание в условиях стационара.
Последствия и осложнения
Осложнения и негативные последствия этмоидита у взрослых обусловлены деструкцией костных стенок решетчатой пазухи, что в большинстве случаев обусловлено неправильным или несвоевременно начатым лечением. Наиболее частыми осложнениями являются: прорыв гнойных масс в орбитальную полость с развитием флегмоны глазницы или абсцесса ретробульбарного. Значительно реже процесс распространяется в полость черепа, вызывая тромбозы венозных синусов, абсцесс головного мозга, гнойный разлитой менингит, энцефалит, арахноидит.
У детей до года даже при легком течении (катаральном этмоидите) в результате быстро наступающего затруднения носового дыхания нарушается процесс лактации, так как без нормального носового дыхания процесс сосания затруднен, что приводит к гипотрофии. Кроме того, особенностью детей 1-3 летнего возраста является широкая и короткая слуховая труба, которая расположена горизонтально. Соответственно, даже при незначительном воспалении слизистой носа значительно затрудняется дыхание через нос, что создает высокую вероятность попадания из носоглотки инфицированной слизи в среднее ухо через слуховую трубу с развитием острого отита.
Прогноз
В большинстве случае острого неосложненного этмоидита при своевременной диагностики и адекватном лечении прогноз благоприятен с полным выздоровлением пациента. При наличии осложнений прогноз зависит от конкретных осложнений и их последствий. Прогноз относительно хронического этмоидита менее обнадеживающий. В подавляющем большинстве случаев полное выздоровление невозможно, речь идет лишь о переводе заболевания в стадию более-менее стойкой ремиссии.
Список источников
- Острый риносинусит: клинические рекомендации / под ред. А. С. Лопатина. Российское общество ринологов. – М., 2017. – 36 с.
- Хронический риносинусит: патогенез, диагностика и принципы лечения: (клинические рекомендации) / [Арефьева Н. А. и др.]; под ред. А. С. Лопатина; Российское о-во ринологов. —М: Практическая медицина, 2014. — 64 с.
- Бабияк В.И. Клиническая оториноларингология: Руководство для врачей / В.И. Бабияк, Я.А. Накатис. – СПб.: Гиппократ, 2005. – 800 с.: ил.
- Пискунов Г.З. Клиническая ринология. Руководство для врачей/Г.З.Пискунов, Пискунов С.З.-М. «МИА»- 2006,-559 с.
- Тулебаев Р.К., Кудасов Т.Р. Диагностика, профилактика и лечение синуситов в амбулаторных условиях (под редакцией Заслуженного деятеля науки РФ, профессора М.С. Плужникова). Санкт-Петербург: «Диалог», 2007 – 216 с.





 Азитромицин
Азитромицин Амоксициллин
Амоксициллин Беклометазон
Беклометазон Дексаметазон
Дексаметазон Кетопрофен
Кетопрофен Ибупрофен
Ибупрофен Клемастин
Клемастин Лоратадин
Лоратадин Парацетамол
Парацетамол Преднизолон
Преднизолон Флутиказон
Флутиказон Цефиксим
Цефиксим Цефазолин
Цефазолин














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...