Предлежание плаценты при беременности
Общие сведения
Что значит предлежание плаценты при беременности?
Плацента при нормальном течении беременности располагается преимущественно в областях лучшей васкуляризации миометрия, то есть в зоне наилучшего кровоснабжения стенки матки к которой относятся тело/дно или задняя/боковая стенка матки. Кроме того, такое расположение плаценты минимизирует риск ее повреждения.
Несколько реже плацента располагается на передней стенке матки, поскольку передняя стенка подвержена существенно большим изменениям. Одной из аномалий (патологий) беременности является предлежание плаценты, для которой характерно прикрепление плаценты по любой стенке матки к ее нижнему сегменту (нижнее прилежание), то есть, плацента находится перед предлежащей частью плода и полностью/частично перекрывает внутренний маточный зев (рис. ниже).
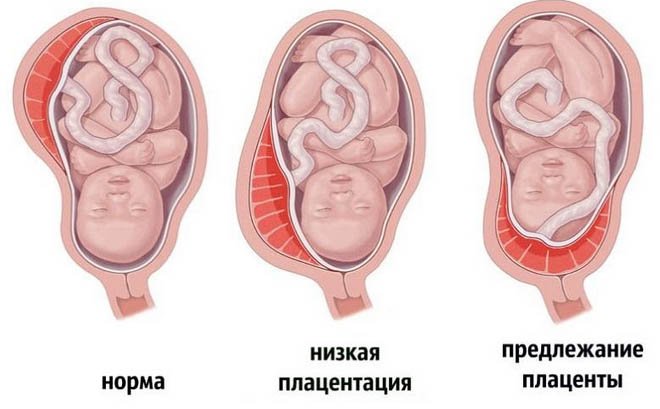
Плацента является важнейшим компонентом системы «мать-плацента-плод», которая формируется с начала беременности и функционирует до рождения ребенка. В ее формировании участвуют производные эмбриобласта/трофобласта и децидуальная ткань, а ее функцией является обеспечение необходимых условий для нормального развития плода и физиологического течения беременности (дыхательная, питательная, защитная, выделительная и эндокринная функции). Формирование плаценты заканчивается полностью на сроке беременности 20 недель и на этом же сроке на УЗИ определяется предлежание плаценты. В норме плацента не должна доходить своим нижним краем до внутреннего зева на 7 см и более. Низкое прилежание плаценты характеризуется ее расположением между зевом матки и нижним краем на расстояние менее 6 см и при этом, плацента внутренний зев не перекрывает.
Как правило предлежание плаценты на ранних стадиях беременности выявляется на первом УЗИ-обследовании (чаще на 11-13 неделе) и определяется как аномальное расположение хориона — в последующем плаценты (краевое предлежание хориона). Нередко центральное предлежание хориона, определяемое в 1-м триместре беременности к ее окончанию, переходит в низкое расположение плаценты. Следует отметить, что краевое предлежание хориона на 12 неделе не означает, что у беременной к сроку родов обязательно будет краевое предлежание плаценты. Это обусловлено так называемым «феноменом миграции» плаценты, который проявляется в ее смещении вверх от внутреннего зева шейки матки по мере увеличения срока беременности.
По литературным данным почти в 10% случаев при сроке 12-13 недель беременности выявляется предлежание хориона, но лишь в 0,5% случаев сохраняется полное предлежание плаценты к сроку родоразрешения. Согласно данным исследований миграция плаценты при ее низком расположении происходит почти в 95% случаев. При этом происходит смещение подлежащего миометрия, а не движение самой плаценты. Процесс миграции плаценты протекает медленно и заканчивается ориентировочно к 32-35 неделям. Об этом свидетельствуют многочисленные отзывы многих женщин, посещающих специализированный форум для беременных. Миграция происходит чаще в случаях ее расположения по передней стенке, и реже при расположении по задней стенке.
Однако, краевое предлежание хориона является основанием для отнесения таких женщин в группу «потенциального риска» с тщательным динамическим наблюдением за ними, поскольку такая локализация хориона увеличивает риск маточных кровотечений с угрозой прерывания периода гестации (самопроизвольное прерывание беременности на ранних сроках). А если предлежание плаценты сохраняется до 26-28 недели гестации (при контроле УЗИ) показана обязательная госпитализация с постоянным наблюдением врачей до момента родов.
Согласно статистическим данным, частота предлежания плаценты варьирует в пределах 0.3%-1.04%, а частота низкой плацентации достигает 9.1%. При этом, при предлежании плаценты показатели материнской смертности колеблются в пределах 2.1%-10.5%, а перинатальная смертность достигает 22.5–41.8 %. Предлежание плаценты чаще встречается у женщин, беременных повторно, чем у первородящих.
Чем грозит низкое предлежание плаценты при беременности?
Низкое прилежание плаценты при беременности сопровождается повышенным риском ее повреждения/отслоения под давлением плода или при его активном поведении на поздних сроках беременности, а также при любом внешнем воздействии. Чем грозит предлежание плаценты для плода и беременной?
Предлежание плаценты сопровождается высоким риском формирования во 2-3 триместрах беременности хронической плацентарной недостаточности, оказывающей негативное влияние на развитие и рост плода, способствуя развитию гипоксии, неправильному положению и недоношенности плода, преждевременным родам. Основным осложнением при предлежании плаценты является кровотечение из половых путей. При этом, вероятность развития маточного кровотечения возрастает по мере развития беременности, что является ведущей причиной перинатальной заболеваемости и репродуктивных потерь.
Чем опасно краевое предлежание плаценты и чем грозит полное предлежание плаценты?
Как известно вид предлежания плаценты оказывает влияние также и на характер кровотечения. Для неполного предлежания плаценты более характерны кровотечения в 3 триместре беременности/в родах вплоть до геморрагического шока, а для полного предлежании более характерны ранние кровотечения (во 2 триместре беременности). Варьирует и частота кровотечений в зависимости от вида предлежания. Согласно литературным данным, при неполном предлежании плаценты кровотечение отмечается в 66.6% случаев, а при полном предлежании в 33.4%.
Если не возникает кровотечение или отслойка предлежащей плаценты при частичном предлежании возможны роды через естественные родовые пути, а при полном предлежании всегда проводится кесарево сечение.
Патогенез
Плодное яйцо в норме прикрепляется в области дна матки (верхней трети полости матки). Но при его неполноценности плодное яйцо своевременно прикрепиться в этой области не может, что способствует его имплантации в эндометрий, когда оно уже переместилось в нижние отделы матки. Это происходит при позднем появлении ферментативных процессов в трофобласте, наличии атрофических и дистрофических процессов в слизистой матки, которые нарушают процесс имплантации.
По мере развития беременности стенки нижнего отдела матки начинают растягиваться. При этом, мышечные волокна нижних отделах матки начинают сокращаются, а поскольку плацента сокращаться или растягиваться вслед за стенками матки неспособна, это приводит к смещению участка плаценты и участка нижнего сегмента матки.
Соответственно, ворсинки, покрывающие плаценту от стенок матки отрываются, что вызывает кровотечение из сосудистого русла плацентарной ткани. При прекращении сокращения мышц отслойка плаценты также прекращается, происходит тромбоз сосудов и остановка кровотечения. При повторных сокращениях матки возникают повторяющиеся кровотечения.
Когда начинаются роды (родовая деятельность) появление кровотечений вызвано натяжением плодных оболочек, удерживающих край плаценты, что не позволяет ей сокращаться с нижними отделами матки. Такое натяжение нарушается связь между плацентой и маткой, вызывая кровотечение. При разрыве плодных оболочек плацента сокращается вместе с мышцами нижнего сегмента матки и процесс отслаивания останавливается. Кроме того, при неполном предлежании головка плода во время родов, опустившаяся в таз после разрыва плодных оболочек, поджимает края плаценты, что способствует остановке кровотечения, а в случаях полного предлежания кровотечение продолжается, поскольку плацента в процессе сглаживания шейки матки продолжает отслаиваться.
Классификация
Классификационным признаком прилежания плаценты является ее расположение относительно области внутреннего зева, в связи с чем принято выделять:
- Полное предлежание плаценты — при этом плацента целиком перекрывает внутренний зев шейки матки. В структуре случаев неправильного расположения плаценты полное предлежание встречается в 20-44% случаев.
- Частичное предлежание плаценты (неполное предлежание) — при этом плацента перекрывает внутренний зев шейки матки не полностью. В свою очередь частичное предлежание подразделяется на боковое предлежание (плацента перекрывает внутренний зев на 2/3 его площади) и краевое прилежание плаценты (ее край подходит к внутреннему зеву на расстоянии меньше 3 см). Частичное предлежание встречается в 31% случаев.
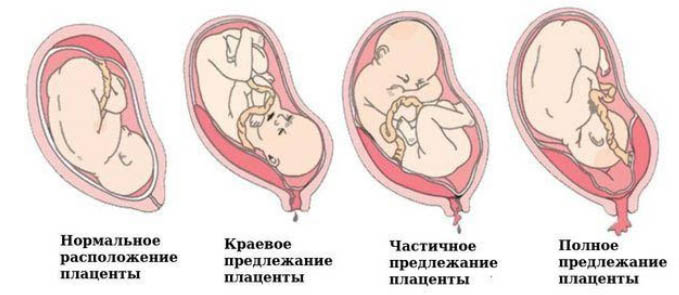 Разделение на переднее предлежание плаценты, заднее и центральное предлежание плаценты в классификации не используется. При этом, может выделяться переднее, центральное или заднее расположение плаценты само по себе, но оно не связано с предлежанием.
Разделение на переднее предлежание плаценты, заднее и центральное предлежание плаценты в классификации не используется. При этом, может выделяться переднее, центральное или заднее расположение плаценты само по себе, но оно не связано с предлежанием.
Причины
Предлежание плаценты может быть обусловлено множеством факторов, среди которых выделяют:
- Патологические изменения внутреннего слоя стенки матки (эндометрия), обусловленные инфекционно-воспалительным процессом, способствующего развитию атрофических/дистрофических изменений в эндометрии.
- Аномалии полости матки/половых органов (недоразвитие матки, двурогая/однорогая матка, половой инфантилизм).
- Миома матки с деформацией её полости.
- Беременность после хирургических вмешательств: аборты, кесарево сечение, удаления миом матки.
- Повторная беременность после осложнений в послеродовом периоде.
- Экстрагенитальные заболевания беременных женщин, протекающих на фоне развития застойных явлений в малом тазу и матки в том числе.
- Использование вспомогательных репродуктивных технологий (ЭКО).
- Возраст беременной старше 30 лет.
Вызвать кровотечение при прилежании плаценты могут гинекологические манипуляции, чрезмерная физическая нагрузка (напряжение при акте дефекации), половой акт, тепловые процедуры (горячая ванна, посещение бани).
Симптомы
Основной клинический симптом предлежания плаценты — маточные кровотечения в разные сроки беременности (от 1-го триместра до родов), различной степени выраженности. Кровотечение при предлежании плаценты часто провоцируется кашлем, натуживанием при дефекации, физической нагрузкой, влагалищным исследованием, половым актом, тепловыми процедурами. Накануне родов кровотечение как правило усиливается, что обусловлено периодическими сокращениями матки.
Симптомы предлежания плаценты (характер и интенсивность кровотечения) обусловлены видом предлежания плаценты. При этом, чем степень предлежания плаценты больше, тем интенсивнее и раньше бывает кровотечение. Так, для полного предлежания характерны обильность кровопотери, внезапное развитие кровотечения на фоне отсутствия болевых ощущений. При неполном предлежании кровотечение развивается преимущественно ближе к сроку родов и наблюдаются особенно часто в период сглаживания/раскрытия зева (в начале родов).
Кровотечения характеризуются рядом особенностей:
- внезапным началом, зачастую без видимой причины (во время ночного сна, отдыха);
- наружным и повторяющимся характером;
- отсутствием боли;
- ярко-красной окраской вытекающей крови.
Часто рецидивирующая кровопотеря способствует быстрому развитию анемизации беременной. При этом, снижение количества эритроцитов и ОЦК может вызывать развитие ДВС-синдрома и гиповолемического шока.
Беременность при предлежании плаценты зачастую протекает с артериальной гипотонией, гестозом, угрозой самопроизвольного аборта.
Преждевременные роды чаще встречаются на фоне полного предлежания плаценты.
Важнейшим симптомом предлежания плаценты также является гипоксия плода, что обусловлено неучастием отслоившейся части плаценты в маточно-плацентарном кровообращении, а степень гипоксии определяется площадью отслойки плаценты.
Анализы и диагностика
При постановке диагноза предлежания плаценты учитываются:
- Данные акушерско-гинекологического анамнеза и наличие факторов риска (перенесенные операции (кесарево сечение)/аборты, воспалительные процессы в придатках/матке, наличие дисфункции яичников, аномалий развития матки.
- Жалобы на наличие рецидивирующих безболезненных кровотечений из половых путей.
- Данные наружного акушерского исследования.
- Результаты влагалищного исследования беременной. Диагностическим признаком является наличие в области внутреннего зева плацентарной ткани.
- Данные инструментальных методов исследования — трансабдоминальное или трансвагинальное УЗИ. Позволяет установить факт предлежания плаценты и получить объективные данные о варианте предлежания плаценты, оценить площадь, структуру, размеры и степень зрелости плаценты, степень отслойки, наличие ретроплацентарных гематом, выявить «миграцию плаценты» и ее динамику.
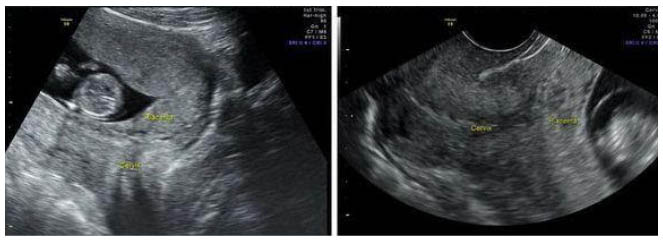 Диагноз ставят начиная с 20 недель, поскольку низкое расположение или предлежания плаценты на ранних сроках беременности могут исчезать.
Диагноз ставят начиная с 20 недель, поскольку низкое расположение или предлежания плаценты на ранних сроках беременности могут исчезать.
Лечение
Методы лечения прилежания плаценты определяются рядом факторов:
- Общим состоянием беременной/роженицы.
- Сроком беременности.
- Видом предлежания плаценты.
- Временем возникновения кровотечения и его интенсивностью.
- Степенью раскрытия шейки матки.
- Состоянием/положением плода.
- Состоянием гемостаза.
В первой половине беременности при отсутствии кровянистых выделений женщина может наблюдаться амбулаторно. При этом, она должна соблюдать строгий режим с исключением стрессовых ситуаций, физической нагрузки, половой жизни, поездок. При появлении кровянистых выделений беременная должна быть срочно госпитализирована в стационар.
При установлении диагноза предлежания плаценты во 2-й половине беременности, пациентка должна быть госпитализирована в стационар, особенно в случаях полного предлежания или наличия кровотечения. При удовлетворительного состоянии плода/беременной лечение в стационаре направлено на продление срока родов до 37-38 недель. С этой целью пациентке назначают:
- Строго дозированный постельный режим.
- Токолитическую терапию, направленную на расслабления гладких мышц матки, что способствует нормализации ее сокращений и является профилактикой преждевременных родов. С этой целью назначаются Магния сульфат, Но-шпа, β-адреномиметики (Гинипрал, Тербуталин, Ритодрин), блокаторы рецепторов окситоцина (Атозибан), ингибиторы простагландинов (Кеторолак, Индометацин), блокаторы кальциевых каналов (Нифедипин) и др. с учетом побочных эффектов.
- При необходимости проводят лечение анемии/устранение дефицита железа путем назначения препаратов 2/3-валентного железа перорально (Сульфат железа, Фумарат железа, Глюконат железа, Глицерил сульфат железа; Железа гидроксид полимальтозат, Железа протеин сукцинилат) или комбинированный препарат Сорбифер Дурулес, содержащий сульфат железа безводный и аскорбиновую кислоту).
- По показаниям — переливание свежезамороженной плазмы/эритроцитной массы.
- Одновременно показано назначение препаратов-дезагрегантов, препятствующих тромбообразованию (Магникор, Клексан, Гепарин, Аспирин кардио, Тромбо АСС, Кардиомагнил, Пентоксифиллин, Клопедогрел), сосудоукрепляющих препаратов (Аскорутин, Троксерутин, Квертин, Рутин, Токоферол и др.). При высоком риске преждевременных родов для профилактики у ребёнка синдрома дыхательных расстройств после родов показано назначение глюкокортикоидов (Бетаметазон, Преднизолон, Дексаметазон, Метипред, Медрол).
- Целесообразно назначение комплекса витаминов/минералов (Витрум, Супрадин), седативных средств (Валериана, настойка Пустырника, Глицин), транквилизаторов (Седуксен).
Повторные кровотечения, превышающие 200 мл, выраженная гипотония/анемия, одномоментное кровотечение с кровопотерей более 250 мл при полном предлежании плаценты являются показаниями к досрочному экстренному родоразрешению (кесарево сечение) независимо от жизнеспособности плода/срока гестации. При пролонгировании беременности до 36-38 недель родоразрешение проводится оптимальным методом. При полном предлежании плаценты/неполном предлежании, сочетающемся с отягощенным акушерско-гинекологическим анамнезом, тазовым/поперечным положением плода показано кесарево сечение. При неполном предлежании плаценты и наличии благоприятных условий (головное предлежание плода, зрелость шейки матки, хорошая родовая деятельность) возможны естественные роды.
Доктора
Лекарства
- Препараты для токолитической терапии (Магния сульфат, Но-шпа, Гинипрал, Тербуталин, Ритодрин, Атозибан, Кеторолак, Индометацин, Нифедипин).
- Препараты железа (Сульфат железа, Фумарат железа, Глюконат железа, Глицерил сульфат железа, Железа гидроксид полимальтозат, Железа протеин сукцинилат, Сорбифер Дурулес).
- Препараты-дезагреганты (Магникор, Клексан, Гепарин, Аспирин кардио, Тромбо АСС, Кардиомагнил, Пентоксифиллин, Клопедогрел).
- Сосудоукрепляющие препараты (Аскорутин, Троксерутин, Квертин, Рутин, Токоферол и др.).
- Глюкокортикоиды (Бетаметазон, Преднизолон, Дексаметазон, Метипред).
- Седативные препараты (Валериана, настойка Пустырника, Глицин).
Процедуры и операции
При кровотечениях из половых путей при наличии предлежания плаценты после 20 недели беременности: кесарево сечение; перевязка подвздошных, маточных, яичниковых артерий; компрессионные гемостатические швы; гистерэктомия.
Диета
Специальной диеты нет. Рекомендуется сбалансированное питание с повышенным содержанием белка. Однако при развитии осложнений в виде анемии показано назначение диеты с достаточным содержанием железа и фолатов.
Профилактика
Профилактика предлежания плаценты включает:
- Раннее выявление/лечение генитальной патологии, гормональных нарушений и воспалительных заболеваний репродуктивных органов, а также экстрагенитальной патологии.
- Тщательную подготовку к беременности.
- Отказ от искусственных абортов.
Последствия и осложнения
Низкое предлежание плаценты может вызывать ряд негативных последствий и осложнений в виде:
- Рецидивирующего кровотечения из половых органов.
- Самопроизвольного прерывания беременности.
- Преждевременных родов.
- Плацентарной недостаточности (с гипоксией плода).
- Анемии.
- Гипотонии.
- Неправильному (поперечное, тазовому) положению плода.
- Аномалии родовой деятельности.
Прогноз
Прогнозы при предлежании плаценты определяется своевременной диагностикой, видом предлежания плаценты, адекватностью терапии и рядом других причин, оказывающих влияние на исход родов (кровопотеря, состояние беременной и плода, показатели органов кроветворения/сердечно-сосудистой системы). Прогнозы при краевом предлежании плаценты при отсутствии кровотечений более благоприятны и в большинстве случаев удается плод доносить до 38 недель и родить естественным путем здорового ребенка. Прогноз при полном предлежании с большой кровопотерей менее благоприятен, а детская/материнская смертность варьирует в пределах 3-5%. Более благоприятным исходом при для плода/матери является кесарево сечение.
Список источников
- Колчина В.В. Факторы, влияющие на неблагоприятное течение беременности у пациенток с низкой плантацией /В.В. Колчина // Современные проблемы науки и образования. - 2014. - №3.
- Колчина В.В. Разработка стандарта ведения беременных с низкой плацентацией в ранние сроки гестации / В.В. Колчина // Материалы конференции «Инновационные разработки молодых ученых Воронежской области на службу региона». - 2013. - С. 66-68.
- Акушерство. Национальное руководство/ Под ред. Айламазяна Э.К., Кулакова В.И., Радзинского В.Е., Савельевой Г.М. - М.: ГЭОТАР-Медиа, 2014. - 1200 с.
- Давыдов A.И., Агрба И.Б., Волощук И.Н. Патогенез патологии прикрепления плаценты: роль факторов роста и других иммуногистохимических маркеров // Вопросы гинекологии, акушерства и перинатологии. - 2012. – Т. 11, № 1.- С. 48-54.
- Баев О.Р. Аномалии прикрепления плаценты // Вопросы гинекологии, акушерства и гинекологии. - 2009.- №5.- С.3-6.






 Магния сульфат
Магния сульфат Но-шпа
Но-шпа Гинипрал
Гинипрал Сульфат Железа
Сульфат Железа Пентоксифиллин
Пентоксифиллин Нифедипин
Нифедипин Магникор
Магникор Кардиомагнил
Кардиомагнил Бетаметазон
Бетаметазон Дексаметазон
Дексаметазон Троксерутин
Троксерутин











Последние комментарии
вера: Сыну было 4 мес, путал день с ночью, укачивала часами, решила попробовать Дормикинд ...
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.