Синдром Бадда–Киари
Общие сведения
Синдром Бадда–Киари представляет собой патологию, в основе которой лежит обструкция (тромбоз) печёночных вен на уровне их впадения в систему нижней полой вены, что сопровождается нарушением печеночного кровотока (оттока из печени крови). Следует учитывать, что многие авторы выделяют отдельно «болезнь Бадда-Киари» и «синдром Бадда–Киари». В основе болезни Бадда-Киари лежит развитие облитерирующего эндофлебита печеночных вен в области их впадения в нижнюю полую вену, который сопровождается сужением просвета на фоне воспаления, что приводит к нарушению венозного оттока и сопровождается высоким риском развития тромбоза. Это самостоятельное первичное заболевание, вызванное в большинстве случаев врожденными аномалиями сосудов печени. Синдром Бадда-Киари представляет собой вторичный симптомокомплекс, который клинически сходен с болезнью Бадда-Киари, возникающей также при нарушениях оттока крови из вен печени, однако он с органическими изменениями в венах не связан. Мы будем рассматривать их как одну нозологическую форму, поскольку в МКБ-10 «болезнь Бадда-Киари» не упоминается (Википедия).
Процесс тромбообразования может охватывать как всю выносящую систему венозного тракта печени, так и охватывать отдельные ветви вен печени с поражением лишь отдельных участков. Синдром Бадда–Киари относится к редкой патологии: частота поражения составляет 1:100 000 населения. Патология чаще всего встречается у женщин в возрасте 40-50 лет.
Печень чрезвычайно многофункциональный орган, состояние которой во многом определяют работу организма и нарушение кровоснабжения в печени оказывает негативное влияние на всех органы/системы, приводит к общей интоксикации. В 20% случаев синдром Бадда–Киари вызван гематологическими нарушениями, в 9-10% — злокачественными опухолями, а в 30-40% случаев сопутствующие заболевания выявить не удается. Наиболее часто (около 60% случаев) заболевание имеет подострое/хроническое течение с относительно медленным нарастанием симптоматики — диуретикорезистентного асцита, гепато-спленомегалии.
Особую опасность представляет острый характер течения заболевания, при котором пациент нуждается в оказании срочной медицинской помощи, в то время как при хроническом течении длительность жизни может варьировать в диапазоне 7-10 лет.
Патогенез
В основе патогенеза лежат нарушения оттока из печени венозной крови, что приводит к постепенному повышению синусоидального давления/развитию портальной гипертензии. Как следствие снижается в печени венозная перфузия портального тракта, что приводит к портальным тромбозам и дальнейшим гипоксическим повреждениям клеток паренхимы печени. К повреждающему фактору также следует отнести и высвобождение свободных радикалов, как ответ на ишемию. Совокупность этих процессов приводит к некрозу гепатоцитов с постепенным развитием прогрессирующего фиброза, узловой регенеративной дисплазии, что в конечном итоге завершается циррозом печени.
Классификация
Синдром Бадда-Киари по генезу принято делить на:
- первичный, который обусловлен тромбозом в отсутствие какого-либо сдавления объемными образованиями, наличия паразитарных заболеваний, прорастаний злокачественных новообразований;
- вторичный (при наличии опухолей брюшной полости, циррозе/очаговых поражениях печени, висцеральном мигрирующем тромбофлебите, перикардите, тромбозе нижней полой вены, полицитемии).
По течению синдрома Бадда-Киари выделяют:
- Острый синдром Бадда-Киари, обусловленный тромбозом печеночных вен/нижней полой вены. Симптомы синдрома Бадда-Киари возникают внезапно, имеют выраженный характер, отличаются быстрым прогрессированием и высоким риском летального исхода в течение нескольких дней.
- Подострый синдром Бадда-Киари. Характерно постепенное нарастание симптоматики, что обусловлено декомпрессией, в основе которой развитие коллатерального кровотока в печени.
- Хронический синдром Бадда-Киари. В основе его развития лежит чаще всего фиброз внутрипеченочных вен, вызываемый воспалительным процессом. Течение длительное (5-7 лет).
Причины
Синдром Бадда-Киари является полиэтиологическим заболеванием. Основной причиной первичного синдрома считается генетически обусловленная аномалия сосудов печени/их структурных компонентов или стеноз /облитерация печеночных вен.
Причинами вторичного синдрома могут быть:
- механические факторы (послеоперационная/посттравматическая закупорка печёночных вен или нижней полой вены);
- инфекционные/паразитарные заболевания (туберкулёз, сифилис, аспергиллёз, филяриоз, амебиаз, эхинококкоз и др.);
- доброкачественные/злокачественные новообразования (почечно-клеточная карцинома, гепатоцеллюлярная карцинома, лейомиосаркома нижней полой вены, опухоль Вильмса, опухоли надпочечников);
- коагулопатии (дефицит антитромбина II/протеинов С и S, антифосфолипидный синдром);
- гематологические нарушения (ночная пароксизмальная гемоглобинурия, полицитемия, тромбоцитоз, миелопролиферативные заболевания);
- воспалительные заболевания кишечника;
- прием оральных контрацептивов;
- беременность и роды;
- системные васкулиты;
- парентеральное питание (катетеризация у новорожденных нижней полой вены).
Симптомы
Клиническая симптоматика заболевания неоднородна и может варьировать от полного отсутствия симптомов до развития молниеносной печеночной недостаточности. Проявления синдрома во многом зависит от степени/быстроты окклюзии печеночных вен, а также от скорости развития латерального кровообращения, обеспечивающего в определенной степени декомпенсацию синусоидов печени.
Симптомы и их выраженность во многом определяются формой течения заболевания. При острой форме симптомы развиваются быстро и сильно выражены: характерна сильная боль в животе (преимущественно в области правого подреберья), частая тошнота и периодическая рвота. Размеры печени увеличены, появляется умеренная желтуха. При вовлечении в патологический процесс полой вены — расширение подкожных вен на теле/отечность нижних конечностей. Венозные коллатерали не формируются. Через несколько суток развивается почечная недостаточность, гидроторакс, асцит, которые резистентны к терапии и сопровождаются кровавой рвотой. Острая форма сопровождается высоким риском развития комы и летального исхода.
Наиболее часто (около 60% случаев) встречается подострое течение, для которого характерно относительно медленное нарастание диуретикорезистентного асцита cо слабой желтушностью кожи, гепато-спленомегалией, а также варикозно расширенными венами пищевода. Асцит/некроз гепатоцитов чаще минимальны, поскольку синусоиды подвергаются декомпрессии, что обусловлено развитием коллатерального кровотока.
Хроническая форма (регистрируется в 80%) в большинстве случаев долго не манифестирует клинической симптоматикой. Синдром Бадда-Киари характеризуется лишь увеличением размеров печени, повышенной утомляемостью и слабостью. Постепенно под нижним правым ребром появляется дискомфорт и рвота. При дальнейшем развитии заболевания увеличивается селезенка и формируется цирроз печени с развитием печеночной недостаточности.
Анализы и диагностика
Как диагностируют cиндром Бадда–Киари? Заболевание диагностируют при наличии характерных симптомов: гепатомегалии/асцита на фоне увеличения свертываемости крови. Окончательная постановка диагноза проводится на основании лабораторных и инструментальных обследований.
Лабораторные методы: в общем анализе крови повышение СОЭ/числа лейкоцитов; в коагулограмме — рост протромбинового времени; увеличение активности ферментов печени по данным биохимического анализа крови.
Инструментальные методы включают:
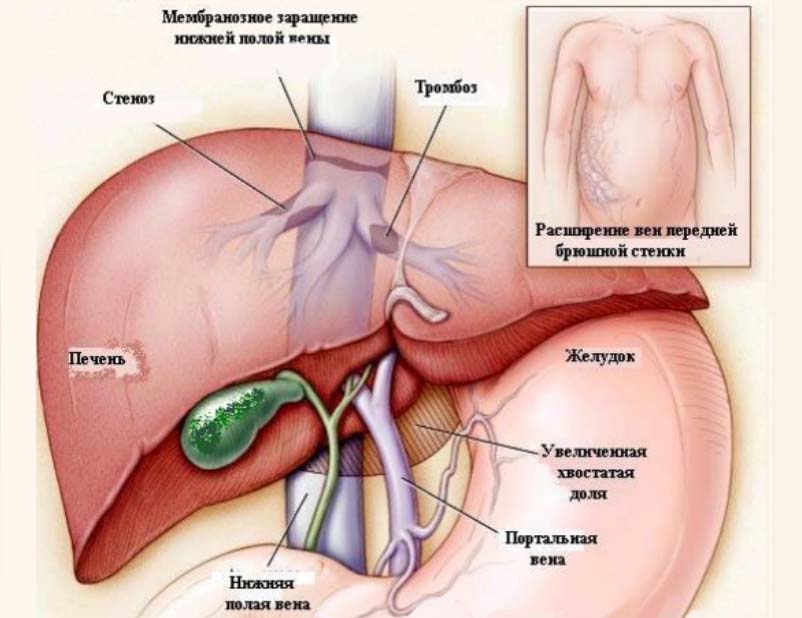
- Допплеровское УЗИ сосудов печени — выявляется стеноз/тромбоз просвета печеночных вен, отсутствие визуализации вен печени, изменения нижней полой вены.
- МРТ в пульсовом режиме позволяет визуализировать нижнюю полую вену на всей ее протяженности.
- Печеночная венография — позволяет определить наличие тромба в просвете сосуда, оценить сеть коллатералей между капсулой печени и венозными ветвями печеночных вен.
- Эхокардиоскопия — назначается для исключения миксомы правого предсердия/застоя в большом круге (констриктивный перикардит/недостаточность трехстворчатого клапана).
- Биопсия печени и гистологическое исследование.
Подозревать наличие синдрома Бадда–Киари необходимо у лиц с тромбофилией при наличии асцита, нарушениях функции печени, болей в верхней части живота.
Лечение
Лечение заболевания комплексное, включающее консервативную терапию и хирургическое лечение. Только консервативная терапия может быть рекомендована больным, у которых отсутствует некроз гепатоцитов, невыраженная клиническая симптоматика, не нарушены функциональные показатели печени и асцит является хорошо контролированным.
На начальных стадиях назначаются антикоагулянты (Фраксипарин, Гепарин) а в случаях длительного применения для антикоагуляционного эффекта назначают Варфарин. В случаях свежего тромба больным с острой формой синдрома Бадда–Киари назначается тромболитическая терапия: Урокиназа или же тканевой активатор плазминогена (Гемаза, Актилизе, Ревелиза, Стрептокиназа, Тромбофлюкс и др.), который непосредственно вводят в тромбированную печеночную вену через яремный/бедренный доступ. При этом, чем тромболитическая терапия начата раньше, тем результаты лучше и благоприятней исход заболевания.
В случаях развития асцита ограничивается употребление натрия и назначаются диуретики (Фуросемид, Верошпирон), а при наличии устойчивости к лечению асцита назначают инфузии альбумина; при напряженном асците проводят парацентез. Показано также назначение гепатопротекторов (Гептрал, Эссенциале Н, Урсосан, Карсил, Гепарсил, Силарсил, Легалон); глюкокортикостероидов (Метилпреднизолон, Преднизолон); антиагреганты (Клопидекс, Аспирин).
Энцефалопатия, гепаторенальный синдром, коагулопатии свидетельствуют о недостаточной эффективности консервативной терапии и требуют активного восстановления нормального венозного оттока, то есть, проведения оперативного вмешательства.
Доктора
Лекарства
Фраксипарин, Гепарин, Варфарин, Урокиназа, Гемаза, Актилизе, Ревелиза, Стрептокиназа, Тромбофлюкс, Фуросемид, Верошпирон, Альбумин, Гептрал, Эссенциале Н, Урсосан, Карсил, Гепарсил, Силарсил, Легалон, Метилпреднизолон, Преднизолон, Клопидекс, Аспирин.
Процедуры и операции
Из методов хирургического вмешательства могут использоваться ангиопластика, шунтирующие процедуры (расширение/протезирование верхней полой вены), трансплантация печени.
Диета
Специальной диеты при синдроме Бадда-Киари нет, однако рекомендуется ограничение в рационе питания приема натрия и воды.
Профилактика
Специфическая профилактика не разработана. Замедлить развитие патологического процесса и снизить риск развития печеночной недостаточности можно в случаях раннего выявления болезни, что возможно при регулярном прохождении профилактических осмотров.
Последствия и осложнения
К относительно часто встречаемым осложнениям синдрома Бадда-Киари относятся печёночная недостаточность, асцит, портальная гипертензия, гепаторенальный синдром, желудочно-кишечные кровотечения.
Прогноз
Прогноз при синдроме Бадда-Киари определяется множеством факторов: этиологическими особенностями синдрома, его течением (острое/хроническое), выраженностью нарушений функции печени, степенью распространения окклюзии, а также возможностью ее устранения. При длительно текущем процессе на фоне адекватной симптоматической терапии продолжительность жизни может достигать 5-7 лет.
При острой форме синдрома Бадда-Киари прогноз неблагоприятный. Показатели десятилетней выживаемости в среднем составляют 55%. Причиной смерти в большинстве случаев является печеночная недостаточность. К факторам, существенно ухудшающими прогноз, относятся: пожилой мужской пол, возраст 60+, наличие злокачественных опухолей (почек/печени, надпочечников).
Список источников
- Европейская ассоциация по изучению печени (EASL). Клинические рекомендации EASL: заболевания сосудов печени. Journal of Hepatology 2016.
- Подымова С.Д. Болезни печени. 4-е издание. Руководство для врачей. — М.: Медицина. — 2005. — 767 с.
- Ермолова Т. В., Котив Б. Н., Олейник В. В., Юхнова О. О. Синдром Бадда-Киари у молодой женщины с тромбофилией и хроническим миелопролиферативным заболеванием. Экспериментальная и клиническая гастроэнтерология. 2019; 170(10): 101–104.
- Подымова С.Д. Сосудистые заболевания печени с нарушением венозного оттока: синдром Бадда Киари и синдром синусоидальной обструкции // Практическая медицина. 2014. — №1, с. 30-33.
- Просолено К.А. Заболевания печеночных вен // Здоровье Украины. 2009. — № 9. С. 41-43.






 Фраксипарин
Фраксипарин Гепарин
Гепарин Варфарин
Варфарин Стрептокиназа
Стрептокиназа Фуросемид
Фуросемид Верошпирон
Верошпирон Гептрал
Гептрал Урсосан
Урсосан Метилпреднизолон
Метилпреднизолон Преднизолон
Преднизолон













Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...