Перелом лучевой кости
Общие сведения
Перелом лучевой кости представляет собой нарушение целостности лучевой кости, обусловленное различного рода травматическим воздействием.
Перелом может возникать на различном уровне лучевой кости:
- в области головки или шейки;
- в нижней или средней трети;
- перелом шиловидного отростка.
Перелом луча встречается у лиц обоего пола и любого возраста, однако, переломы диафиза/повреждения верхней части лучевой кости обнаруживаются чаще у детей, лиц молодого/среднего возраста, а переломы в типичном месте (перелом дистального метаэпифиза) — у лиц пожилого возраста. В 75% случаев встречается закрытый перелом луча.
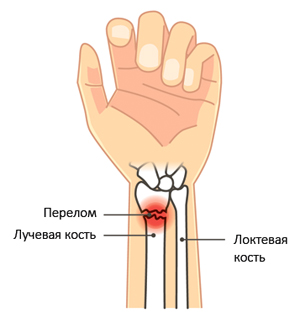 В практике наиболее часто встречается так называемый перелом лучевой кости в типичном месте. Под «типичным местом» подразумевается переломы лучевой кости в области несколько выше запястья (дистальная часть лучевой кости, с локализацией повреждения ближе к кисти руки). На его долю приходится около 72% всех переломов луча. Перелом в типичном месте является наиболее распространенным у женщин в возрасте 70-75 лет, что во многом обусловлено явлением остеопороза (снижением массы кости, структурных нарушений — нарушение микроархитектоники трабекул/появление микропереломов, увеличение порозности кортикальной кости), способствующего снижению прочности кости, нарушению структуры/качества костной ткани.
В практике наиболее часто встречается так называемый перелом лучевой кости в типичном месте. Под «типичным местом» подразумевается переломы лучевой кости в области несколько выше запястья (дистальная часть лучевой кости, с локализацией повреждения ближе к кисти руки). На его долю приходится около 72% всех переломов луча. Перелом в типичном месте является наиболее распространенным у женщин в возрасте 70-75 лет, что во многом обусловлено явлением остеопороза (снижением массы кости, структурных нарушений — нарушение микроархитектоники трабекул/появление микропереломов, увеличение порозности кортикальной кости), способствующего снижению прочности кости, нарушению структуры/качества костной ткани.
Лучевая кость руки представляет длинную неподвижную парную трубчатую кость в составе костей предплечья, имеющую трехгранную форму с передней/задней и боковой поверхностями и передним/задним/межкостным краями. Располагается со стороны I пальца, рядом с локтевой костью с которой они взаимосвязаны и зависимы друг от друга. Эти кости соединяются внизу с костями запястья, формируя лучезапястный сустав, а вверху эти кости участвуют в образовании локтевого сустава. Лучевая кость ответственна за функциональную подвижность предплечья в локтевом суставе. Однако, при этом, переломы лучевой кости встречаются намного чаще, чем локтевой.
Ниже на рисунке представлена лучевая и локтевая кости и их дислокация относительно друг друга:
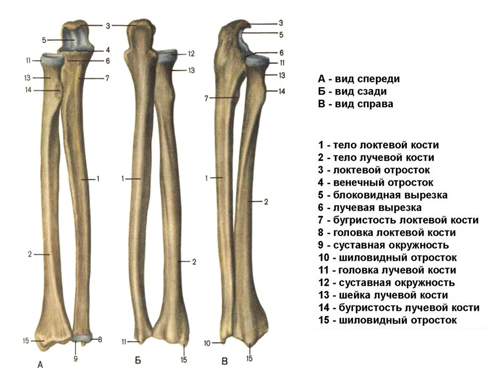
Строение лучевой и локтевой костей в правом предплечье
Переломы луча могут быть как изолированными, так и сочетаться с другими повреждениями. В практике чаще встречаются сочетанные переломы плеча (лучевой/локтевой кости). При этом, полные переломы лучевой/локтевой кости, как правило, сопровождаются смещением фрагментов костей по длине, ширине, под углом или вокруг продольной оси. При нетипичном механизме травмы (падение с большой высоты, автодорожные/производственные травмы) возможны сочетанные травмы других костей конечностей (переломы позвоночника, ребер, костей таза, повреждения внутренних органов, повреждение почки, повреждение грудной клетки, повреждение мочевого пузыря и тупая травма живота).
Патогенез
В основе патогенеза патологического перелома лежат количественные/структурные изменения костной ткани, которые существенно снижают прочность кости. К ним относятся уменьшение массы кости и как следствие снижение механической прочности кости и структурные изменения — нарушения микроархитектоники трабекул, увеличение порозности кортикальной кости и накопление микропереломов трабекул, что напрямую влияет на прочность кости, независимо от ее массы. Таким образом, в патогенезе патологических переломов лежит существенное уменьшением в единице объема массы кости, нарушение прочностных/структурных характеристик костной ткани.
Классификация
В основу классификации переломов лучевой кости положены такие факторы как природа и характер перелома, линии перелома, смещение обломков, наличие осколков, наличие перелома локтевой кости и др., в соответствии с чем выделяют следующие виды перелома луча.
В соответствии с природой перелома выделяют:
- Травматические переломы со смещением и без смещения, возникающие при воздействии на лучевую кость механического фактора в виде падения, скручивания, удара, чрезмерной физической нагрузки.
- Патологические переломы, возникающие в результате снижения минеральной плотности/нарушения прочностных/структурных характеристик кости (остеопороз).
В зависимости от линии перелома выделяют поперечные, косые, винтообразные (спиральный перелом), продольные, вколоченные, Т-образные, оскольчатые переломы.
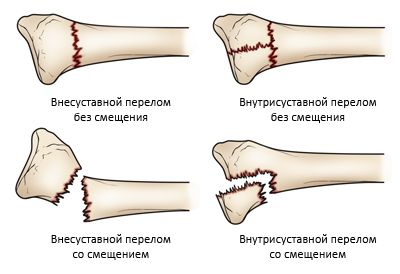
В зависимости от наличия/отсутствия нарушения целостности кожи выделяют:
- Открытый перелом с повреждением (нарушением) кожного покрова. При этом, отломки лучевой кости выходят наружу.
- Закрытый перелом без повреждений кожи.
В зависимости от соотношения отломков лучевой кости выделяют:
- Перелом лучевой кости без смещения отломков кости (повреждение по типу трещины). Переломы такого вида в большинстве случаев дополнительных вмешательств (кроме фиксации) не требуют.
- Перелом лучевой кости со смещением (осложненный перелом с высоким риском повторного смещения).
Анатомическая классификация, согласно которой выделяют:
- внесуставные переломы — перелом тела (диафиза) кости;
- внутрисуставные переломы — перелом головки лучевой кости (шейки);
- перелом шиловидного отростка.
Причины перелома головки лучевой кости
Наиболее частая причина перелома лучевой кости является бытовая/производственная/спортивная травма. Реже — переломы обусловлены явлением остеопороза. Уровень перелома лучевой кости определяется характером/местом травматического воздействия:
- Переломы нижней трети луча — основной причиной является падение человека с упором на ладонь/тыльную поверхность кисти, реже травма провоцируется сильным ударом на уровне дорсальной поверхности запястья.
- Переломы средней трети луча —основной причиной является удар по лучевой стороне предплечья.
- Переломы верхней трети —основной причиной является падение человека на вытянутую слегка отведенную руку.
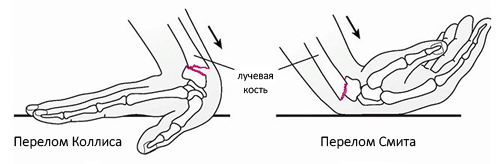
Переломы в типичном месте без смещения/со смещением фрагментов возникают как правило, в случаях падения человека с опорой на вытянутую руку. С учетом характера смещения принято выделять несколько разновидностей повреждений – переломы Коллеса, при котором дистальный фрагмент смещается к тылу и переломы Смита, при котором дистальный фрагмент смещается к ладони (рис. ниже).
Основной причиной перелома лучевой кости в зоне диафиза является удар по лучевой стороне предплечья. Перелом лучевой кости в области головки обычно возникает в результате падения человека на вытянутую слегка отведенную руку. В 60% случаев отмечается сочетанное повреждение других анатомических структур с вывихом костей предплечья. Сочетанный перелом лучевой кости с вывихом в лучезапястном суставе локтевой кости? (повреждение Галеацци) образуются при падении человека на разогнутую пронированную кисть, сопровождающееся сопутствующим сдавлением отечными мягкими тканями вен, артерий и нервов.
Существенно повышают вероятность перелома такие факторы, как:
- остеопороз/остеомаляция — снижение плотности костной ткани/нарушения процесса окостенения костного матрикса;
- слабость мышц/связочного аппарата предплечья и кисти;
- недостаточная физическая подготовка;
- повышенная масса тела;
- заболевания локтевого/лучезапястного сустава;
- наличие в прошлом травм верхних конечностей;
- прием лекарственных препаратов, оказывающих влияние на метаболизм костной ткани: цитостатики, глюкокортикоиды, антидепрессанты, противосудорожные препараты и др.
Причины, увеличивающие вероятность падений, как основного фактора, можно разделить на внешние и внутренние:
- Внешние причины обусловлены бытовыми и ситуационными факторами: неровная/скользкая поверхность, слабое освещение и др.
- Внутренние причины вызваны непосредственно физическим состоянием человека: слабым зрением, астенией, снижением слуха, ортостатическими нарушениями, деменцией, снижением подвижности суставов, низкой физической активностью, употреблением медикаментов, влияющих на неврологический статус.
Симптомы
К основным симптомам перелома лучевой кости относятся:
- Болезненность. Пациенты жалуются на острую боль, которая усиливается при попытке вращения предплечьем (совершения ротационных движений). Болевой синдром особенно интенсивен при открытом переломе, особенно со смещением фрагментов.
- Крепитация костных отломков. Проявляется под пальцами при попытке сместить кости в виде ощущения характерного хруста, однако не рекомендуется проверять наличие крепитации самостоятельно поскольку это может привести к еще большему смещению костных фрагментов.
- Местный отек тканей. Обусловлен каскадом реакций, способствующих развитию воспалительного процесса, при котором отмечается расширение кровеносных сосудов и частичное пропотевание жидкости в ткани, что и способствует появлению припухлости. В случае появления гематомы в месте перелома, со временем место отека приобретает багрово-синюшный оттенок.
- Патологическая подвижность в руке. Является абсолютным признакам перелома, однако проводить ее проверку может только медицинский работник.
- Укорочение руки. Симптом встречается в случаях перелома лучевой/локтевой кости со смещением фрагментов по длине.
Однако для каждой локализации перелома лучевой кости характерна специфическая симптоматика. Так, в случае перелома головки лучевой кости характерно появление в локтевом суставе резкой боли, которая усиливается при пальпации, попытке согнуть/повернуть руку. При осмотре — деформация сустава, ограничение движений, гемартроз и отек. Особенно резкое ограничение отмечается при совершении ротационных движений предплечьем. В случаях сочетания перелома головки луча с вывихом предплечья присутствует более грубая деформация, движения в суставе полностью отсутствуют, часто имеет место нарушения кровоснабжения/чувствительности в дистальных отделах (немеют пальцы).
При изолированных переломах диафиза луча симптоматика чаще стертая: в области перелома возникает припухлость, жалобы на боль, которые усиливаются и ротационных движениях и ощупывании места перелома. Патологическая подвижность/крепитация как правило, отсутствуют, что обусловлено удержанием межкостной мембраной/целой локтевой костью фрагментов лучевой кости.
Перелом луча в типичном месте сопровождается резкой болью, кровоизлияниями и отеком. Возможна патологическая подвижность и крепитация. В случаях смещения фрагментов присутствует видимая деформация в проекции немного выше лучезапястного сустава. Пальпация/движения резко болезненны.
При повреждении Галеацци — боль в средней/нижней трети предплечья, и при тяге за пальцы усиление болевого синдрома, появление выраженной припухлости, возможно образование подкожных гематом. Любые движения в лучезапястном суставе крайне ограничены. Отличительными особенностями этого вида перелома являются частые повреждения нервов, а также развитие компартмент-синдрома, проявляющегося сдавлением отечными мягкими тканями нервных волокон, вен и артерий. Часто сопровождается выпадением чувствительности/движений в области кисти. Усиливающееся напряжение мягких тканей, мучительная нарастающая боль и указывают на наличие компартмент-синдрома.
Анализы и диагностика
Постановка диагноза «перелом лучевой кости» проводится на основании сбора анамнеза (наличие воздействия травмирующего фактора), физикального обследования (боль/отек в области предплечья, вынужденное положение руки, деформация в области предплечья, укорочение верхней конечности, патологическая подвижность, крепитация отломков и др.) и данных инструментального обследования — рентгенологический снимок в нескольких проекциях, позволяющий оценить характер и степень тяжести перелома (локализация, со смещением или без, наличие внутрисуставных повреждений и сопутствующих переломов локтевой кости).
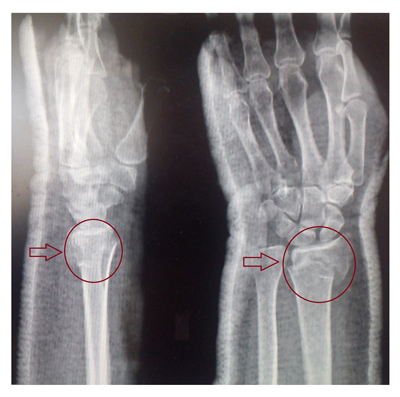
Рентгеновский снимок перелома лучевой кости в типичном месте
При подозрении на повреждения мягких тканей (мышц, сосудов, нервных волокон) может назначаться КТ/МРТ.
Лечение перелома лучевой кости
Основными задачами лечения переломов являются восстановление анатомической форы кости; обеспечение стабильности ее фиксации; профилактика осложнений; проведение комплексного реабилитационно-восстановительного лечения. Лечение перелома лучевой кости в зависимости от локализации/характера перелома может проводится как консервативным, так и оперативным путем. Рассмотрим кратко лишь лечение перелома луча в типичном месте (дистального метаэпифиза лучевой кости). До настоящего времени лечение переломов этой локализации наиболее часто проводится методом закрытой ручной репозиции с последующей иммобилизацией кости гипсовой лонгетой, которую оставляют на несколько дней, до момента пока не спадает отечность, после чего накладывается гипсовая повязка на 4-5 недель.
 Недостатком данного метода является трудность осуществления точной репозиции фрагментов кости, поскольку в случаях со смещением даже минимальное смещение суставных поверхностей/укорочение лучевой кости (2 мм) может служить причиной развития остеоартроза кости. В практике значительная часть переломов в типичном месте плохо поддается закрытой ручной репозиции и сохраняет стабильность при последующей иммобилизации гипсовыми повязками, то есть, они являются нестабильными, имеют склонность ко вторичному смещению, что обуславливает необходимость использования оперативных методов лечения.
Недостатком данного метода является трудность осуществления точной репозиции фрагментов кости, поскольку в случаях со смещением даже минимальное смещение суставных поверхностей/укорочение лучевой кости (2 мм) может служить причиной развития остеоартроза кости. В практике значительная часть переломов в типичном месте плохо поддается закрытой ручной репозиции и сохраняет стабильность при последующей иммобилизации гипсовыми повязками, то есть, они являются нестабильными, имеют склонность ко вторичному смещению, что обуславливает необходимость использования оперативных методов лечения.
В ряде случаев для лучшей фиксации отломков кости используют чрезкожную фиксацию спицами (закрытый остеосинтез спицами) с проведением контрольной рентгенографии. Срок срастания при переломе лучевой кости руки зависит от целого ряда факторов: точности репозиции фрагментов кости, индивидуальных особенностей организма и в среднем составляет 4-5 недель. При неудачной репозиции проводится повторное вправление, что увеличивает срок срастания кости.
Медикаментозное лечение включает назначение обезболивающих препаратов:
- местноанастезирующих препаратов: Прокаин;
- ненаркотических анальгетиков: Анальгин, Баралгин;
- НПВС: Кеторолак, Кетонал, Ибупрофен, Диклофенак;
- опиоидных анальгетиков: Тримеперидин, Трамадол.
Для ускорения срастания кости назначают препараты кальция в комплексе с витамином Д: Кальций-Д3 Никомед Форте, Кальцемин, Кальцемин Адванс и др. При повреждениях нервных волокон — витамины группы В.
После оперативного лечения перелома, а также в случаях открытого перелома луча проводится антибактериальная терапия: Цефазолин, Цефуроксим, Цефтриаксон и др.
Доктора
Лекарства
- Местноанестезирующие препараты: Прокаин.
- Ненаркотические анальгетики: Анальгин, Баралгин;
- НПВС: Кеторолак, Кетонал, Ибупрофен, Диклофенак.
- Опиоидные анальгетики: Тримеперидин, Трамадол.
- Антибактериальные препараты: Цефазолин, Цефуроксим, Цефтриаксон.
- Препараты кальция: Кальций-Д3 Никомед Форте, Кальцемин, Кальцемин Адванс, Кальцемин Сильве.
- Витамины группы В: В1, В6, В12.
Процедуры и операции
Наиболее распространенным методом оперативного лечения переломов лучевой кости в типичном месте является чрескостный наружный остеосинтез с использованием аппаратов различных конструкций для внешней фиксации, один из которых представлен ниже.
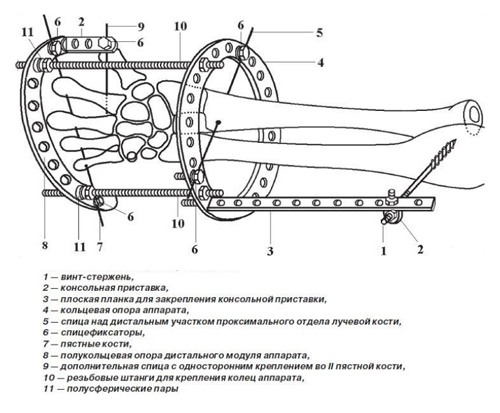
Схема выполнения разработанного способа чрескостного остеосинтеза переломов дистального эпиметафиза лучевой кости
При сложных переломах со значительными смещениями костных фрагментов проводится открытая репозиция и их внутренняя фиксация пластинами различной формы (рис. ниже).
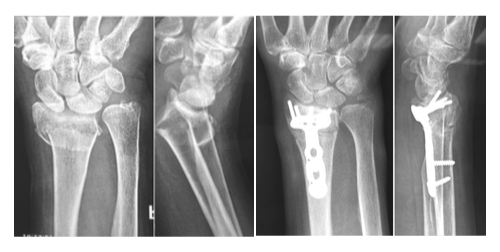
Внутренняя фиксация перелома лучевой кости пластинами
После сращения кости и снятия гипсовой повязки назначается курс реабилитации. Реабилитация после перелома лучевой кости проводится индивидуально с учетом характера перелома.
Реабилитация включает физиотерапию:
- УВЧ;
- УФО;
- электрофорез;
- магнитотерапию;
- лазеротерапию;
- тепловые процедуры (парафино/озокеритолечение, грязелечение);
- лимфодренаж;
- рефлексотерапию;
- комплекс ЛФК, включающий набор восстановительных физических упражнений для активизации движений в пальцах кисти, лучезапястном/локтевом суставах;
- массаж рук.
Длительность реабилитации зависит от ряда факторов: тяжести травмы, наличия осложнений, возраста больного, мешающих срастанию костной ткани. Соответственно, если пациент пожилого возраста, или имеет место инфекция мягких тканей, сахарный диабет и другие отягощающие факторы, то восстановление будет более длительным. Также реабилитация после перелома лучевой кости со смещением всегда занимает более длительный период (месяц и более).
Разработать и восстановить функцию руки после перелома луча хорошо помогают специальные упражнения и массаж мышц/суставов. В интернете можно найти различные видео упражнений, однако следует предупредить, что разработка руки должна проводится под руководством врача ЛФК в начале в кабинете (подбор упражнений и изучение правильности их выполнения), а затем и самостоятельно дома.
Ниже приведена подборка простых упражнений остеопата Максима Поддуева, позволяющих восстановить объем движения в лучезапястном/локтевом суставах, мягкие ткани, купировать болевой синдром при движении предплечья и пальцев кисти:
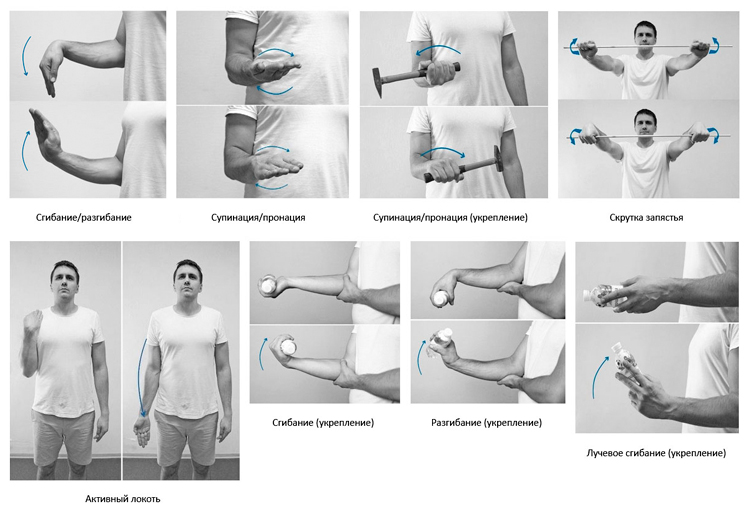
Комплекс восстановительных упражнений
После перелома лучевой кости полезны упражнения на мелкую моторику (написание текста, печатание на компьютере, рисование, перебирание зерен крупы/гороха).
Диета

Диета при переломах
- Эффективность: лечебный эффект через месяц
- Сроки: 2 месяца
- Стоимость продуктов: 1600-1800 рублей в неделю
На всем протяжении срастания кости показано диетическое питание, основной задачей которого является ускорение процесса срастания. Диета при переломах должна содержать животный белок в количестве около 100 г/в сутки в состав которого входят аминокислоты, участвующие в процессе образования костной ткани (аргинин, лизин, глютамин, пролин, глицин, цистин). Основными продуктами содержащим животный белок является диетические сорта красного мяса, курица, рыба, куриные яйца, творог и молочные продукты.
Важнейшую роль в образовании костной ткани играет кальций, магний, фосфор и цинк, поэтому рацион питания должен включать продукты, содержащие эти элементы. Источником кальция являются молочные продукты (творог/сыры), молоко, кисломолочные продукты, фундук, салат, кунжутное семя, шпинат. Следует учитывать, что эффективного всасывания кальция в рационе питания должны присутствовать продукты, богатые витамином D (рыбий жир/жирная морская рыба).
Основным источником органических соединений фосфора являются мясо, рыба, молоко, говяжья печень, фасоль, желток, икра осетровых, грецкие орехи, гречневая/овсяная крупы, молочные продукты. Необходимое количество поступления магния в организм обеспечит включение в рацион питания таких продуктов как изделия из муки грубого помола, бобовые, крупа пшеничная, овсяная и гречневая (ядрица), фундук, сухое молоко, бананы кофе в зернах, миндаль.
А цинком богаты отруби, дрожжи, бобовые, морепродукты, зерна злаков, говядина, молочные продукты, грибы, какао, кунжутное семя, тыквенные семена, арахис, семена подсолнечника, картофель, лук.
Для улучшения процессов метаболизма необходимо включать в рацион питания витаминов группы В, D, С, А, Е, которые являются катализаторами реакций, необходимых для заживлении переломов. Так витамин D организм может получать из рыбьего жира, куриного желтка, жирной морской рыбы (шпроты); витамин С содержится в шиповнике, облепихе, фруктах/ягодах; витамины группы в субпродуктах (почки, свиная/говяжья печень), крупах, грецких орехах, сладком перце, фундуке, молоке, дрожжах, чесноке; витамин Е — в растительных маслах холодного отжима. Перелом лучевой кости срастается в среднем за 27-35 дней и на всем этом протяжении, а также на протяжении еще 1-2 месяцев необходимо соблюдать диету.
Профилактика
Профилактика перелома лучевой кости сводится:
- к предупреждению бытовых/спортивных травм;
- включению в рацион питания, продуктов, укрепляющих кости;
- при патологических переломах — профилактика/ своевременное лечение остеопороза.
Последствия и осложнения
К наиболее частым осложнениям перелома лучевой кости относится ее неправильное сращивание. При этом, тяжесть последствий может широко варьировать в зависимости места перелома/степени деформации кости и может быть представлена:
- Синдромом Зудека-Турнера (хронический болевой синдром/рефлекторная симпатическая дистрофия). Патология имеет прогрессирующий характер и сопровождается хроническим болевым синдромом, деформацией конечности с нарушением ее функции, трофическими расстройствами, развитием тугоподвижность прилегающих суставов/остеопороза и часто заканчивающаяся инвалидизацией.
- Нестабильностью лучезапястного сустав/нарушением вращательной функции лучезапястного сустава.
- Укорочением предплечья.
- Снижение в кисти силы сжатия.
- Замедление роста лучевой кости/развитием лучевой косорукости.
- Деформирующим артрозом лучезапястного сустава.
- Контрактурой Фолькмана, развивающейся на фоне длительного компартмент-синдрома.
Осложнения наблюдаются преимущественно при отсутствии своевременного/адекватного лечения при сложных переломах луча и несоблюдении рекомендаций по продолжительности фиксации кости и коррекции на период заживления образа жизни.
Прогноз
В большинстве случаев при своевременном/адекватном лечении прогноз благоприятный. При несвоевременном обращении к врачу исходом сложных переломов могут быть более/менее выраженные ограничения разгибания. В 10-15% случаев может возникать асептический некроз головки лучевой кости с высоким риском развития посттравматического артроза, что обусловлено рубцовыми изменениями вследствие травмы/нарушением конгруэнтности суставных поверхностей.
Список источников
- Ашкенази А.И. Переломы лучевой кости в типичном месте // Хирургия кистевого сустава. - М, 1990.- С. 124-138.
- Воронцов П.М. Лечение переломов дистального метаэпифиза костей предплечья / П.М. Воронцов // Человек и его здоровье: Материалы / Российский национальный конгресс. - СПб., 1997. - С. 80.
- Ангарская, Е.Г. Особенности переломов лучевой кости в типичном месте / Е.Г. Ангарская, Б.Э. Мункожаргалов, Ю.Н. Благовещенский // Сибирский медицинский журнал. - 2008. - № 3. - С. 33-35.
- Aрдашев, И.П. Хирургическое лечение неправильно консолидированных переломов дистального метафиза лучевой кости / И.П. Aрдашев, В.Н. Дроботов, АВ. Иванов и др. // Современные наукоемкие технологии. - 2009. - № 12. - С. 19-21.
- Баховудинов, А.Х. Современное состояние проблемы комплексного болевого синдрома при переломе лучевой кости в типичном месте / А.Х. Баховудинов, B.А. Ланшаков, А.А. Панов и др. // Сибирский медицинский журнал. - 2009. - № 3. - С. 104-110.






 Анальгин
Анальгин Ибупрофен
Ибупрофен Кетонал
Кетонал Цефазолин
Цефазолин Цефуроксим
Цефуроксим Цефтриаксон
Цефтриаксон Кальций Д3 Никомед
Кальций Д3 Никомед Кальцемин Адванс
Кальцемин Адванс

















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...