Остеомаляция (размягчение костей)
Остеомаляция является системным метаболическим заболеванием, для которого характерно нарушение минерализации кости. При этом патологическом состоянии уменьшается минеральный компонент в единице объема кости и накапливается остеоид (неминерализованный костный матрикс). В результате несоответствия между образованным костным матриксом и его минерализацией, накопления остеоида — прочность кости снижается.
В целом общий объем костной ткани нормальный — есть минерализованная и неминерализованная ткань, но их соотношение меняется, поэтому жесткость и прочность костей уменьшаются, они становятся «размягченными», гибкими и увеличивается риск переломов. Размягчение костей наблюдается в детском и старческом возрасте, также бывает при беременности. У женщин эта патология отмечается в 10 раз чаще. У детей в процесс вовлекаются кости конечностей, у стриков — позвонки, а у беременных — кости таза. Данная патология встречается у 18% лиц, проживающих в пансионатах для престарелых.
Чаще всего у взрослых остеомаляция развивается при дефиците витаминов P, D, реже — при патологии почек, наследственных заболеваниях скелета, опухолях, которые секретируют фактор роста фибробластов-23.
Остеопороз и остеомаляция имеют отличия и не являются взаимоисключающими — у части пациентов одновременно выявляется остеопороз и остеомаляция. При остеопорозе снижается костная масса при нормальном соотношении минерального и органического компонента. При остеомаляции отмечается низкое содержание минерального компонента в единице костной ткани — соотношение изменяется пользу органических веществ, так как остеоид почти не обызвествляется.
Патогенез
Для процесса минерализации кости важны и необходимы фосфат, кальций и костная щелочная фосфатаза. При нехватке витамина D плохо всасывается кальций в ЖКТ и снижается уровень фосфора в крови, поэтому процесс минерализации нарушается. При нарушении обмена кальция, фосфора и дефиците витамина D вместо полноценной кости образуется неминерализованный или слабо минерализованный остеоид (скопление коллагеновых волокон, в котором мало минеральных солей). В зависимости от недостатка кальция или фосфата (основных элементов, которые придают прочность кости) остеомаляция разделяется на формы: кальципеническую и фосфоропеническую.
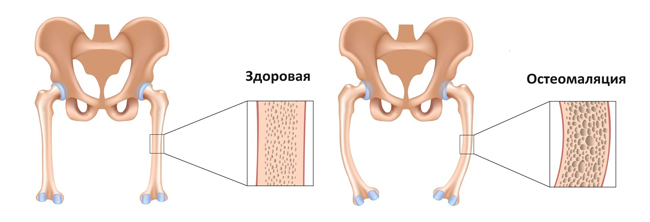
Отличие здоровой кости и кости с остеомаляцией
Больше 65% пациентов уверены, что кальций они получают в достаточном объеме из продуктов, но согласно исследованиям, питание не обеспечивает в нужном количестве кальций и витамин D. При дефиците витамина D кальций, даже поступивший в организм в достаточном количестве, не всасывается в кишечнике. При гипокальциемии паращитовидные железы, для поддержания уровня кальция в крови, начинают синтезировать гормон, который способствует выходу его из костей, что постепенно вызывает деминерализацию и остеомаляцию. Причина кальципенической формы —нарушения синтеза витамина Д (врожденные при генетических нарушениях) или приобретенные (заболевания кишечника, цирроз печени, недостаточное пребывание на солнце, вегетарианская диета, прием противосудорожных препаратов).
Фосфат — основной компонент кости, который обеспечивает минеральную плотность. Его чрезмерные потери или нарушение доставки в кости вызывают остеомаляцию. Почки поддерживают достаточный уровень кальция и фосфора в крови. Уровень фосфатов в крови зависит от их всасывания в ЖКТ и скорости выведения почками. Фосфоропеническая форма развивается при повышенной функции паращитовидных желез, недостатка этого элемента в пище, усиленной секреции почками (при опухолях, болезнях почек и наследственных обменных нарушениях).
При беременности и кормлении риск остеомаляции несколько увеличивается в виду того, что возрастает потребность в витамине Д и повышается нагрузка на почки. В этот период жизни женщины ранее незаметные дефициты макроэлементов и патологии манифестируют. В последнее время в патогенезе данной патологии придается значение нарушению фолатного цикла, проявлением которого являются не только патология ЦНС и сердечно-сосудистые заболевания у детей, но остеопатия и остеомаляция.
Классификация
Остеомаляция бывает нескольких форм:
- детская (юношеская);
- пуэрперальная (при беременности);
- климактерическая;
- старческая.
По преобладающему дефициту макроэлементов:
- кальципеническая;
- фосфоропеническая.
Клинические формы:
- Бессимптомная — при этой форме отсутствуют жалобы и очевидные признаки, но по результатам обследований (в частности, рентгенологического и денситометрии) выявляется уменьшение минеральной плотности кости.
- Манифестная — имеет клинические проявления — нарушение походки и мышечная слабость, которая связана дефицитом дефицитом витамина D, фосфора или кальция, участвующих в передаче нервно-мышечного импульса. Мышечная слабость, гипотония мышц и атрофия вызывают нарушение походки — она становится «ватной», появляется «утиная походка».
Причины
Размягчение костей у взрослых развивается при:
- Наследственных метаболических заболеваниях скелета. Так, Х-сцепленная фосфопеническая остеомаляция обусловлена мутацией в гене PHEX. При этом уменьшается минерализация костей следствие нарушения всасывания фосфора. Костная ткань «размягчается» и длинные трубчатые кости деформируются (варусная деформация нижних конечностей появляется на первом году жизни).
- Дефиците витамина D, который необходим для всасывания кальция и фосфора. Дефицит его ухудшает на 90% усвоение кальция и на 60% фосфора. Низкое потребление этого витамина сопровождается быстрой потерей костной ткани. При его дефиците выявляется транзиторная или постоянная гипокальциемия. Дефицит может быть вызван неполноценным питанием, недостаточным пребыванием на солнце, уменьшением синтеза активных метаболитов этого витамина в старческом возрасте. Последствия дефицита витамина при беременности — гиперпаратиреоз и остеомаляция у беременной, гипокальциемия у плода, отсроченная оссификация черепа, большой размер родничков и черепа. У детей в процессе роста развивается рахит, а при тяжелой форме появляются очаги остеомаляции в костях черепа, если размягчаются кости основания черепа, он давит на позвонки шеи.
- Вторичной и приобретенной гипофосфатемии. Состояние сниженного уровня фосфора отмечается при повышенной выработке паратиреоидного гормона при гиперпаратиреозе, дефиците витамина D, постоянном применении диуретиков, гипотиреозе, синдроме Кушинга, потреблении алюминий содержащих антацидов (при этом нарушается всасывание фосфатов в ЖКТ, развивается гипофосфатемия и фосфопеническая остеомаляция).
- Гипокальциемии, которая стимулирует секрецию паратиреоидного гормона (кальцитриола). В результате увеличивается выход кальция и фосфатов из костей и их поступление из кишечника.
- Заболеваниях пищеварительной системы. Отмечается недостаточное всасывании кальция в кишечнике.
- Эндокринных заболеваниях (гаперпаратиреоз, гипотиреоз, тиреотоксикоз).
- Болезнях почек (почечная остеодистрофия).
- Болезнях печени.
- Фосфатурических мезенхимальных опухолях, секретирующих ФРФ23 (фактор роста фибробластов 23), оказывающий фосфатурическое действие. При этом снижается уровень фосфора в крови. Большинство таких опухолей — это высокодифференцированные доброкачественные опухоли, которые встречаются в 50–55 лет, но может встречаться у детей. Этот вид опухолей возникают в костях или мягких тканях и располагаются в любом отделе тела. Выявить их магнитно-резонансной томографией и мультиспиральной компьютерной томографией сложно.
- Гипофосфатазии — наследственное заболевание, связанное с дефицитом щелочной фосфатазы и нарушением минерализации. Патология связана с мутацией в гене ALPL, который кодирует тканевой фермент щелочную фосфатазу.
Симптомы
Остеомаляция развивается постепенно и при всех формах проявляется снижением силы мышц, деформациями скелета, болью в костях, слабостью мышц и переломами, которые возникают при минимальной травме. На начальных стадиях деформация костей отсутствует.
Мышечная слабость связана с дефицитом фосфора, витамина D и кальция. Она характерная для клинической формы и влияет на нарушение походки. Распространенные боли в костях появляются в связи с деформацией костей и растяжением надкостницы. Боли чаще всего беспокоят в поясничном отделе, ногах и костях, реже – в грудной клетке и плечах. Они появляются при нагрузке и беспокоят в покое. При давлении на подвздошную кость появляется боль, которая не проходит после прекращения давления на нее. Характерным является трудности при подъеме ног и их разведении. С прогрессированием заболевания боли усиливаются и вызывают ограничение движений. Часто возникают парестезии. При осмотре пациента обнаруживают искривление позвоночника, боль при пальпации костей (они чувствительны к давлению), деформации грудной клетки. В тяжелых случаях кости совершенно гибкие.
Клинические проявления зависят от возраста. У детей поражаются трубчатые кости и кости грудной клетки, поэтому отмечается воронкообразная грудная клетка и О-образные ноги. Остеомаляция у беременных чаще развивается при повторных беременностях. За 3 месяца до родов начинается проявление кальциевой недостаточности (парестезии, сведение мышц, судорожные подергивания, болей в костях) хромота, утомляемость, ухудшение состояния эмали зубов. У женщин поражаются кости таза, бедер и поясничного отдела позвоночника, поэтому появляются жалобы на боли в спине ногах, крестце и костях таза. Постепенно появляется утиная походка. Боли в тазобедренных суставах появляются после 32 недели беременности, ограничивается движение в них. Боли нарастают, и многие беременные перед родами передвигаются с использованием трости. Из-за деформированного таза делает рождение ребенка самостоятельно невозможно, поэтому выполняют кесарево сечение. Иногда остеомаляция протекает с параличами и парезами. После родов и проведении адекватного лечения состояние улучшается, но возможны остаточные деформации, нарушающие жизнедеятельность женщин.
При климактерической форме чаще всего искривляется позвоночник (кифоз). Длина туловища уменьшается и в положении сидя больной выглядит как будто у него невысокий рост. Возникает боль, из-за которой пациенты могут быть обездвижены. Для старческой остеомаляции характерны переломы тел позвонков и шейки бедра, деформации позвоночного столба (формируется горб). Характерны нарушения походки (семенящая или утиная), затруднения при подъеме по лестнице.
На начальных этапах онкогенную остеомаляцию трудно распознать, поскольку жалобы неспецифичные: слабость, диффузные костные боли. В дальнейшем выраженность симптомов нарастает: появляется значительная мышечная слабость, атрофия мышц, переломы, изменяется походка, а при длительном течении развиваются деформации скелета (позвоночника, грудной клетки, костей таза).
Анализы и диагностика
Данное состояние диагностируют на основании жалоб, анамнеза и данных обследований.
- Биохимические анализы — снижен уровень кальция, фосфатов и 25-гидроксивитамина D, повышение паратгормона, остеокальцина и костной щелочной фосфатазы. При гипофосфатазии (наследственное заболевание) концентрация костной щелочной фосфатазы значительно уменьшается.
- Рентгенография костей — на начальных стадиях выявляется снижение плотности кости, увеличение ее прозрачности, размытость трабекул тел позвонков и рассасывание вторичных трабекул. При длительном течении наблюдается дугообразная деформация бедренной кости и голени, которые испытывают наибольшую нагрузку, деформация тел позвонков и их вдавление, кифосколиоз, деформированный таз треугольной формы.
- Двухэнергетическая рентгеновская денситометрия — самый точный метод измерения плотности кости, выполняемый лучевой диагностикой. Чем плотнее кость, тем меньше проходит рентгеновский луч. При исследовании используют два разных по мощности рентгеновских луча, и суммирование поглощения их костной тканью дает точный результат плотности кости. Двухэнергетическая денситометрия измеряет 2% потерь костной ткани в год.
- Радионуклидное исследование — секретирующие мезенхимальные опухоли имеют небольшой размер и выявить их довольно трудно. Для определения локализации ФРФ23-секретирующих опухолей применяется аналог соматостатина, меченый радиоактивным изотопом, поскольку эти опухоли имеют соматостатиновые рецепторы.
- Биопсия подвздошной кости с меткой флюоресцирующим Тетрациклином. Тетрациклин принимается внутрь дважды с определенным периодом, а потом выполняют биопсию. По меткам тетрациклина определяют скорость отложения кости (в норме скорость 1 мкм/сутки). Для полной минерализации остеоида требуется от 10 до 21 суток. Признаком недостаточной минерализации является большое содержание остеоида — увеличение соотношения его к объему кости больше 2%.
Лечение
Цель лечения — предупреждение прогрессирования гипотонии мышц и деформаций костей. Остеомаляция лечится консервативно после обследования и установления причины:
- Устранение дефицита витамина D, кальция и фосфора. Содержание витамина D высокоинформативно для прогнозирования риска переломов.
- Удаление аденомы паращитовидной железы, и ФРФ23-секретирующих опухолей после чего купируются симптомы и нормализуются лабораторные показатели.
- Лечебная гимнастика.
- Массаж.
- Ультрафиолетовое облучение.
Кальций и витамин D — основные компоненты лечения для восстановления здоровья и функции костной ткани. При гипокальциемии назначаются препараты кальция (Кальций Сандоз Форте, Натемилле, Кальций + Витамин С, Solgar Кальций 600). Известно, что его соли карбонат, цитрат и трифосфат содержат больше элементарного кальция. Не целесообразен прием глюконата кальция, поскольку в 1 г соли всего 89 мг чистого кальция.
При дефиците витамина D при витамин D-резистентном рахите применяют кальцитриол (Рокальтрол, Детримакс, Остеотриол) или альфакальцидол (Альфадол, Альфа Д3, Оксидевит, Альфакальцидол Канон). При дефиците кальция и витамина D применяются лечебные дозы колекальциферола (Аквадетрим, Витамин D3, Д3 Краснофарм). Лечение витамином D нормализует кальций-фосфорный обмен и активирует минерализацию остеоида. Длительный прием этого витамина (монотерапия или с кальцием) снижает риск переломов шейки бедра.
Если необходимо принимать витамин D и кальций, целесообразно использовать комбинированные препараты, которые лучше всасываются в кишечнике, поэтому эффективнее повышают минеральную плотность кости: Кальций Д3 Никомед, Кальций-D3 Никомед Форте, Кальций + Витамин Д3 Витрум, Компливит Кальций Д3, Натекаль Д3, Кальцемин Адванс, Остеокеа.
При беременности на ранних сроках под влиянием плацентарного лактогена резорбция кости повышается. Резорбции подвергаются губчатые кости, несущие опору. С увеличением срока резорбция блокируется эстрогенами и кальцитонином, поэтому усиливается костеобразование. Такие процессы происходят в норме при качественном питании больной. При повторных беременностях и плохом питании развивается остеомаляция, поэтому женщинам назначают витамин D и кальций. У беременных есть риск гипервитаминоза D, который опасен для плода. В связи с этим рекомендуемая доза для беременных — 600 МЕ. Препараты кальция выбираются эмпирически. Но у беременных учитывают, что у цитрата кальция биодоступность в 2 раза выше, чем у карбоната. Вторым преимуществом цитратов является то, что они ощелачивают мочу, предупреждая развитие камней. Также для повышения плотности кости необходимы витамины С, В6, К1, магний, цинк, марганец. Часто назначается Магне В6 и Кальцемин, в состав которого входят также цинк, медь, марганец и бор. Лечение беременная должна принимать в течение всей беременности. При эффективности проводимого лечения женщина донашивает беременность и ей выполняется кесарево сечение, но кормление грудью запрещают. При прогрессировании остеомаляции на фоне лечения предпринимают прерывание беременности.
Доктора
Лекарства
- Препараты витамина D: Рокальтрол, Детримакс, Остеотриол, Альфадол, Альфа Д3, Оксидевит, альфакальцидол, Аквадетрим, Витамин Д3, Д3 Краснофарм.
- Комбинированные препараты (кальций+витамин D): Кальций Д3 Никомед, Кальций Д3 Никомед Форте, Кальцемин, Кальций + Витамин Д3 Витрум, Компливит Кальций Д3, Натекаль Д3, Кальцемин Адванс, Остеокеа.
Процедуры и операции
При деформациях, которые значительно выражены, проводится хирургическая коррекция. Ее следует проводить только через 1.5 года после начала лечения, так как при рано проведенных операциях появляются повторные деформации. При искривленных конечностях выполняется корригирующая остеотомия. При опухолях, секретирующих фактор роста фибробластов 23 и приводящих к выраженной фосфопении, проводится их удаление.
У детей
Кальций — важный макроэлемент для детей и подростков, поскольку кальципения приводит к патологии костной ткани. Для его качественного усвоения необходим витамин D. Нельзя утверждать, что остеопороз и остеомаляция, связанные с дефицитом кальция и витамина D, свойственны только пожилым. Причинами остеомаляции у детей являются:
- значительный дефицит витамина D;
- нарушение переваривания пищи с высвобождением минеральных веществ (состояние после резекции желудка/тонкого кишечника);
- болезни почек и печени, сопровождающиеся снижением продукции витамина D;
- синдром мальабсорбции (лактазная недостаточность, целиакия);
- прием антиконвульсантов, сорбентов или слабительных.
Кроме этого, данная патология встречается при гипофосфатемии, витамин D-резистентном рахите, гипофосфатазии, онкологической патологии, псевдовитамин D-дефицитном рахите.
Для лечения выбираются соли кальция (лактат, цитрат, карбонат) с витамином D. Наиболее приемлемы для детей жидкие формы Кидз Жидкий кальций, в составе которого лактат кальция, витамин К1 и холекальциферол. Растворимые препараты лактата кальция максимально эффективны. Сироп разрешен с 1.5-летнего возраста.
При наследственной фосфопенической остеомаляции сразу после установления диагноза детям назначаются препараты фосфора и альфакальцидол постоянно. Через 3–4 года непрерывного лечения показатели фосфорно-кальциевого обмена нормализуются, а деформации ног сглаживаются. Такое лечение ребенок должен получать весь период активного роста (до 18 лет) под контролем лабораторных показателей ежеквартально. Каждый год пациент должен проходить УЗИ почек в виду высокого риска нефролитиаза.
Диета

Диета при остеопорозе
- Эффективность: лечебный эффект, высокая эффективность
- Сроки: 1-3 месяца
- Стоимость продуктов: 2180 — 2260 рублей в неделю
В любом возрасте при данной патологии показано полноценное белковое питание и богатое кальцием, фосфором, витаминами D и С. В редких случаях питание обеспечивает достаточное поступление этих макроэлементов и витаминов. У основной массы отмечается недостаточная обеспеченность витамином D, а дефицит кальция возникает во время его повышенной потребности (подростки, пожилые, беременные). В подростковом возрасте в костях каждый день откладывается 400—500 мг, при беременности плод «забирает» 30 г кальция из скелета матери, а при кормлении каждый день с молоком теряется 150—300 мг кальция. Нужно учитывать, что в эти периоды при низком поступлении кальция с пищей часто развивается дефицит этого макроэлемента, поэтому требуется прием кальциевых препаратов. Высокая потребностью в кальции возникает в постменопаузальном периоде и у пожилых лиц, увеличивается потеря минеральной плотности кости.
Высокое содержание кальция в следующих продуктах: молочная продукция (любые сыры, творог, кефир), семена кунжута, мак, консервы с мягкими костями, орехи, фасоль. Витамином D богаты жирные сорта рыбы, икра рыб, печень рыб, яичный желток, молочные продукты, продукты моря, семена, орехи. Богаты органическим фосфором молочные продукты, рыба, семена, орехи, зерновые,
Профилактика
- Профилактика заключается в выявлении заболеваний, которые становятся причиной нарушения минеральной плотности кости.
- Дефицит кальция возможен в любом возрасте. Профилактика гипокальциемических состояний у детей и взрослых — достаточная инсоляция для выработки витамина D, в присутствии которого пищевой кальций всасывается, включение в рацион продуктов, богатых кальцием и витамином D, а также регулярный прием поливитаминных комплексов.
- Особое внимание уделяется поступлению кальция при беременности, который является основой формирования скелета плода. Профилактика пуэрперальной формы остеомаляция заключается в правильном полноценном питании и приеме препаратов кальция и витамина D. Важно наблюдение беременной для ранней диагностики остеомаляции.
- Пренатальная диагностика наследственных заболеваний костной системы (гипофосфатазия и Х-сцепленная фосфопеническая остеомаляция).
- При планировании беременности пациенты, страдающие Х-сцепленной доминантной фосфопенической остеомаляцией, должны знать, что больная женщина в 50% случаев передаст заболевание и дочерям, и сыновьям, а отцы передают дочерям в 100% случаев.
Последствия и осложнения
Остеомаляция связана с повышенным риском переломов, деформациями конечностей, позвоночника и грудной клетки. Иногда осложняется парезами и параличами.
Прогноз
При своевременном лечении размягчение костей любой формы в большинстве случаев имеет благоприятный прогноз, если состояние компенсируется приемом препаратов кальция, фосфора и витамина D. Однако при уже развившихся тяжелых деформациях позвоночника и таза возникает инвалидность, а при отсутствии лечения возможна смерть от осложнений со стороны других органов.
Онкогенная остеомаляция на фоне фосфатурических опухолей встречается редко и состояние зависит от выявления и своевременного удаления опухоли. Несмотря на то, что опухоль медленно растет, по мере ее увеличения увеличивается секреция фермента ФРФ23 и снижается фосфор в крови. Если вовремя не установить причину, через 2 года пациент инвалидизируется, а через 5 лет развивается дыхательная недостаточность и полная иммобилизация больного. При своевременном установлении диагноза и удалении опухоли возможно полное восстановление и благоприятный прогноз.
Хирургическое лечение — единственный метод лечения, который быстро нормализует измененный обмен фосфатов и способствует исчезновению симптомов.
Список источников
- Аврунин А.С. Остеопороз и остеомаляция - клинико-диагностические проблемы/Травматология и ортопедия России, 2014; 4 (74): 68–71.
- Голоунина О. О., Рунова Г. Е., Фадеев В. В. Остеомаляция в практике эндокринолога: этиология, патогенез, дифференциальная диагностика с остеопорозом/Остеопороз и остеопатии, 2019; 22 (2):23-31.
- Аврунин А. С. Синдром остеомаляции — социально-экономическая роль и клинико-диагностические проблемы/Гений отропедии, 2014, №2, С. 91–93.
- Гребенникова Т. А., Умярова Д. Ш., Слащук К. Ю., Дегтярев М. В. Фосфопеническая остеомаляция опухолевого генеза: клинический случай /Остеопороз и остеопатии, 2018; 21 (4): 24–28.
- Игнатьев А.М., Турчин Н.И. Инструментальные и биохимические показатели состояния костной ткани при остеомаляции и остеопорозе/Травма, 2020, Том 21, №6, С. 16-19.





 Оксидевит
Оксидевит Альфакальцидол
Альфакальцидол Аквадетрим
Аквадетрим Кальций Д3 Никомед
Кальций Д3 Никомед Витрум Кальциум с витамином D3
Витрум Кальциум с витамином D3 Компливит Кальций Д3
Компливит Кальций Д3 Натекаль Д3
Натекаль Д3 Кальцемин Адванс
Кальцемин Адванс












Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...