Рак горла
Общие сведения
Термин «рак шеи и головы» используется для обозначения различных злокачественных опухолей этой области. К злокачественным опухолям головы и шеи относятся рак полости рта, всех отделов глотки (ротоглотки, рак носоглотки), гортани, полости носа и околоносовых пазух, щитовидной железы и слюнных желез. Актуальность данной проблемы связана с особенностями локализации этих опухолей, несвоевременностью обращения и поздним выявлением. Близкое анатомическое расположение опухолей к костям черепа обусловливает частое распространение на костные структуры, оболочки мозга и даже на головной мозг (это встречается редко).
В структуре онкопатологии ЛОР-органов чаще встречается рак гортани, на долю которого приходится 50-70% случаев. Выявление онкопатологии на ранних стадиях дает возможность выполнять органосохраняющие операции, эффективность которых достигает 98%, что увеличивает продолжительность жизни. Скудность симптоматики и отсутствие настороженности больных и врача приводят к тому, что в 60% новообразования диагностируются на поздних стадиях. Стандартное обследование (эндоскопия, микроскопия волоконной оптикой) не всегда выявляет инфильтративный опухолевый очаг. Затрудняет лечение тот факт, что пациентами являются лица старше 60 лет, имеющие низкие компенсаторные возможности.
Патогенез
Любая форма новообразований возникает при трансформации здоровых клеток в опухолевые. Это многоэтапный процесс, при котором предраковые изменения переходят в злокачественное новообразование. Данные изменения связаны со взаимодействием генетических факторов и внешних неблагоприятных факторов, среди которых основное значение имеют следующие:
- физические (ионизирующее излучение);
- биологические (вирусные и бактериальные инфекции);
- химические (табачный дым, афлатоксины пищевых продуктов, вредные примеси в воде).
Классификация
Верхние дыхательные пути начинаются с полости носа, откуда воздух попадает в глотку (вернее, в ее отдел носоглотку и ротоглотку), а затем в гортань. Термин «горло» не является анатомическим, а общеупотребительным. Верхней границей его считается подъязычная кость, а нижней — начало трахеи. «Горло» включает две зоны — глотка и гортань, но часто в обиходе новообразования этих областей называют неправильно «рак горла». В классификации болезней такой диагноз отсутствует и с медицинской точки зрения правильным является разделение на злокачественные образования глотки и злокачественные образования гортани.
Глотка в свою очередь разделяется на три отдела — носоглотка, ротоглотка, гипофаринкс (нижняя часть глотки от надгортанника до пищевода). Соответственно так называются и новообразования этих отделов. Функцией глотки является доставка пищи и воздуха. Гортань, соединяя глотку и трахею, выполняет основную функцию — проведение воздуха и создание звуков, поскольку она содержит голосовой аппарат. Вход в гортань закрывает надгортанник и при глотании пищи она не попадает в дыхательные пути.
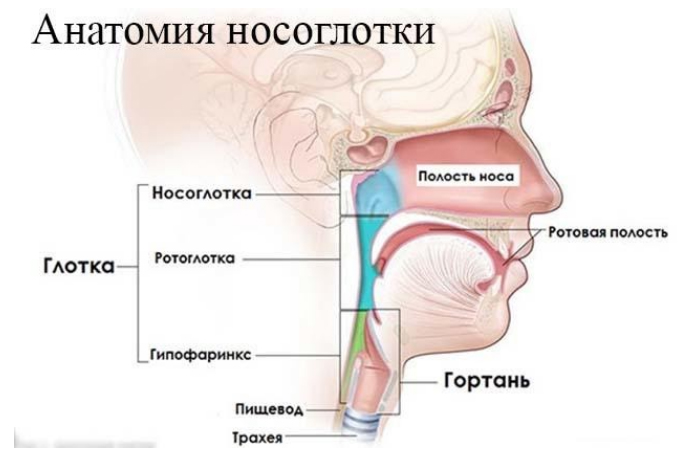
Гортань представляет собой воронкообразное полое образование, в котором различают надсвязочное пространство, связочное и подсвязочное. Гортань выстлана слизистой из мерцательного эпителия. Голосовые связки покрыты плоским эпителием, а слизистая подсвязочного пространства — цилиндрическим. В любой из вышеназванных областей могут развиваться злокачественные образования, все они относятся к эпителиальным опухолям, но отличаются по гистологическому строению.
Классифицируются все новообразования по системе TNM. Большое значение имеет гистологическая характеристика. Она необходима для подтверждения злокачественного процесса, определяет чувствительность к химио- и лучевой терапии и влияет на планирование лечения. Большинство раковых заболеваний головы и шеи представляют собой плоскоклеточные карциномы. Рассмотрим некоторые локализации злокачественных новообразований.
Рак носа и околоносовых пазух
Злокачественные опухоли этой локализации составляют 1,2% среди всех опухолей. Рак носа и гайморовой пазухи развиваются из слизистой оболочки и имеют эпителиальную природу: 80% составляет плоскоклеточный рак и 6% аденокарцинома. Также могут быть соединительнотканные опухоли (например, меланома). По общепринятой классификации образования полости носа делятся на стадии:
- Т1 — опухоль в одной из полостей носа или в решетчатом лабиринте (придаточная пазуха), может быть эрозия кости.
- Т2 — процесс распространяется на обе стороны носовой полости и другие участки, но в пределах носа, может быть эрозия кости.
- Т3 — распространение опухоли на орбиту, небо, гайморову пазуху, решетчатый лабиринт.
- Т4 распространение опухоли на любую структуру: орбиту, кожу щек, на черепную ямку, лобную пазуху, крыловидные отростки, твердую мозговую оболочку, носоглотку, головной мозг, черепные нервы, основание черепа.
Новообразование гайморовой пазухи:
- Т1 — опухоль только слизистой, отсутствует эрозия кости.
Т2 — появляется эрозия кости (твердое небо, средний носовой ход).
Т3 — распространение опухоли на любую структуру: дно орбиты, задняя стенка пазухи, крыловидная ямка, решетчатый лабиринт.
Т4 — большое распространение опухоли: кожа щеки, орбита, крыловидные отростки, лобная пазуха подвисочная ямка, твердая мозговая оболочка, черепные нервы, головной мозг, носоглотка, основание черепа.
Опухоль может метастазировать в лимфоузлы и давать отдаленные метастазы, но метастазирует редко. Регионарными лимфоузлами являются подбородочные, подчелюстные, глубокие шейные. Если обнаружена опухоль рядом с пазухами, то можно думать о распространении опухоли гайморовой пазухи или первичном новообразовании десны верхней челюсти. Рекомендуется дообследование — КТ придаточных пазух, верхней челюсти и основания черепа.
Опухоль во рту у человека
Сюда относятся опухоль щеки, десен, языка, дна полости рта. Также новообразование может локализоваться во рту на небе и в нижнем и верхнем альвеолярном отростке. Альвеолярные отростки — это участки кости, в которых располагаются зубы. Опухоли полости рта имеют эпителиальное происхождение — источником является неороговевающий эпителий слизистой. По гистологическому строению в 97% случаев — это плоскоклеточный рак. Существенный вклад в развитие новообразований этой локализации вносят вредные привычки (курение, употребление алкоголя, жевание смесей), производственные вредности, травматизация слизистой протезами и разрушенными зубами, хроническая инфекция рта.
- На первой стадии опухоль имеет размеры до 2 см.
- T2 — размеры до 4 см.
- T3 — размеры более 4см.
- Т4 —распространение опухоли на кости, мышцы языка, гайморову пазуху, кожу, основную кость, основание черепа.
Наиболее часто новообразование слизистой рта дает метастазы в подчелюстные и подподбородочные и шейные лимфоузлы. Бывает ли рак на миндалинах? Такая возможность существует. Глоточные миндалины, небные, язычные, вилочковая железа, лимфатические фолликулы глотки представляют собой скопления лимфоидной ткани. В лимфоэпителиальных органах развивается гистологический вариант злокачественной опухоли — лимфоэпителиома. В связи с чем возможен рак миндалин, вилочковой железы и других лимфоидных органов. Лимфоэпителиальная опухоль миндалин и носоглотки встречается чаще, а в глотке — реже.
Сначала опухоль гланд растет медленно и просто оттесняют соседние ткани, но позже прорастает в них. Первичная опухоль имеет небольшие размеры, многоузловая с изъязвленной поверхностью, легко кровоточащая. Отличительная черта — ранее увеличение шейных лимфоузлов, достигающих со временем больших размеров. Сначала поражаются узлы шеи на стороне поражения. Если лимфоузлы прилежат к коже, то в нее прорастает опухоль. Отдаленные метастазы бывают редко (поражается средостение, печень, легкие и кости). На поздних стадиях или после нерадикальной операции опухоль быстро растет, поэтому затрудняется глотание, дыхание и речь, разрушаются смежные образования.
Существует ли рак зуба? Правильнее назвать это не рак зуба, а адамантинома, происходящая из эмали зуба. Опухоль поражает дентин, может проникать в полость зуба и поражает кость челюсти. Адамантинома встречается очень редко. Проявляется и развивается медленно и не беспокоит пациента. Впервые выявляется при проведении рентгенографии челюсти. Пораженная кость утолщается, лицо деформируется, кожа не изменяется. Опухоль может быть плотной и кистозной (заполнена массой).
Злокачественные образования глотки
В большинстве случаев у пациенты отмечают курение в течение длительного времени, употребление алкоголя, вдыхание х канцерогенных веществ (бензол, фенол), работу в запыленных условиях. Также высокий риск развития злокачественных опухолей имеется при папилломах (вирус папилломы человека).
- T1 — начальная стадия онкологии горла (глотки) характеризуется наличием опухоли до 2 см, которая ограничена одной частью гортаноглотки.
- T2 — поражение опухолью нескольких частей гортаноглотки, опухоль не больше 4 см, фиксация гортани отсутствует, поскольку опухоль не прорастает за пределы гортани.
- T3 образование более 4 см или фиксация гортани (неподвижность гортани) за счет прорастания в соседние ткани.
- T4 — опухоль в горле распространяется соседние органы: щитовидную железу, перстневидный хрящ пищевод, подъязычную кость.
Новообразования гортани
Рассматривая рак шеи и головы, нужно сказать, что злокачественные новообразования гортани — самые распространенные. Развиваются они из неороговевающего эпителия. В большинстве случаев в больные отмечают курение, работу во вредных условиях труда (текстильное производство, нефтепроизводство, перегонка нефти, вдыхание асбеста). Риск озлокачествления имеется при папилломатозе, лейкоплакии, пахидермии гортани (уплотнения на голосовых связках), которые рассматриваются как предраковые заболевания. К факторам риска относится и хронический гипертрофический ларингит.
Плоскоклеточный рак гортани, как гистологический вариант, составляет основную часть новообразований. Плоскоклеточный рак определяется в 98% случаев. Это заболевание редко рано диагностируется, и больные начинают лечение при с местно распространенном процессе. В какой стадии сохранить орган не представляется возможным. Поздней диагностикой и низкой чувствительностью плоскоклеточного рака к химиотерапевтическим препаратам объясняется высокая смертность.
Анатомически гортань делится на следующие отделы:
- Верхний — преддверие гортани, надскладочный отдел.
- Средний — собственно голосовой аппарат или складочный отдел. Он сложно устроен и включает парные голосовые складки с голосовыми связками и мышцами.
- Нижний — подскладочный отдел, который переходит в трахею.
Новообразования могут располагаться в любом отделе, что отражается в классификации болезней этого органа. Новообразования складочного отдела — рак голосовых связок, протекает стадийно.
- Т1 — опухолевый процесс ограничен связками, нарушения подвижности голосовых связок не отмечается. Опухоль может быть одной связки или захватывать обе.
- Т2 — процесс распространяется на подсвязочную или надсвязочную область, отмечается нарушение подвижности голосовых связок.
- Т3 — опухоль поражает гортань и отмечается неподвижность связок, может прорастать в надсвязочную область или сопровождается эрозией щитовидного хряща.
- Т4 — прорастание щитовидного хряща или трахеи, пищевод, ткани шеи, мышцы языка, щитовидную железу. В заключительной стадии отмечается прорастание в средостение и предпозвоночное пространство.
Из доброкачественных образований гортани стоит назвать ларингоцеле (воздушная киста гортани). Это кистообразное расширение желудочков гортани (парное углубление слизистой, которое располагается между голосовой и преддверной складкой). В нормальном состоянии желудочки не содержат воздуха, поскольку их стенки плотно прилегают друг к другу. При механическом воздействии сильной струи воздуха желудочки гортани деформируются и их полость наполняется воздухом.
- Киста бывает внутренней и наружной. При внутренней кисте больших размеров перекрывается просвет гортани и при этом нарушается дыхание и образование голоса.
- Наружная киста проявляется формированием округлого образования на поверхности шеи спереди, которое меняет объем при нажатии. Отмечается ослабление голоса и осиплость. Изолированная наружная киста встречается редко.
В 8-15% ларингоцеле может сочетаться со злокачественными образованиями.
Рак слюнной железы
Различают большие слюнные железы (околоушная, подчелюстная и подъязычная), а также малые железы. Основные факторы развития новообразований слюнных желез:
- Алиментарный фактор.
- Воспалительные заболевания желез.
- Курение.
- Гормональные нарушения.
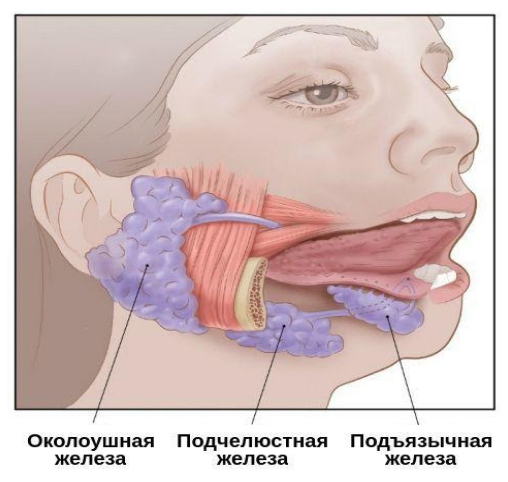 Основная группа новообразований — это эпителиальные опухоли, которые в 85-90% случаев развиваются в больших железах, а остальные — в малых железах, которые расположены в толще слизистой рта. Гистологическими типами новообразований являются аденокарцинома, ацинозно-клеточный рак, муцинозная аденокарцинома.
Основная группа новообразований — это эпителиальные опухоли, которые в 85-90% случаев развиваются в больших железах, а остальные — в малых железах, которые расположены в толще слизистой рта. Гистологическими типами новообразований являются аденокарцинома, ацинозно-клеточный рак, муцинозная аденокарцинома.
Возникшая опухоль за ухом — это скорей всего опухоль околоушной железы, которая может быть доброкачественной (базальноклеточная аденома, аденолимфома, цистаденома, миоэпителиома, смешанная и другие) или злокачественной. Смешанная опухоль околоушной слюнной железы (плеоморфная аденома) относится к доброкачественным опухолям. В ней наблюдаются железистые клетки и соединительнотканные, поэтому имеет такое название. Эта опухоль характеризуется медленным ростом, безболезненна, но в то же время может вырастать до больших размеров. В течение 15 лет существования опухоли есть вероятность злокачественной трансформации, поэтому лучше ее удалить на ранних стадиях, когда она имеет небольшие размеры. При нерадикальном удалении часто рецидивирует (появляется вновь). Озлокачествление происходит в 4-30% случаев (по данным разных авторов).
Злокачественное образование околоушной слюнной железы классифицируется по стадиям, которые отражают распространенность опухолевого процесса.
- Т1 – образование до 2 см, не распространяющееся за пределы железы.
- Т2 — образование от 2 см до 4 см, не распространяющееся за пределы железы.
- Т3 — образование более 4 см и распространение за область железы.
- Т4 — образование распространяется на слуховой проход, кожу, челюсть, лицевой нерв, крыловидные отростки, сонную артерию или основание черепа.
Хирургическое вмешательство — основной метод лечения пациентов с этим заболеванием.
Причины
В большинстве случаев причинами злокачественных опухолей головы и шеи являются:
- Длительный период курения. Риск появления рака пропорционально увеличивается количеству сигарет, которые выкуривает человек в день, и стажу курения. Слюна содержит антиоксиданты, защищающие от рака, молекулы которых разрушаются табачным дымом. Слюна теряет свои свойства и даже способствует разрушению слизистой рта, что является фактором развития злокачественных опухолей полости рта.
- Употребление алкоголя. Алкоголь и курение потенцируют действие друг друга. Около 90% случаев рака можно предотвратить, отказавшись от этих вредных привычек.
- Жевание табака с примесями («нас») вызывает опухоль альвеолярных отростков и щеки. При употреблении «наса» онкопатологию обнаруживают в 70%.
- Хроническая травма слизистой рта (раздражение протезами, краями сломанных зубов, некачественными коронками) повышает риск раковой опухоли.
- Работа на вредных производствах.
- Инфицирование вирусом папилломы человека.
- Хронические воспалительные заболевания (слизистой рта, глотки и гортани).
- Частые приступы изжоги увеличивают риск развитие рака глотки и гортани. Вероятность развития новообразований снижается при приеме антацидов.
Симптомы рака горла
Горлом больные называют глотку и гортань, которые отвечают за доставку воздуха, а глотка — дополнительно еще и за доставку пищи. Первые признаки рака горла и гортани схожи. Однако при поражении глотки больных преимущественно будут беспокоить нарушения глотания, а при опухолях гортани, которая содержит голосовой аппарат и является продолжением верхних дыхательных путей, на первый план будут выступать изменения голоса и нарушения дыхания.
Первые симптомы рака горла включают:
- першение в горле;
- поперхивание при еде;
- ощущение инородного тела;
- дискомфорт при глотании;
- дискомфорт или боль в ухе на стороне опухолевого процесса;
- возможно изменение голоса (он становится глухим).
Выявив у себя симптомы рака горла на ранних стадиях, нужно обратиться к ЛОР врачу, поскольку только на ранней стадии наиболее эффективно лечение. На поздних стадиях все эти симптомы нарастают, становятся более выраженными, также увеличиваются шейные лимфоузлы и возможно появление крови в откашливаемой слизи.
Считается, что у мужчин эта патология встречается чаще — это объясняется тем, что они больше курят и чаще употребляют алкоголь. Однако в последние годы выявляются симптомы рака горла у женщин и распространенность опухолей области среди них увеличилась. Признаки онкологии горла у женщин и симптомы рака горла у мужчин не отличаются и главное вовремя обратить на них внимание.
Как распознать рак гортани
Рассматривая изолированно рак гортани, как можно определить его? Прежде всего опухоль гортани проявляется стойким нарушением голоса. Это может осиплость или приглушенный голос. Если опухоль перекрывает просвет, присоединяются затруднения дыхания, кашель, который становится постоянным. В развернутой стадии онкологическое заболевание проявляется изменением контуров шеи, подвижности гортани и увеличением лимфатических узлов.
Симптомы рака слюнной железы
В большинстве поражается околоушная железа. Значительно реже поражаются мелкие железы и подъязычная. В большинстве случаев опухоль представляет собой безболезненное образование. Затем железа уплотняется, появляется отечность во рту (образуется «шишка»). Пальпируемое уплотнение появляется возле уха или под челюстью.
В последствии появляются:
- Боль, усиливающаяся при приеме пищи, которая вызывает выделение слюны.
- Закупорка протока железы и ее увеличение.
- При вовлечении нерва — боль, отдающая в ухо.
- Асимметричность лица из-за пареза мимических мышц.
- Онемение лица.
- Ограничение открывания рта.
- Затруднение глотания.
Симптомы рака носоглотки
Длительное время опухоль носоглотки протекает бессимптомно. Потом появляются кровянистые и гнойные носовые выделения, заложенность носа, потеря слуха, боль в ухе, отек и онемение лица. Снижение слуха — важный симптом, связанный с закупоркой евстахиевой трубы и выпотом в среднем ухе. В последствии могут появиться носовые кровотечения и парез черепных нервов. Чаще всего поражаются 3 пара (глазодвигательный нерв), 4 пара (блоковый нерв) и 6 пара (отводящий нерв), поскольку они близкого находятся к кавернозному синусу мозговой оболочки. Еще позже увеличиваются лимфоузлы, пораженные метастазами. Сначала поражаются узлы на одной половине шеи, но поскольку они взаимосвязаны с узлами на противоположной стороне, поэтому присоединяется поражение на другой стороне.
Как выглядит рак в полости рта
Заболевание проявляется незаживающими язвами или разрастанием ткани. Ифильтрация опухолью мышц языка нарушает речь и глотание. По внешнему виду рак полости рта бывает различных форм:
- Язвенная. В этом случае очаг выглядит незаживающей язвой на слизистой, которая быстро увеличивается.
- Узелковая. При этой форме образуются плотные узелки, которые увеличиваются и имеют четкую форму.
- Папиллярная. Опухоль этой выглядит плотным наростом, который свисает в рот. Этот вид не распространяется на близлежащие ткани и хорошо поддается лечению.
Распространенным считается рак десны. Начальная стадия рака десны проявляется ее увеличением и появлением белесых пятен. В последующем образуются язвы. Тревожные симптомы должны стать поводом для обращения к врачу, поскольку быстро происходит метастазирование. Чем раньше обнаруживается заболевание, тем эффективнее лечение.
Рак дна полости рта встречается в 20% всех заболеваний рта. Начальная стадия проявляется безболезненной язвой, которая имеет неровные края. Лейкоплакия (ороговение слизистой) появляется после образования язвы, но может предшествовать ей. Язва может локализоваться на одной половине дна или на двух половинах. Настораживать должны трудности при жевании и глотании, запах во рту и изменение вкуса продуктов и блюд. Рак неба может локализоваться на твердом и мягком небе. Это достаточно редкое заболевание. Первые признаки трудно выявить, поскольку заболевание длительно протекает без симптомов. Позже появляются уплотнения, язвы или бляшки, боль во рту, висках, нарушается жевание и глотание.
Анализы и диагностика
- Большое значение имеет осмотр, при котором онколог может заподозрить онкологическое заболевание.
- УЗИ очага и лимфоузлов шеи.
- КТ или МРТ (лучевые) методы исследования, с помощью которых устанавливается 80% диагнозов. Выполнение КТ/МРТ лицевого скелета с контрастированием, придаточных пазух, глаза, решетчатого лабиринта, основание черепа позволяет выявить распространение опухоли ротоглотки на смежные ткани. Также эти методы применяются для наблюдения в динамике за опухолевым процессом. Компьютерная ларингостробоскопия важна на ранних стадиях опухоли голосовых связок.
- КТ брюшной полости и грудной клетки.
- Рентгенография грудной клетки для выявления возможных метастатических опухолей в легких и средостении.
- При раке гортани проводится эндоскопическое исследование дыхательных путей и пищевода. При исследовании проводят биопсию и мазки-отпечатки при эрозиях. Уплотнения без изъязвления пунктируют.
- Микроларингоскопия. Это исследование с применением операционного микроскопа помогает выявить рак гортани на ранней стадии. При исследовании оцениваются эпителий, сосуды, окружающие ткани, проводится прицельная биопсия. Это исследование также важно для динамического наблюдения при предраковых состояниях. Флуоресцентная микроларингоскопия повышает эффективность диагностики. Этот метод основан на избирательном поглощении флуоресцеина малигнезированными участками слизистой. Он также обнаруживает особенности расположения сосудов и распространенность опухоли, что важно для определения оптимального лечения.
- УЗИ органов брюшной полости (наблюдение за отдаленными метастазами).
- Пункционная биопсия опухоли, лимфоузлов с цитологическим исследованием для определения морфологии (гистологическая дифференцировка G).
- Фибробронхоскопия позволяет определить опухоль в средостении.
- Ангиография позволяет исключить прорастание опухоли в сосуды.
Лечение
В планировании лечения принимают участие хирург-онколог, химиотерапевт и радиолог. На определенной стадии самостоятельными видами лечения являются хирургическое и лучевое.
При любой локализации опухоли в зависимости от стадии лечение предусматривает:
- Удаление первичной опухоли и метастазов. Хирургическое вмешательство считается основным радикальным методом лечения.
- Применение лучевой и химиотерапии, которые помогают стабилизации процесса или полной регрессии опухоли.
Тактика лечения зависит от нескольких факторов:
- тип новообразования;
- локализация его;
- стадия и размер образования;
- наличие и расположение метастазов;
- состояние пациента;
- сопутствующие заболевания.
Лечение рака гортани
При выявлении низкодифференцированного рака лечение начинают с лучевой терапии, в случае высокой и средней дифференцировки сначала проводится операция, а потом лучевое лечение. Такой подход улучшает положительный исход лечения. Функциональные щадящие резекции выполняются больным на стадии Тis, Т1, Т2 — они не требуют ларингэктомии. Возможно выполнение функциональных операций даже при Т3 стадии.
Резекцию гортани выполняют открытым способом или эндоскопическим, также удаляются лимфоузлы шеи.
После операции выполняется лучевая терапия области всей гортаноглотки. Это уничтожает оставшиеся опухолевые клетки, уменьшая риск рецидива опухоли. Тем не менее у 7% больных с I-II стадией после операции отмечаются рецидивы опухоли. В таком случае проводится повторная операция и химиолучевая терапия. При опухолях на ранних стадиях возможно применение щадящего лечения (без удаления гортани) — дистанционная радиохирургическая операция с применением системы КиберНож.
В стадии Т3 N1 выполняют:
- Ларингэктомию, резекция щитовидной железы, удаление лимфоузлов шеи при метастазах.
- Химиолучевое лечение с препаратами платины.
- Лучевое лечение, если противопоказана химиолучевая терапия.
При Т3, N2–3 делают:
- Химиотерапию с препаратами платины.
Ларингэктомию, резекцию щитовидной железы, удаление лимфоузлов шеи с одной или двух сторон.
При стадии Т4a с любыми метастазами в лимфоузлы рекомендуется:
- Ларингэктомия, резекция щитовидной железы, шейная лимфодиссекция.
- После операции — химиолучевая терапия.
- Больным, которые отказались от операции проводят химиолучевую терапию, а при остаточной опухоли или метастазах в узлы после ХЛТ — хирургическое вмешательство.
При стадии T4b, любая N с неоперабельными метастазами и при невозможности операции рекомендуются варианты в зависимости от состояния больного:
- Химиолучевая терапия.
- Полихимиотерапия с последующей ХЛТ.
- Лучевая терапия как самостоятельное лечение и системная химиотерапия.
- Паллиативная лучевая терапия.
Лечение рака горла с применением системной химиотерапии
Показаниями к химиотерапии являются: гистологически подтвержденные злокачественные образования, лечение не операбельных опухолей, перевод неоперабельных опухолей в операбельные, метастазы в лимфоузлы, рецидив опухоли.
Есть несколько видов химиотерапии, отличающихся по цели:
- Неоадъювантная химиотерапия. Она назначается до операции для уменьшения размеров неоперабельной опухоли, чтобы опухоль можно было удалить. Этот вид химиотерапии выявляет чувствительность опухоли к препаратам и целесообразность назначения их после операции.
- Адъювантная химиотерапия. Она назначается после операции с целью предотвращения метастазов и уменьшения риска возврата опухоли.
- Лечебная химиотерапия. Назначается с целью уменьшения метастазов.
Иногда проводится монотерапия (пациент получает один препарат) препаратами: Цисплатин, Метотрексат, Паклитаксел, 5-ФУ, Гемцитабин. Чаще назначается полихимиотерапия: «золотой стандарт» — Цисплатин + Фторурацил, а также схема Доцетаксел + Цисплатин + 5-ФУ, которой проводят 2-3 курса с интервалом 21 день. Конкурентная химиотерапия (проводится одновременно с лучевой) включает введение Цисплатина трижды за курс лучевой терапии. Такая схема высоко токсична, поэтому предпочтительно введение Карбоплатина или цетуксимаба (моноклональное антитело, препарат Эрбитукс) раз в неделю во время лучевого лечения. Для химиотерапии 2-й линии при прогрессировании после курса химиотерапии применяются препараты:
- Доксорубицин, Блеомицетин, Кабецин, Циклофосфан, Винкристин.
- Моноклональные антитела: ниволумаб (Опдиво), пембролизумаб (Китруда) или афатиниб (Гиотриф).
Лучевая терапия
Возможно несколько вариантов ее проведения:
- Перед операцией. Этот вариант облучения применяется при распространенных формах рака, что улучшает прогноз.
- После операции. Данный вариант облучения важен при нерадикальных хирургических вмешательствах, а также для большего охвата области метастазирования.
- Радиотерапия может применяться как самостоятельный вариант: на первичный очаг и местные метастазы больной должен получить 70 Гр за 7 недель, на не измененные лимфоузлы — 50 Гр.
Интервал между операцией и началом послеоперационной радиотерапии не больше 6 недель. При высоком риске (неблагоприятные морфологические признаки опухоли) суммарная доза составляет 60-66 Гр, которую пациент получает за 6-6,5 недель. При не измененных лимфоузлах, низком и среднем риске доза — 50 Гр. Если больной отказывается от операции, то при местно распространенной опухоли применяют сочетание лучевая + химиотерапия (с препаратами платины). Такая комбинация позволяет улучшить выживаемость пациентов. Нужно учесть, что действие лучевой и химиотерапии потенцируется и выраженность токсических эффектов больше.
Лечение опухолей полости носа
Хирургический метод применяется только при опухолях I стадии, поскольку их можно удалить радикально и иметь хороший функциональный исход. В остальных случаях опухоль лечится радиотерапией и комбинированно. При распространенном раке всегда требуются комбинированное/комплексное лечение. Расширенные резекции требуют в последствии реконструктивно-восстановительных операций.
На первой стадии проводится комбинированное лечение: оперативное удаление опухолей полости рта, а после операции — лучевая терапия (доза 70 Гр) на очаг. Если у больного низкодифференцированная опухоль, проводится облучение метастазов, полихимиотерапия и последующая операция. После операции проводят курсы полихимиотерапии для профилактики рецидивов.
При III стадии тоже рекомендуется комбинированное лечение: перед операцией химиотерапия, лучевая терапия на первичный очаг и операция. Регионарные метастазы облучаются (доза 40–60 Гр), а при эффективности лучевого воздействия выполняют удаление лимфоузлов шеи. После операции проводят противорецидивные курсы химиотерапии.
При III–IVА стадии возможны нескольку вариантов лечения:
- Оперативное лечение + лучевая терапия после операции + курсы химиотерапии.
- При отказе от операции: курсы полихимиотерапии, лучевая терапия на очаг на зону лимфоузлов.
- Полихимиотерапия внутриартериальная + лучевая терапия. Внутриартериальная селективная полихимиотерапия повышает эффективность лечения и возникает возможность перевести опухоль из неоперабельной в операбельную.
- Лучевая терапия с радиомодифицирующими препаратами перед операцией + операция + курсы полихимиотерапии после операции.
При IV стадии показана паллиативное лучевое лечение или химиотерапия.
Только такой дифференцированный и поэтапный подход к лечению дает результат. Любые травы против рака носоглотки неэффективны и не стоит даже рассматривать такой метод лечения.
Доктора
Лекарства
- Противоопухолевые препараты разных групп: Доцетаксел, Паклитаксел, Цисплатин, Доксорубицин, Блеомицетин, Кабецин, Метотрексат, Циклофосфан, Винкристин, Карбоплатин, Фторурацил, Гемцитабин.
- Препараты моноклональных антител: Опдиво, Китруда, Эрбитукс, Гиотриф.
Процедуры и операции
Хирургические вмешательства имеют разный объем и направленность и считаются основным в комплексном лечении данной патологии. Перед врачом стоит задача эффективного удаления опухоли и сохранения функции гортани — голосовой и дыхательной. По возможности используют органосберегающие операции с радикальным удалением опухоли, используя современные технологии. Микроларингоскопия позволяет делать органосохраняющие вмешательства.
Если болезнь запущена, невозможно сохранить орган. Полное удаление опухоли с органом относится к радикальному лечению, примером является ларингэктомия. Если опухоль прорастает в соседние органы, они удаляются с первичным очагом. Вмешательства такого рода называются расширенной — ларингэктомия, резекция корня языка, части щитовидной железы иссечение клетчатки и лимфоузлов шеи.
В большинстве случаев выполняют ларингэктомию, продлевая жизнь больному на многие годы. Однако операция нарушает важнейшую функцию голосообразующую, что сопровождается психической травмой и инвалидизацией. После ларингэктомии попытаются восстановить функцию гортани, выполнением реконструктивных операций.
Для восстановления голоса выполняются голосообразующие операции – трахеопищеводное или трахеоглоточное шунтирование, установка голосового протеза.
Хирургические вмешательства на полости носа и пазухах носа бывают разными:
- удаление опухоли носа по различным методикам;
- расширенные удаления опухоли (ампутация носа с последующей пластикой);
- резекция верхней челюсти и расширенная резекция;
- расширенная резекция челюсти и орбиты;
- шейная лимфодиссекция;
- удаление пораженных костей лица.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю

Питание при раке горла
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1500-1700 руб. в неделю

Диета стол №1
- Эффективность: лечебный эффект через 3 недели
- Сроки: 2 месяца и более
- Стоимость продуктов: 1500 - 1600 руб. в неделю
Больные после хирургического лечения нуждаются в специальном питании. Сразу после операции и в течение 8 дней больной получает питание через назогастральный зонд. После его извлечения больной может питаться обычным способом, но блюда должны быть жидкими, потом протертыми в соответствии с диетой Столов №1а, №1б и №1. Они обеспечивают максимальное химическое и механическое щажение с постепенным увеличением калорийности и набора продуктов.
Рацион больных составляют:
- Протертые крупяные супы с добавлением сливок, яично-молочной смеси или сливочного масла.
- Отварное мясо и рыба, пропущенные через мясорубку и разбавленные бульоном.
- Жидкие протертые каши (гречневая, овсяная, рисовая), сваренные на молоке или воде с добавлением масла.
- Молоко, протертый творог, разбавленный сливками или молоком, молочный кисель.
- Яйца всмятку или омлет.
- Ягодные кисели.
- Сахар и мед.
- Чай с молоком, фруктовые соки, настой шиповника.
Профилактика
Профилактикой злокачественных опухолей головы и шеи являются:
- Профилактические осмотры.
- Просветительская работа.
- Своевременное обращение к врачу при любых подозрительных симптомах.
- Отказ от вредных привычек.
- Исключение вредных условий на производстве.
- Профилактика вирусных инфекций.
При развившемся онкологическом заболевании важно пройти комплексное лечение. С целью профилактики рецидивов необходимо:
- Прием антиоксидантов и поливитаминных комплексов для восстановления и поддержания иммунной системы.
- Полноценное питание, обогащенное витаминами, минералами, антиоксидантами, с достаточным количеством белков.
- Отказ от вредных привычек.
- Регулярные осмотры у онколога.
- Диагностические процедуры по графику наблюдения (УЗИ, рентгенография легких).
Последствия и осложнения
Злокачественные головы и шеи нарушают важные функции организма. Больным при онкологии гортаноглотки и ротоглотки трудно говорить, жевать, глотать пищу и дышать. Опухоли носа распространяются на придаточные пазухи, орбиту глаза, основание черепа, челюсть, обезображивают лицо. Злокачественные опухоли гортаноглотки вовлекают в процесс пищевод, щитовидную железу, щитовидный хрящ, трахею, ткани шеи и мышцы языка. Если больному накладывают трахеостому (как этап операции), дыхательные пути становятся уязвимыми и возрастает риск респираторных заболеваний. Через стому в трахею попадает холодный, неочищенный и не увлажненный воздух и возникает переохлаждение дыхательных путей. Восстановление заключается в ношении защитных аксессуаров (защитный фартук, накладки на трахеостому, защита при принятии душа).
Прогноз при раке гортани
Своевременное выявление и лечение онкопатологии, его комплексный характер дают хорошие результаты. Лечение рака гортани I и II стадии эффективно и пятилетняя выживаемость составляет 95%.
В большинстве случаев заболевание диагностируется в ІІІ-ІV стадии. Результаты лечения при распространенном раке гортани неудовлетворительны и сопровождаются высокой смертностью. Лечение при 4 стадии паллиативное, направлено на облегчение боли и продление жизни. Продолжительность жизни при раке гортани 4 стадии до 9 месяцев.
Список источников
- Клинические рекомендации Рак гортани. 2020, 62 с.
- Клинические рекомендации Рак гортаноглотки. 2018, 23 с.
- Клинические рекомендации Рак носоглотки. 2018, 26 с.
- Алиева. С.Б., Алымов Ю.В., Кропотов М.А., Мудунов А.М., Подвязников С.О. Рак гортани. Онкология. Клинические рекомендации / Под ред. М. И. Давыдова. – М.: Издательская группа РОНЦ, 2015., С. 209-212.
- Пачес А.И., Матякин Е.Г. Опухоли гортани. Опухоли головы и шеи: рук / Пачес А.И. – 5-е изд., доп. и переработанное. – М.: Практическая медицина, 2013., С. 182-185.





 Доцетаксел
Доцетаксел Паклитаксел
Паклитаксел Цисплатин
Цисплатин Доксорубицин
Доксорубицин Метотрексат
Метотрексат Циклофосфан
Циклофосфан Фторурацил
Фторурацил Гемцитабин
Гемцитабин Эрбитукс
Эрбитукс














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...