Невралгия затылочного нерва
Общие сведения
Невралгия затылочного нерва (син. окципитальная невралгия, окципитальная мигрень) представляет собой патологическое состояние, вызванное неблагоприятным воздействием (сдавление, воспаление, защемление) на нервные волокна затылочного нерва, приводящим к его дисфункции. При этом заболевании могут поражаться затылочные нервы как с одной, так и двух сторон, обеспечивающие чувствительность затылочной части головы, задней части шеи области позади ушных раковин. Невралгия появляется выраженным пароксизмальным болевым синдромом колющего характера в зоне иннервации затылочных нервов и может сопровождаться снижением чувствительности в пораженной зоне и болезненностью в зоне поражения при пальпации.
Невралгия затылочного нерва может возникать изолированно, когда пусковым фактором заболевания являются механические повреждения (удар, ушиб) затылочных нервов, что обусловлено спецификой их анатомии (подвержены травматизации по причине слабой защищенности нервных волокон покровными тканями) или выступать в качестве вторичной реакции на фоне патологии различного генеза. Код невралгии затылочного нерва по МКБ-10: M79.
Анатомия затылочного нерва
Затылочные нервы (два больших и два малых) располагаются попарно по обеим сторонам затылка и формируются из ветвей второго шейного спинномозгового нерва, выходя симметрично между вторым/третьим позвонками шейного отдела позвоночника. Большие затылочные нервы сформированы из задних ветвей спинномозгового нерва и проходят под косой мышцей головы, по сухожилию трапециевидной мышцы, разветвляются на ветки в кожных покровах, иннервируя затылочную/часть теменной зоны. При этом, за иннервацию мышечных волокон они не отвечают. Малые затылочные нервы формируются из передних веток спинномозговых нервов и идут по грудино-подключичной мышце, иннервируя поверхности боковой части головы, зону за ушами и ушных раковин (рис. ниже).
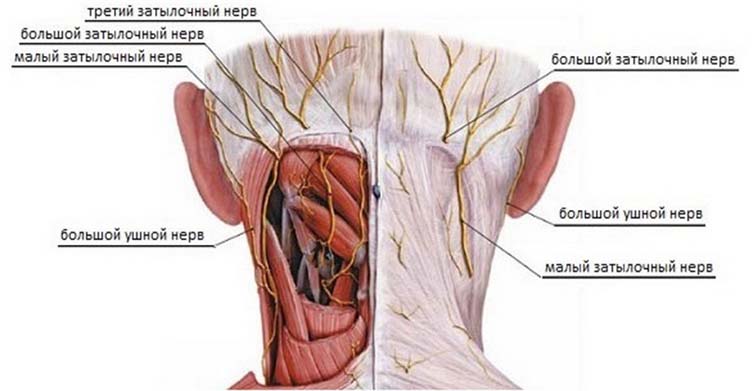
Существует и третий затылочный нерв, ветви которого расположены в коже под затылком (нижней части), однако невралгия третьего пучка встречается крайне редко. Достоверных данных об отстранённости невралгии затылочного нерва нет, однако, на эту патологию приходится около 40% среди больных с хроническими цервикалгиями.
Патогенез
В основе механизма реализации болевого синдрома шейно–затылочной области лежит проведении тригемино–цервикальной системой сигналов от сенсорных зон, которые иннервируются первым/вторым корешками шейного отдела спинного мозга и конвергенция сенсорных стимулов на ядро спинномозгового пути (каудальные отделы нисходящего ядра), где происходит модификация сигналов на входе в ЦНС и в других отделах тригемино–таламического тракта. При раздражении немиелинизированных С–волокон болевой/температурной чувствительности, входящих в структуру нервов уровня С1-С3 и большого затылочного нерва в том числе, формируются очаги болевого возбуждения в верхнешейных сегментах (задних рогах).
Болевой синдром шейно–затылочной локализации формируется не только расстройством функций рецепторов серотонина, Fos–протеина, глутамата на входе в ЦНС, но и на периферическом уровне метаболитами арахидоновой кислоты, запускающими мышечный спазм, асептическое воспаление, миогелоидные уплотнения. При патологических состояниях, вызывающих деструкцию клеток (клеточных мембран) развивается каскад метаболизма арахидоновой кислоты, что сопровождается выработкой медиаторов отека/воспаления. Раздражая в очаге повреждения ноцицепторы, простагландины усиливают их чувствительность к оксиду азота, гистамину, брадикинину, образующихся на фоне воспалительного процесса в тканях.
Классификация
Выделяют первичную (идиопатическую) невралгию затылочного нерва, которая развивается изолированно и вторичную, развивающуюся на фоне какой-либо патологии.
По зоне поражения принято выделять невралгию большого затылочного и малого затылочного нерва.
По локализации — односторонняя и двусторонняя невралгия затылочного нерва.
Причины
Невралгия затылочного нерва относится к полиэтиологическим заболеваниям. По сути, причиной развития патологии может быть повреждение различного характера, провоцирующее воспалительный процесс/отек ветвей затылочного нерва. К основным из причин относятся:
- Травма шейного позвоночного отдела/непосредственно затылочного нерва.
- Аномалии развития шейного отдела позвоночного столба.
- Атлантоаксиальная нестабильность.
- Сдавление анатомическими структурами (гипертрофированной связкой между шейными позвонками).
- Артрит шейных позвоночных суставов/воспалительные процессы в тканях, окружающих нерв.
- Дегенеративно-дистрофические изменения в шейном отделе позвоночного столба (межпозвонковая грыжа, шейный остеохондроз).
- Миофасциальный синдром (сдавление затылочных нервов при спазме шейных мышц).
- Инфекционные заболевания (герпетическая инфекция).
- Доброкачественные/злокачественные опухоли шеи и головы.
- Сосудистые патологии головного мозга (аневризмы, атеросклероз).
- Длительное физическое переутомление.
- Аутоиммунные расстройства/нарушения обмена веществ.
- Интоксикация ядами различного происхождения, алкоголем, никотином.
- Психосоматические расстройства.
Во многих случаях окципитальная невралгия обусловлена сочетанием нескольких факторов, что обусловлено тесной взаимосвязью костных/хрящевых, нервных и мышечных структур в зоне шейного отдела позвоночника.
К факторам риска развития заболевания относятся системные заболевания, частые/сильные стрессовые ситуации, статическое напряжение шейных мышц (работа за швейной машинкой, компьютером, у станка), переохлаждение.
Симптомы
Симптомы невралгии затылочного нерва достаточно специфичны. Ведущими симптомами окципитальной невралгии являются резкие жгучие приступы головной боли в области иннервации большого/малого затылочного нервов (зона от затылочного бугра до теменной области). Боль может локализоваться по всему затылку или с одной стороны головы. При этом, в области поражения при пальпации отмечается незначительная гиперестезия/дизестезия. У некоторых пациентов отмечается пульсирующая цервикалгия. Болевой синдром продолжается несколько минут, достигает максимальной интенсивности, и внезапно исчезает. Боль может нарастать при вспышке света, громком звуке, изменении положения головы, при надавливании на точки выхода нерва (триггерные зоны) и может сопровождаться акустофобией/светобоязнью. При приступе больной стремится сохранить неподвижность, поскольку какие-либо движения усиливают симптоматику.
Для головной боли, которая связана с патологией шеи, характерна односторонняя локализация, интенсивность, начало приступа с затылка с распространением на теменную и височную, область. При прогрессировании приступа боль часто становится двусторонней. В некоторых случаях при приступе на одноименной стороне отмечается слезотечение, покраснение лица, покраснение глаза, потоотделение на лице, заложенность носа.
Как правило, в сутки отмечают от одного до 20–30 приступов, а триггером являются чихание/кашель, резкие повороты головой, поездка в транспорте. Боль провоцируется неудобным положением шеи и ее движениями, давлением пальцами на место выхода подзатылочного нерва и большого затылочного нерва. В период между приступами невралгии затылочного нерва симптомы практически отсутствуют. Реже пациенты жалуются на ползания мурашек на затылке, ощущения жжения, покалывания в области за ушами, в верхней части шеи, затылке.
Анализы и диагностика
Больные обследуются у невролога. Основную информацию дает осмотр, выявляющий области повышенной или сниженной чувствительности кожи шеи, триггерные точки в месте выхода затылочного нерва, болезненность над нервом. Основными симптомами являются: острая приступообразная боль в зоне иннервации трех ветвей затылочного нерва, которая в межприступном периоде бывает ноющей и постоянной. После местной блокады нерва боль на время прекращается.
Для уточнения причины невралгии назначаются:
- Рентгенография позвоночника. При этом исследовании обнаруживают дегенеративные изменения шейных позвонков, остеофиты или сколиоз. МРТ или КТ шеи уточняет степень поражения позвоночника.
- УЗИ сосудов шеи. Этот метод определяет атеросклероз артерий. По показаниям дополнительно проводят реоэнцефалографию, которая оценивает кровоток головного мозга.
- МРТ головного мозга. Исследование позволяет исключить различные причины головных болей.
Электроэнцефалография и эхоэнцефалография.
Общий анализ крови и мочи, биохимический анализ крови (липидный спектр), коагулограмма при кардиальной патологии.
Лечение
Лечение невралгии затылочного нерва комплексное и включает медикаментозную терапию, физиотерапию и хирургическое вмешательство. В лечении важным является снятие напряжения в шее, поэтому целесообразна иммобилизация ее специальными ортезами. Иногда больным на время назначают полупостельный или постельный режим, при этом важно спать в удобном (физиологическом) положении, что устраняет боль. Также больным необходимо строго дозировать физические нагрузки.
Консервативная терапия направлена на купирование болевого синдрома и снижение возбудимости ЦНС. С этой целью проводятся:
- Блокады нерва местными анестетиками среднего/длительного действия в триггерную зону (Лидокаин, Прилокаин, Мепивакаин, Тетракаин, Этидокаин, Бупивакаин, Ропивакаин).
- Назначение миорелаксантов, преимущественно центрального действия (Лидамитол, Баклофен, Мидокалм-Рихтер, Баклосан).
- Прием антигистаминных препаратов (Супрастин, Эриус, Лоратадин, Зиртек, Цетрин).
НПВС (Ацеклофенак, Вольтарен, Дексалгин, Диклофенак, Ибупрофен, Кетонал, Мелоксикам и др.) с учетом их влияния на ЖКТ. - Для восстановления миелиновой оболочки нервного волокна назначаются витамины группы В — Тиамин, Пиридоксин, Цианокобаламин, как по отдельности, так и в виде препаратов, содержащих комплекс витаминов группы В (Мильгамма, Ларигама, Неовитам, Нейромультивит, Нейробион и др.), а также препараты Омега-3.
Применение обезболивающих препаратов внутрь или внутримышечно не оказывает выраженного эффекта, а наиболее эффективными являются блокады с местными анестетиками и стероидными препаратами. При введении в триггерную зону анестетиков урежаются приступы и уменьшается значимость самого тригера, вызывающего появление приступообразных болей.
Глюкокортикостериоды оказывают противовоспалительное действие и обеспечивают длительное облегчение. Критерием эффективности блокад является удовлетворительное состояние в течение 6 месяцев, отсутствие необходимости в повторных блокадах. Если у больных обнаруживают болезненные точки в мышцах плечевого пояса и шеи, то блокады этих точек значительно уменьшают боль и напряжение мышц. Если при блокаде нервных структур есть облегчение или полное устранение боли, то рассматривается возможность о радиочастотной аблации нерва — эта процедура дает обезболивающий эффект на шесть месяцев.
Для быстрого устранения боли часто используют ботулинотерапию, но нерв блокируется временно и на какое-то время уменьшаются болевые приступы. При неэффективности консервативных подходов выполняется электростимуляция нерва, что прерывает импульсы о боли в головной мозг.
Народные методы лечения не очень эффективны и не устраняют причину, а только уменьшают болевой синдром. С этой целью на область шеи делают спиртовые компрессы, водочную настойку цветов сирени или мазь из почек этого растения (делают крутой отвар почек и смешивают с вазелином или свиным жиром). Внутрь принимают отвар ивовой коры.
Доктора
Лекарства
- Нестероидные противовоспалительные средства: Ацеклофенак, Вольтарен, Дексалгин, Диклофенак, Ибупрофен, Кетонал, Мелоксикам.
- Местные анестетики для блокад: Лидокаин, Прилокаин, Мепивакаин, Тетракаин, Этидокаин, Бупивакаин, Ропивакаин.
- Миорелаксанты: Лидамитол, Баклофен, Мидокалм-Рихтер, Баклосан.
- Витамины: Мильгамма, Ларигама, Неовитам, Нейромультивит, Нейробион, Тиамин, Пиридоксин, Цианокобаламин.
Процедуры и операции
Физиотерапевтическое лечение
Оно показано на всех этапах лечения. На ранних стадиях физиотерапия уменьшает нагрузку и напряжение в зоне шеи, устраняет боль и отек, а на поздних — улучшает обменные процессы и укрепляет мышцы. Физиолечение проводят в стационаре и продолжают в амбулаторных условиях. Данный вид лечения нельзя игнорировать, поскольку он устраняет причину заболевания.
В период выраженного болевого синдрома назначаются интерференционные токи, импульсная магнитная терапия, диадинамические токи и синусоидальные модулированные токи (СМТ). С целью устранения боли и отека применяется электрофорез с анестетиками и кортикостероидами, ультразвук с кортикостероидными мазями. По мере стихания процесса показана лазеротерапия, ультрафиолетовое облучение области шеи, дарсонвализация воротниковой зоны, тепловые компрессы, массаж и добавляется лечебная физкультура (упражнения на растяжение).
Лазеротерапия низким уровнем излучения эффективна при лечении различных нейропатических болей. В ремиссию показаны озокеритовые и парафиновые аппликации на область шеи и лечебные грязи.
Базисной методикой в восстановительный период считается мануальная терапия, которая нормализует тонус мышц, положительно влияет на течение заболевания, восстанавливает объем движений в шее. Однако должны применяться мягкие техники, воздействие на акупунктурные точки, релиз-эффект, компрессия триггерных точек. Используются техники напряжения и противонапряжения. Хороший и быстрый эффект добиваются постизометрическим расслаблением мускулатуры шеи. Мануальная терапия часто сочетается с местным массажем.
Хороший эффект дает рефлексотерапия (корпоральная и ушная), лазеропунктура, микроиглотерапия, использование полынных сигар. Рефлексотерапия улучшает кровообращение и стимулирует активные точки. Для продолжительного лечения используется чрескожная электростимуляция нерва.
Хирургическое лечение
При отсутствии эффекта от консервативного лечения, отсутствии стойкого устранения боли и нарушении трудоспособности больным предлагаются нейрохирургические вмешательства. В то же время хирургическое лечение ограничено по своим показаниям, и многие врачи используют их осторожно, поскольку могут быть плохие результаты.
- Для облегчения боли выполняют нейрэктомию С2 (иссечение участка второго шейного нерва) или ганглионэктомия (удаление ганглия). При тяжелых деформациях фасеточных суставов выполняется операция слияния С1-2 (операция, устраняющая движение между позвонками).
- Алкоголизация затылочного нерва.
- Декомпрессия корешка С2 при сдавлении его.
- Пересечение заднего корешка С2.
- Пересечение С2 и С3.
- Периферическое пересечение нерва.
Диета
Специально разработанной диеты при невралгии затылочного нерва нет.
Профилактика
Профилактика затылочной нейропатии включает мероприятия направленные на своевременное выявление/предупреждение заболеваний зоны шеи и шейного отдела позвоночного столба, являющихся частыми причинами механической компрессии затылочных нервов:
- Активный образ жизни с достаточной двигательной активностью (занятия спортом с учетом возрастных ограничений). Соблюдение режима труда/отдыха.
- Поддержание в процессе работы физиологически правильной осанки.
- Регулярный массаж шейно-воротниковой зоны и спины.
- Своевременное лечение заболеваний. Способных вызвать невралгию затылочного нерва.
Последствия и осложнения
К основным последствиям затылочной невралгии относятся остаточные головные боли, которые повышают тревожность, способствуют развитию депрессивных состояний, ухудшают качество жизни. Частые болевые пароксизмы сопровождаются снижением работоспособности, в частности, среди профессий с повышенной концентрацией внимания. Неврологические нарушения способствуют расстройствам трофики/кровоснабжения тканей, что приводит к выпадению волос в области затылка у пациентов с длительным стажем заболевания.
Прогноз
В большинстве случаев при своевременном и правильном лечении прогноз благоприятный и через 1-2 месяца наступает выздоровление. Несвоевременное лечение приводит к нарушению чувствительности затылочной области (онемению). В ряде случаев даже при своевременно начатом лечении достигается урежение пароксизмов болей, но полное избавление от характерной симптоматики удается не всегда.
Список источников
- Неврология. Национальное руководство. Том 1. Под ред. Гусева Е.И., Коновалова А.Н., Скворцовой В.И., Гехт А.Б. М.: ГЭОТАР-Медиа, 2018 г., c 880.
- Алексеев В.В., Строков И.А., Азимова Ю.Э. Невралгия затылочного нерва // журнал "Боль и ее лечение" № 1 (2) 2004 г. с. 28-30.
- Загорулько О.И. Эффективность блокад затылочного нерва для лечения цервикогенной головной боли. Анестезиология и реаниматология. 2016; 61(5): 51.
- Туков А.А. Лечение невралгии затылочного нерва по методу мастера Тонга и с использованием динамической электронейростимуляции// Научное обозрение. Медицинские науки. – 2020. – № 5. – С. 28–32.
- Европейские принципы ведения пациентов с наиболее распространенными формами головной боли в общей практике / Т. Стайнер и соавт.: Практическое руководство для врачей; перевод с английского Ю.Э. Азимовой, В.В. Осиповой; научная редакция В.В. Осиповой, Т.Г. Вознесенской, Г.Р.Табеевой. – М.: 000 «ОГГИ. Рекламная продукция», 2010, – 56 с.






 Ацеклофенак
Ацеклофенак Вольтарен
Вольтарен Дексалгин
Дексалгин Кетонал
Кетонал Мелоксикам
Мелоксикам Лидокаин
Лидокаин Бупивакаин
Бупивакаин Ропивакаин
Ропивакаин Баклофен
Баклофен Мидокалм-Рихтер
Мидокалм-Рихтер Лидамитол
Лидамитол Баклосан
Баклосан Мильгамма
Мильгамма Нейромультивит
Нейромультивит Ларигама
Ларигама Нейробион
Нейробион Пиридоксин
Пиридоксин Цианокобаламин
Цианокобаламин












Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...