Эрлихиоз и риккетсиоз
Общие сведения
Риккетсиозы (син. риккетсиозные заболевания) и риккетсиоподобные болезни (эрлихиоз, анаплазмоз, цуцугамуши, Ку-лихорадка) представлены большой группой инфекционных заболеваний, возбудителем которых является внутриклеточный возбудитель — риккетсия (лат. Rickettsia), которые (за небольшим исключением) переносятся членистоногими. История изучения риккетсиозов началась в 1906 г., а термин «rickettsia» предложен в честь американского врача Г. Риккетса, впервые обнаружившего и доказавшего роль клещей в передаче возбудителя пятнистой лихорадки. Значительный вклад в изучение риккетсиозов внес микробиолог из Чехии С. Провацек, изучавшего возбудителя сыпного тифа, который и был назван «риккетсия Провачека».
Группа риккетсиозов человека представлена значительным числом инфекционных заболеваний с преимущественно трансмиссивным путем передачи и включает эпидемический/эндемический сыпной тиф, клещевые лихорадки (волынскую/марсельскую/пятнистую лихорадку Скалистых гор, североазиатский клещевой риккетсиоз, везикулезный риккетсиоз), пароксизмальные риккетсиозы (пароксизмальный клещевой риккетсиоз, окопную лихорадку), лихорадку Ку, лихорадку цуцугамуши и ряд других. Эти заболеваниям, несмотря на этиологические различия, имеют целый ряд общих эпидемиологических, иммунологических, патогенетических и клинических признаков, что позволяет их объединить общим термином – риккетсиозы. Все риккетсиозы представляют собой циклически протекающие болезни с выраженной интоксикацией/острой лихорадкой, зачастую с тифозным состоянием, проявляющиеся характерным симптомокомплексом со стороны сосудистой системы/ ЦНС и развитием синдрома экзантемы. После болезни, как правило, формируется стойкий антитоксический/антиинфекционный иммунитет.
Риккетсиозы подразделяются на антропонозные, переносчиками которых являются вши, а источниками инфекции — человек (сыпной тиф/окопная лихорадка) и природно-очаговые зоонозные, передающиеся возбудителями через укусы клещей (подавляющее большинство). Рассмотрим лишь некоторые из них, преимущественно передаваемые через укус клеща.
Клещевой риккетсиоз (син. клещевой сыпной тиф)
Возбудитель клещевого риккетсиоза Rickettsia sibirica. Клещевой риккетсиоз человеку передается через укус присосавшихся естественно зараженных иксодовых клещей разных видов, которое происходит при контакте открытой поверхности кожи человека с местами нахождения клещей на травянистой/кустарниковой растительности, которые быстро нападают при непосредственном соприкосновении. Характерна весенне-летняя сезонность заболевания, что обусловлено особенностями биологии клещей. Лица, больные клещевым риккетсиозом для окружающих никакой эпидемиологической опасности не представляют.
Везикулезный риккетсиоз (син. гамазовый риккетсиоз, осповидный риккетсиоз, пятнистая лихорадка Кью-Гардена)
Везикулезный риккетсиоз передается через укусы гамазовых клещей. Зоонозное заболевание с природной очаговостью. Возбудителем заболевания является Rickettsia akari, а резервуаром — мыши/дикие крысы. В РФ отмечаются лишь завозные случаи о заболевания. Передача возбудителя осуществляется при укусе, который в большинстве случаев остается незамеченным и какими-либо ощущениями не сопровождается. В организм человека риккетсии попадают с секретом слюнных желез. В отличие от риккетсий других видов, которые поражают клетки эндотелия, Rickettsia akari проникают в макрофаги, а неполный фагоцитоз позволяет риккетсиям размножаться внутриклеточно (в цитоплазме/ядре) без повреждения клетки хозяина. В странах СНГ встречался в Молдавии, Украине и Белоруссии, за рубежом — в Южной Корее, Африке, США. Заболеваемость преимущественно спорадическая, крайне редко встречаются семейные вспышки. Осповидный риккетсиоз от человека к человеку не передается. Повышенная заболеваемость отметается в мае–июне, что обусловлено сезонным увеличением популяции переносчиков.
Эрлихиоз
Эрлихиоз у человека (син. клещевой эрлихиоз) представляет собой группу природноочаговых зоонозных заболеваний, вызываемых несколькими видами бактерий эрлихии, представляющие внутриклеточные риккетсиозоподобные организмы, входящие в семейство Rickettsiaceae. Возбудителями моноцетарного эрлихиоза являются два вида эрлихий — E. chaffeensis и E. Muris, а возбудителем человеческого гранулоцитарного эрлихиоза (син. гранулоцитарного анаплазмоза) является Anaplasma phagocytophilum. Распространение/поддержание возбудителей эрлихиозов в природе осуществляется иксодовыми клещами различных видов (в РФ преимущественно I. Persulcatus), зараженность которых эрлихиями колеблется в диапазоне от 4,7 до 50%.
Источниками/резервуарами моноцитарного эрлихиоза в природе могут быть олени, хомяки, мыши (рыжая полёвка); среди домашних животных чаще встречается у собак, реже у коз, лошадей. Болеют лица различного возраста, чаще мужчины, особенно охотники и часто посещающие леса.
Характерна весенне-осенняя сезонность, что обусловлено высокой активностью клещей в этот период времени. Гранулоцитарный анаплазмоз имеет двухпиковую заболеваемость: в мае–июне, что связано с активностью нимфальной стадии клеща и в октябре в связи с преобладанием взрослых особей переносчика.
Моноцитарный/гранулоцитарный эрлихиозы диагносцируются и в РФ (Пермском, Красноярском, Хабаровском, Алтайском крае, Ульяновской, Новосибирской и Томской областях). Смертность при моноцитарном эрлихиозе составляет 3–5%; при гранулоцитарном анаплазмозе 7–10%.
Патогенез
Патологический процесс большинстве различных риккетсиозах человека сходен и обусловлен процессом размножения риккетсий, преимущественно в эндотелии капилляров, что и вызывает развитие гранулематозного васкулита, который зачастую сопровождается тромбозом. Тромбы в сочетании с вазопаралитическим действием эндотоксина риккетсий способствуют развитию различных нарушений со стороны ЦНС, сердца, вещества/оболочек головного мозга и расстройств кровообращения.
Патогенез моноцитарного/гранулоцитарного эрлихиоза идентичен таковому при риккетсиозах — возбудитель проникает в подлежащие ткани и распространяется по организму гематогенно, после чего возбудитель внедряется в клетки, размножается в цитоплазматической вакуоли и затем из неё выходит. Поражаются преимущественно макрофаги печени, селезёнки, костного мозга, лимфатических узлов с развитием очаговых некрозов, отмечается нарушение проницаемости мелких кровеносных сосудов и развитие геморрагий на коже/во внутренних органах.
Классификация
В основе классификации лежат различные группы болезней, вызываемых риккетсиями и риккетсиозоподобными организмами (таблица ниже).
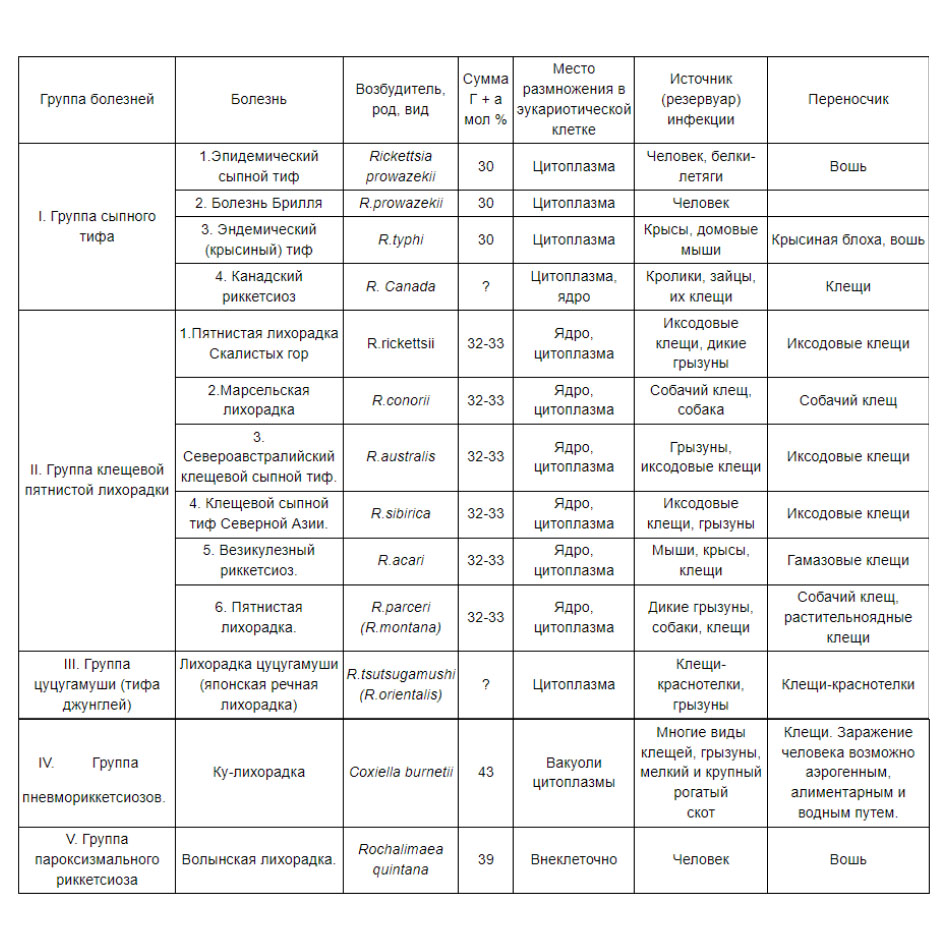
Причины
Причиной заболевания риккетсиозами является заражение человека риккетсиями (эрлихиями.)
Микробиология
Риккетсии представляют собой полиморфные мелкие грамотрицательные бактерии, являющиеся внутриклеточными паразитами. Полиморфны (могут иметь нитевидную/кокковидную и палочковидную формы). Геном представлен кольцевой молекулой ДНК (рис. ниже).
Большинство риккетсий слабо устойчивы во внешней среде. Быстро (в течение 10 минут) погибают при нагревании до 50-70 °C и мгновенно при 100 °C. Сохраняют жизнеспособность при низких температурах температуре 20-70 °C. Неустойчивы к дезинфектантам (хлорамину, фенолу, эфиру, спирту, перекиси водорода).
Чувствительны к антибиотикам — фторхинолонам, рифампицину, тетрациклинового ряда. Факторы патогенности риккетсий представлены белковыми токсическими соединениями (микрокапсула, фосфолипаза, адгезины, пили). Содержит термостабильный липополисахаридный группоспецифический антиген клеточной стенки и протективные белки, различающиеся по антигенным свойствам.
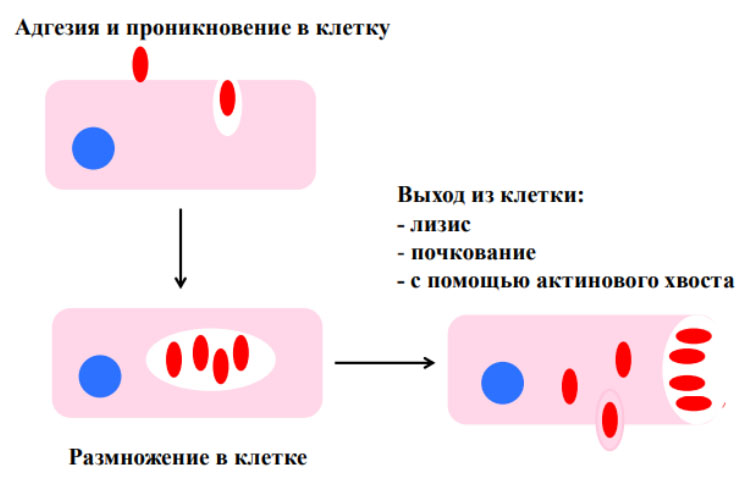
Жизненный цикл риккетсий
Включает две формы:
- вегетативные (палочковидные клетки, которые способны размножаться);
- покоящиеся (сферические образования с утолщенной цитоплазмой/клеточной стенкой).
Жизненный цикл состоит из ряда стадий:
- адсорбция на мембране клеток;
- проникновение в клетку (эндоцитоз);
- выход в цитоплазму с последующим переходом в вегетативную форму с размножением через
бинарное деление; - переход в покоящуюся форму, разрушение клетки-хозяина и выход в результате ее лизиса или почкование.
Эпидемиология
Наиболее частым путем заражения является трансмиссивный (со слюной членистоногого, чаще клещей), редко — трансплацентарный/гемотрансфузионный. Входными воротами служат преимущественно кожные покровы, где при укусе клещей (в месте внедрения) может развиваться первичный аффект (местная воспалительная реакция) – примеры ниже.
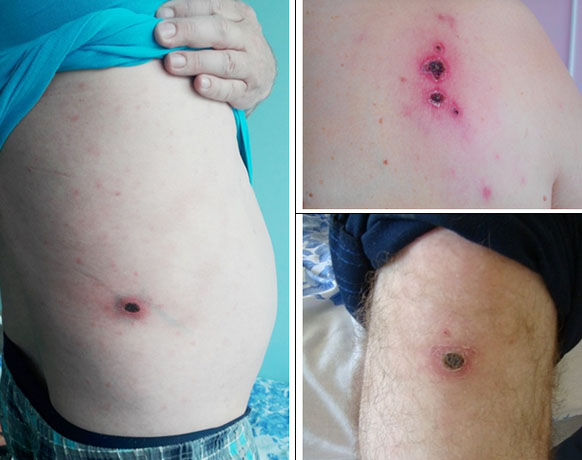
В организме клещей риккетсии способны сохранятся в течение длительного периода и могут передаваться потомству трансовариальным путем. Циркуляция клещевых риккетсий в природе осуществляется через мелких млекопитающих, эпизоотии у которых не отмечаются. Характерна сезонность (при большинстве риккетсиозов в весенне-осенний период). Нападение клещей на человека происходит при его нахождении в местах их обитания при непосредственном соприкосновении с открытой поверхностью тела. Заболеваемость носит преимущественно спорадический характер и отмечается в основном в природных очагах тех или иных риккетсиозов.
Симптомы
Клиническая симптоматика определяется конкретной формой риккетсиоза и тяжестью течения заболевания.
Клещевой риккетсиоз
Инкубационный период варьирует в диапазоне 3-8 дней. В месте укуса/присасывания клеща развивается небольшой болезненный гиперемированный инфильтрат с появлением в центре некротической корочки и увеличением местных лимфатических узлов. Пациенты могут жаловаться на разбитость/слабость, снижение аппетита, озноб, ломоту в суставах/мышцах, катаральные изменения в ротоглотке, незначительное повышение температуры. Заболевание чаще начинается остро, иногда присутствует продромальный период. Через 2-3 суток продромального периода развивается клиническая симптоматика, манифестирующая ознобом, резким повышением температуры тела до высоких цифр, лихорадкой, головной болью, бессонницей, иногда тошнотой/рвотой. Ломота и боли во всем теле. Длительность лихорадочного периода составляет в среднем 8 дней, варьируя в пределах 3-18 дней. Уже на 2-4-й день появляется характерная сыпнотифозная сыпь, что является специфическим признаком клещевого риккетсиоза. Высыпания как правило, начинаются с конечностей и за 1,5-2 суток быстро распространяется на туловище, реже — на лицо. Характерно присутствие сыпи на подошвах/ладонях и разгибательных поверхностях конечностей. Сыпь имеет вид папул/крупных розеол ярко-розового цвета, размеры которой могут существенно различаться (от мелких элементов величиной до крупных в 2-3 мм). Реже сыпь переходит в петехиальную.
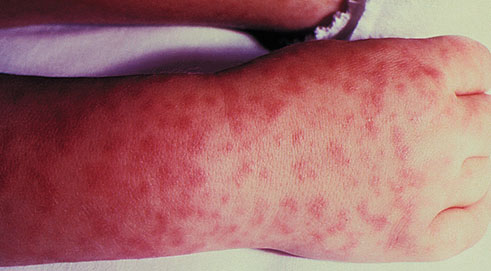
Угасание сыпи медленное, на месте ее исчезновения появляются пигментации. Кроме кожных проявлений наиболее характерны расстройства со стороны нервной системы (нарушении сна/аппетита, резкая головная боль, миалгии/артралгии) и сердечно-сосудистой системы (понижение артериального давления/брадикардия). В крови — снижение гемоглобина, тромбоцитов и эритроцитов. Заболевание может протекать в легкой/средней и тяжелой формах. При тяжелом течении увеличивается продолжительность лихорадочного периода, присутствует выраженная интоксикация организма, высокие температурные величины (до 41 градуса), выраженная симптоматика со стороны нервной/сердечно-сосудистой систем, и частые осложнения в виде пиелонефрита, неврита, миокардита и др. Особенно тяжело болеют пожилые люди.
Везикулезный риккетсиоз
Продолжительность инкубационного периода составляет 10–12 дней, реже он укорачивается до 7 дней. Начальным проявлением заболевания является первичный аффект, который появляется за 7–10 дней до лихорадки. Первичный аффект развивается с появления уплотненного возвышающегося над уровнем кожи пятна, диаметр которого составляет 1-3 см. Далее в центре пятна образуется папула, из которой через несколько дней развивается везикула, наполненная прозрачным содержимым. После нее образуется язвочка с темной корочкой, а вокруг ее длительно сохраняется незначительная зона гиперемии. Как правило, первичный аффект при пальпации безболезненный, достигает максимальной выраженности к началу лихорадочного периода, а его полное заживление наблюдается через 20-30 дней.
Начало заболевания острое, характерна в течение первых 3 дней высокая температура (39–40 °С), лихорадка ремитирующего характера, продолжительность которой может составлять 5–7 дней, реже 10–12 дней.
Характерным признаком заболевания является экзантема, которая чаще появляется обычно на 2–4-й день, хотя в ряде случаев этот период сокращается до одного дня или появляется позже — на 5-6-й день болезни. Характерен полиморфизм сыпи: вначале появляются пятна/папулы, на месте которых образуются везикулы, напоминающие сыпь при ветряной оспе (поэтому и появился термин «оспоподобный риккетсиоз»). Сыпь обильная, располагается на туловище, лице/волосистой части головы, верхних/нижних конечностях, крайне очень редко на ладонях и всегда отсутствует на коже подошв. Сыпь сохраняется на протяжении 7–10 дней (фото ниже).
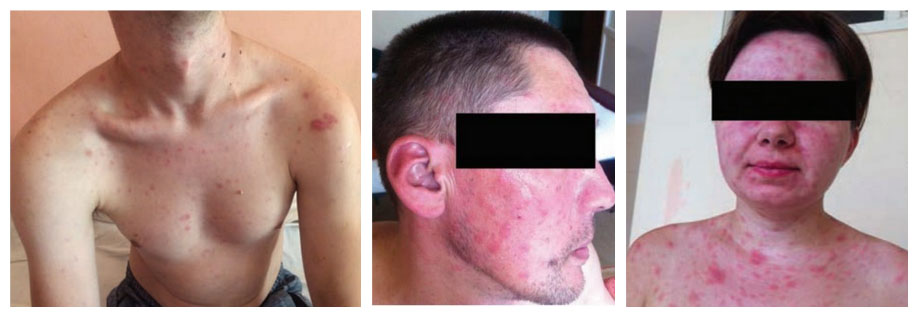
На фоне лихорадки развивается общая интоксикация основными проявлениями которой являются слабость, головокружение, головная боль, адинамии. Печень/селезенка не увеличены, осложнений, как правило, не наблюдается.
Эрлихиоз
Симптомы эрлихиоза у человека неспецифичны. Спектр клинической симптоматики достаточно широк — от практически отсутствия симптомов до тяжелого течения угрожающего жизни пациента. Общими для эрлихиозов является внезапность появления чувства усталости, лихорадки, головной боли, озноба, тошноты/рвоты, болей в мышцах, анорексии и других неспецифических симптомов, характерных для риккетсиозных инфекций. Длительность инкубационного периода в среднем составляет 13 дней с вариациями от 1 до 29 дней.
Клинически моноцитарный и гранулоцитарный эрлихиозы трудно различимы и характеризуются внезапным началом, миалгией, головной болью, ознобом, лихорадкой, лейкопенией/тромбоцитопенией, повышением печеночных ферментов. Длительность лихорадочного периода варьирует от 3-4 дней до 3 недель. У большинства пациентов в верхних дыхательных путях развиваются катаральные проявления (заложенность носа, першение в горле, непродуктивный кашель). К часто встречаемым симптомам относятся гиперемия лица/слизистых оболочек ротоглотки, конъюнктивит. Крайне редко появляется на бедрах, туловище, голенях пятнисто-папулезная сыпь, почти у трети пациентов развивается локальный лимфаденит.
У ряда пациентов могут развиваться общемозговые симптомы, появляющиеся выраженными головными болями, тошнотой/рвотой, головокружением, гиперестезиями/парестезями. При развитии патологических явлений в сердечно-сосудистой системе отмечается высокая лабильность АД, сердцебиение, приглушение тонов сердца. Поражение опорно-двигательной системы преимущественно манифестирует артралгиями/миалгиями нижних конечностей, реже — болями в позвоночном столбе.
Почти у 30% пациентов отмечается двухволновое течение болезни. При этом, вторая волна протекает более тяжело с высокой длительной лихорадкой и тяжелыми проявлениями интоксикации. В крови — увеличение СОЭ, лейкопении/тромбоцитопения, лимфо/моноцитопения. В ряде случаев развиваются тяжелые осложнения — неврологические нарушения, респираторный дистресс-синдром, диссеминированное внутрисосудистое свертывание, почечная недостаточность. Показатели летальности варьируют в пределах 5-10%. После начала антибиотикотерапии клиническая симптоматика исчезает на 3–5 сутки. После выздоровления в течение 4–6 недель сохраняется астенический синдром.
Анализы и диагностика
При диагностике риккетсиозов важно учитывать эпидемиологический анамнез (пребывание в эндемичных районах, сезонность, наличие характерных проявлений, в том числе и первичного аффекта). Подтверждение диагноза проводится постановкой серологических реакций (РСК со специфическим антигеном, непрямая реакция иммунофлюоресценции). Выделение возбудителя проводится путем заражения клеточных культур, куриных эмбрионов или лабораторных животных. Также может использоваться РИФ (иммунофлюоресцентный метод).
Диагностика эрлихиозов достаточно затруднительна, поскольку отсутствие патогномоничных симптомов существенно затрудняет идентификацию инфекции без проведения серологической верификации. Наиболее часто для этой цели используют РНИФ (непрямая реакция иммунофлюоресценции) и ПЦР. Также чрезвычайно важно выявление пребывания пациента в местности, эндемичной по эрлихиозу, случаев нападения клеща.
Лечение
Лечение риккетсиозов комплексное и включает этиотропную, патогенетическую и симптоматическую терапию. В качестве средств этиотропной терапии показано назначение антибиотиков тетрациклинового ряда (Доксициклин, Тетрациклин), фторхинолонов (Ципрофлоксацин, Норфлоксацин, Офлоксацин, Левофлоксацин и др.), которые назначаются на весь период лихорадки и еще в течение 2-3 дней после.
Больному показан постельный режим и обязательное введение человеческого иммуноглобулина против КЭ в течение 3-5 дней 1 раз в день, поскольку зачастую в слюне клеща содержаться возбудители нескольких заболеваний.
На фоне антибиотикотерапии проводится дезинтоксикационная (Цитроглюкосолан, Глюкосолан и другие глюкозосолевые растворы), десенсибилизирующая (Лоратадин, Диазолин, Тавегил) терапия. По показания могут назначаться лекарственные средства для укрепления сосудистых стенок (Рутин, Витамин С), препараты для дегидратационной терапии (Маннитол, Лазикс); в тяжелых случаях – кортикостероиды (Преднизолон), дезагреганты (Трентал). В случаях развития менингеальной симптоматики назначаются ноотропы (Пирацетам, Ноотропил), индукторы интерферона (Амиксин, Ларифан); Рибонуклеазуа, Прозерин, Дибазол, поливитаминные препараты (Витрум), проводится оксигенотерапия.
Пациентов с лихорадочными/менингеальными формами выписывают при отсутствии менингеальных симптомов на 14-21-й день после нормализации температуры с последующим диспансерным наблюдением на протяжении 1 года.
Лечение эрлихиозов принципиально не отличается. Эрлихии проявляют максимальную чувствительность к Тетрациклину, Доксициклину и мене чувствительны к Хлорамфениколу, препаратам тетрациклинового ряда. Препаратами выбора для беременных/кормящих женщин и детей является Рифампицин или Амоксициллин в возрастной дозировке.
Доктора
Лекарства
- Антибиотики (Доксициклин, Тетрациклин, Ципрофлоксацин, Норфлоксацин, Офлоксацин, Левофлоксацин).
- Препараты для дезинтоксикационной терапии (Цитроглюкосолан, Глюкосолан).
- Лекарственные средства для десенсибилизирующей терапии (Лоратадин, Диазолин, Тавегил).
- Средства для укрепления сосудистых стенок (Рутин, Витамин С).
- Кортикостероиды (Преднизолон).
- Дезагреганты (Трентал).
- Ноотропы (Пирацетам, Ноотропил).
- Индукторы интерферона (Амиксин, Ларифан).
- Поливитаминные препараты (Витрум).
Процедуры и операции
Отсутствуют.
Диета
Специальной диеты нет.
Профилактика
Специфическая профилактика клещевого риккетсиоза/эрлихиоза (вакцинация) отсутствует. К методам неспецифической профилактики относятся меры по предупреждению укусов клещей, которые включают:
- Ношение закрытой обуви/одежды/головного убора при посещении лесопосадок.
- Обработка одежды противоклещевыми репеллентами.
- Быстрое/правильное удаление клеща при его обнаружении.
- Обязателен самоосмотр одежды/участков тела после посещения местности, эндемичной по клещевому риккетсиозу.
- Профилактический прием курса этиотропных антибиотиков.
- При выявлении укусов клеща в эндемичных районах проводится экстренная профилактика путем однократного приема доксициклина (0,1 г).
Последствия и осложнения
Клещевой риккетсиоз протекает относительно доброкачественно и крайне редко сопровождается осложнениями. К осложнениям моноцитарного/гранулоцитарного эрлихиоза при тяжелой форме болезни относятся ДВС-синдром с лёгочным/желудочно-кишечным или множественным кровотечением, нарушение функции почек, лёгочные инфильтраты.
Прогноз
Прогноз при своевременном выявлении клещевого риккетсиоза/эрлихиоза и адекватном лечении в большинстве случаев благоприятный. При тяжелой (генерализованной) форме эрлихиоза летальность варьирует в пределах 3-5%. Продолжительность симптоматики может сохраняться на протяжении нескольких недель/месяцев.
Список источников
- Холмогорова Г.Н. - Вопросы эпидемиологии и дифференциальной диагностики природно-очаговых трансмиссивных клещевых инфекций юга Восточной Сибири: автореф. дис. ... канд. мед. наук. - Иркутск, 2002. - 21 с.
- О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2016 году: Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2017. 220 с.
- Злобин В. И. Эпидемиологический мониторинг и профилактика иксодовых клещевых инфекций в условиях сочетанных природных и антропургических очагов // Эпидемиология и вакцинопрофилактика, 2008, № 2, с. 10–14.
- Тарасевич, И.В. Развитие учения о риккетсиях и риккетсиозах / И.В. Тарасевич // Инфекционные болезни: новости, мнения, обучение. – 2017. – № 2 (19). – с. 22–30.
- Эпидемиологический надзор за клещевым риккетсиозом. Иммунодиагностика и методы выявления возбудителя: метод. рекомендации / сост. В.К. Ястребов [и др.]. – Омск, 1992. – 36 с.






 Доксициклин
Доксициклин Тетрациклин
Тетрациклин Ципрофлоксацин
Ципрофлоксацин Норфлоксацин
Норфлоксацин Офлоксацин
Офлоксацин Левофлоксацин
Левофлоксацин Лоратадин
Лоратадин Диазолин
Диазолин Рутин
Рутин Преднизолон
Преднизолон Трентал
Трентал Амиксин
Амиксин Ноотропил
Ноотропил Витрум
Витрум















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...