Ректоцеле
Общие сведения
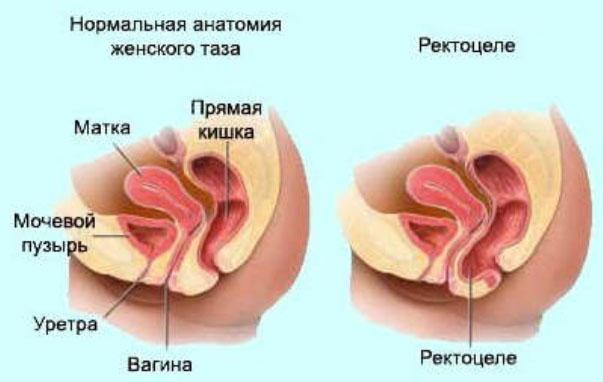
Ректоцеле — это выпячивание (пролапс) стенки прямой кишки в виде дивертикула. Выпячивание может быть как в сторону влагалища (называется переднее выпячивание), так и в сторону анокопчиковой связки и копчика (это заднее). Последняя форма встречается гораздо реже.
Переднее встречается как изолированно, так и в сочетании с задним выпячиванием. Прямая кишка является окончанием пищеварительного тракта, расположена она в полости малого таза, заканчиваясь в области промежности задним проходом. По передней стенке прямая кишка прилегает к луковице мочеиспускательного канала, предстательной железе у мужчин и влагалищу у женщин. На всем протяжении прямую кишку от влагалища отделяет ректовагинальная перегородка.
Состояние ректовагинальной перегородки и мышц леваторов имеет большое значение в
формировании этой патологии. Перегородка – это плотное соединительнотканное образование,
любое повреждение которого или истончение влечет выпадение слизистой кишки в просвет влагалища. Происходит это потому, что давление в прямой кишке выше давления во влагалище.
Мышцы леваторы поднимают задний проход и направляются от сфинктера прямой кишки веерообразно вверх в виде широких лент. При втягивании заднего прохода эти мышцы сокращаются. При формировании выпячивания толщина леваторных мышц снижается и в этом месте формируется выпячивание. Также наблюдается истончение сухожилий промежности и расхождение мышц диафрагмы таза.
Выпячивание прямой кишки кпереди встречается у женщин, что связано со многими факторами, но прежде всего с беременностью и тяжелыми родами. Частые или осложненные роды приводят к слабости связок и мышц тазового дна, которые при этом повреждаются (травмируется ректовагинальная перегородка). Ректоцеле иногда называют болезнью женщин, у которых были многочисленные роды.
Изолированное ректоцеле встречается редко, поскольку при этом обязательно есть опущение органов таза и нарушение их функций. Выпячивание прямой кишки — это одно из проявлений опущения органов таза (тазового пролапса). Дистрофические изменения тазового дна, происходящие с возрастом уженщины — основная причина тяжелого тазового пролапса. С возрастом органы малого таза опускаются или даже выпадают, приводя к синдрому опущения промежности. Повреждения тазового дна чаще всего возникают в области ректовагинальной перегородки, что ведет к формированию выпячивания.
Опущение промежности является возрастным заболеванием и распространенность этой патологии увеличивается на 40% с каждым десятилетием жизни, в связи с этим и увеличивается распространенность ректоцеле. Клинически эта патология проявляется нарушением порожнения прямой кишки (запоры). Запоры у женщин в 55% связаны с наличием выпячивания прямой кишки.
Если рассматривать мужчин, то именно запоры изначально становятся причиной развития выпячивания прямой кишки назад (в сторону анокопчиковой связки), а с появлением выпячивания опорожнение кишечника еще больше затрудняется. У мужчин данное заболевание называют как «выпадение прямой кишки».
Многие пациенты не считают это болезнью. Такая позиция ошибочна и опасна, так как выпячивание прогрессирует и вызывает серьезные осложнения, значительно снижая качество жизни. Данная патология плохо поддается лечению, поскольку в большинстве случаев связана с опущением органов таза, поэтому 25% оперированных лиц нуждаются в повторных операциях в связи с рецидивом.
Патогенез
Основное значение в патогенезе данной патологии отводится расхождению мышц леваторов (они поднимают задний проход) и перерастяжению и истончению ректовагинальной перегородки (стенка между кишкой и влагалищем). Пусковым механизмом таких изменений в мышцах и связках являются: беременность, осложненные роды и тяжелый физический труд.
Ослабленный мышечно-связочный аппарат не удерживает перегородку в нормальном положении, а при повышении внутрибрюшного давления прямая кишка выбухает в сторону истонченной стенки влагалища. При врожденной слабости мышц тазового дна уже после первых родов или тяжелой физической нагрузки выпячивание кишки во влагалище развивается у молодых.
Другим фактором патогенеза данной патологии является повышение внутрибрюшного давления, что бывает при запорах, хроническом кашле, подъеме тяжести и ожирении. Механизм развития выпячивания при запорах объясняется тем, что интенсивное натуживание, повышение внутрибрюшного и внутритазового давления, а также постоянное давление на стенку прямой кишки каловыми массами вызывает ее истончение и перерастяжение. В результате этого формируется переднее выпячивание. В выпячивании задерживаются каловые массы, перекрывающие анальный канал и усугубляя акт дефекации. Образуется замкнутый круг развития: выпячивание осложняет дефекации, поэтому человек продолжает тужиться, что повышает внутрибрюшное давление, а это еще больше усугубляет состояние. При заднем выпячивании не расслабляется пуборектальная мышца и ректоанальный угол не открывается. Прямая кишка при этом выпрямляется только в конечном ее отделе, а верхний отдел не меняет формы. Движение каловых масс направлено на заднюю стенку кишки, поэтому постепенно формируется заднее выпячивание.
Классификация
По уровню локализации выпячивания во влагалище:
- нижнее – расположено в нижней трети влагалища;
- среднее – расположено в средней трети;
- высокое — в верхней трети.
По степени выраженности выделяют:
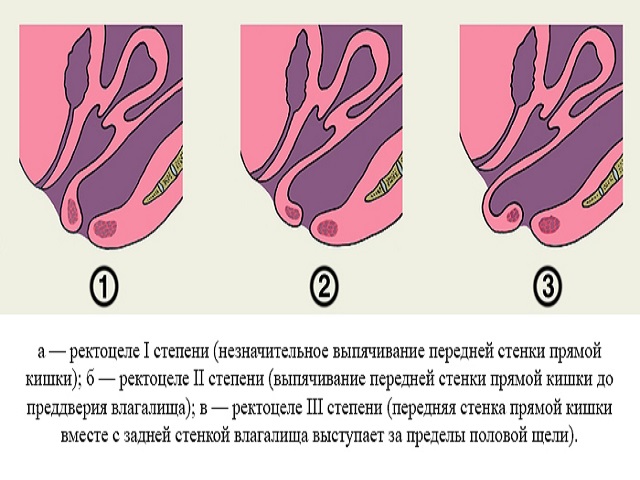
- 1 степень. Выпячивание стенки прямой кишки незначительное и определяется только при пальцевом исследовании кишки в виде небольшого кармана. При этой степени жалобы или отсутствуют или есть незначительные нарушения дефекации.
- 2 степень. Выпячивание становится больше и доходит до преддверия влагалища, а в кармане скапливаются фекальные массы. У больных присутствует ощущение неполного опорожнения кишечника, поэтому они занимаются самолечением и слабительными облегчают дефекацию. В то же время облегчение временное, заболевание прогрессирует и вызывает различные осложнения.
- 3 степени, что это? Выпячивание прямой кишки выходит из влагалища, что значительно нарушает дефекацию. При ректоцеле 3 степени у пациентов возникают ложные позывы, переполнение прямой кишки и невозможность оправиться без помощи рук (имеется в виду надавливание на промежность или стенку влагалища). Исправить положение можно только оперативным вмешательством.
Причины
В развитие данной патологии у женщин и значение имеют:
- Тяжелые неоднократные роды (стремительные роды, разрывы промежности, применение акушерских щипцов).
- Беременность и роды крупным плодом. При беременности и родах чрезмерно растягиваются мышцы тазового дна и развивается нейромышечная дисфункция. При каждой беременности увеличивается риск развития этой патологии на 30%.
- Врожденная слабость мышц и связок тазового дна.
- Длительные хронические запоры с натуживанием, при котором значительно повышается внутрибрюшное давление.
- Удаление матки и другие вмешательства в полости таза. Матка и ее связочный аппарат
обеспечивают нормальное положение тазового дна. Влагалище и шейка матки удерживаются внутритазовыми фасциями и маточно-крестцовыми связками, большое значение имеют ректовагинальная и лобково-шеечная фасции. Пересечение этих структур при операциях уменьшает поддержку тазового дна и со временем тазовые органы опускаются. - Снижение уровня эстрогенов. Это может быть у пожилых женщин, когда уровень эстрогенов уменьшается в менопаузу, или после удаления яичников. Эстроген способствует сохранению тканей эластичными.
- Заболевания женских половых органов.
- Избыточные физические нагрузки, поднятие тяжестей.
- Интенсивные занятия спортом, сопровождающиеся повышением внутрибрюшного давления (занятия конным спортом, сноубордингом, профессиональные прыжки с парашютом).
- Ожирение. Риск появления ректоцеле увеличивается на 40–70%.
- Дисфункция анального сфинктера.
- Хронические заболевания легких. Упорный кашель способствует значительному повышению внутрибрюшного давления и перерастяжению мышечно-связочного аппарата тазового дна, что нарушает нормальное положение органов.
- Изменение конфигурации позвоночника. При отсутствии поясничного лордоза силы внутрибрюшного давления направлены на тазовое дно, что ослабляет его.
- У мужчин развитие данной патологии связано с удалением простаты.
Симптомы
Заболевание развивается постепенно, на первых стадиях протекает без клинических проявлений и 50–80% женщин не предъявляют жалоб. Затем постепенно в несколько этапов появляются характерные симптомы. Степень расстройства дефекации зависит от выраженности выпячивания. Сначала появляется затруднение при опорожнении кишечника, и больные начинают тужиться при дефекации. Позже появляется ощущение неполного опорожнения кишечника и потребность в повторной дефекации. В это время больные начинают использовать слабительные или очистительные клизмы.
На поздних стадиях (через 2-3 года) прием слабительных не дает результата, дефекация напряженная и в тяжелых случаях для получения результата нужно выдавливать кал надавливанием на промежность или через влагалища. Запоры и длительное натуживание травмирует слизистую кишки и приводит к различным заболеваниям — трещина, хронический геморрой, свищи прямой кишки. Кроме нарушения опорожнения кишки у женщин появляется боль при половом акте, что нарушает сексуальную жизнь. Женщины могут жаловаться на боли внизу живота и пояснице, давление на влагалище, недержание мочи при кашле, чихании и физической нагрузке.
Анализы и диагностика
- Сбор анамнеза и выяснение жалоб. Обращают внимание на количество родов, характер родов (стремительные, применение инструментов при родовспоможении), наличие запоров, наличие тяжелых физических нагрузок и заболеваний легких.
- Пальцевое исследование прямой кишки. Обнаруживается выпячивание прямой кишки во влагалище.
- Влагалищное исследование.
- Эндоректальное ультразвуковое исследование. Выявляется пролабирование стенки кишки во влагалище. При опущении промежности отмечается смещение матки, мочевого пузыря, влагалища при натуживании в дистальном направлении.
- Ректороманоскопия. Осмотр прямой и сигмовидной кишки оптическим прибором.
- Дефекография. Основной метод диагностики. Это рентгенографическое исследование дефекации и функции мышц дна таза. Для исследования кишку заполняют бариевой взвесью шприцом с пластиковой трубкой и выполняют снимки сразу и во время опорожнения. На начальных снимках определяется положение кишки в покое, а потом при сокращении ее во время опорожнения, смотрят остаточный объем бариевой взвеси, устанавливают возможную связь запора с аномалиями мышечного аппарата, обеспечивающего дефекацию. Данные дефекографии позволяют сделать заключение о степени СОП, а также определить размер ректоцеле и выявить такие сопутствующие ему изменения как внутренняя инвагинация прямой кишки, сигмоцеле и диссинергия тазовых мышц.
- Профилометрия. Оценивает давление в прямой кишке в покое и при сокращении ануса. В покое оценивают тонус внутреннего сфинктера, а при волевом сокращении — сократительную возможность наружного сфинктера. Таким образом изучается исходные показатели и состояние запирательного аппарата кишки. Состояние может изменяться после трансанального доступа при операции. При исследовании в прямую кишку вводят катетер и с определенной скоростью вводят жидкость. После чего катетер вытягивают и на всем пути его перемещения регистрируют давление. Данные передаются на компьютер и с помощью компьютерной программы оценивают распределение давления.
- Эвакуаторная проба. Это исследование оценивает нарушение эвакуации из кишки. Тест проводят с помощью латексного баллончика, заполненного жидкостью, который вводится в прямую кишку. Пациента просят потужиться, сидя на унитазе. Если баллончик выталкивается — проба положительная, что является нормой. Если баллончик не выталкивается — проба отрицательная и говорит о нарушении эвакуаторной функции.
- Аноректальная манометрия. Функциональное исследование, измеряющее давление мышц сфинктеров. Оно показывает, насколько сильные мышцы и как они расслабляются при дефекации.
- Сфинктерометрия. Быстрый и безболезненный метод исследования запирательного аппарата кишки и определения давления месте сфинктерного аппарата с помощью сфинктерометра. Аналог аноректальной манометрии, но помимо обычного определения тонуса сфинктеров и их сократительной способности, косвенно оценивают нервно-рефлекторную деятельность мышц сфинктеров при кашле и напряжении брюшного пресса и их утомляемость.
Лечение
Лечение ректоцеле первой степени консервативное, то есть без операции. На этой стадии лечение направлено на профилактику дальнейшего прогрессирования заболевания. Лечение без операции включает:
- Коррекцию рациона питания для восстановления регулярности акта дефекации. При этом заболевании очень важно добиться регулярной и свободной дефекации и исключить запоры. Улучшить опорожнение кишки можно включением в питания жидкости и высоковолокнистых продуктов. Больные ежедневно должны употреблять не менее 25 г волокон (пшеничные отруби в 25–30 г в день).
- Употребление до 1,5–2 литров жидкости, что тоже нормализует стул и снижает потребность в приеме слабительных.
- Нормализацию нагрузок. Пациенты не должны поднимать тяжести и напрягать брюшные мышцы.
- Прием пробиотиков.
- Назначение спазмолитиков и анальгетиков при болях.
- Прием слабительных. Осмотические средства включают сульфат магния, лактулозу, сорбитол, лактиол (препарат Экспортал), макрогол, Форлакс (макрогол) повышает содержание воды в кале, увеличивает объем содержимого кишечника и стимулирует механорецепторы, что влечет улучшение перистальтики. Рекомендуется принимать 20 г ежедневно. Экспортал повышает осмотическое давление за счет удерживания воды, а также обладает пребиотическим действием — служит питанием для микрофлоры кишечника и нормализует ее. Избирательно стимулирует рост лактобактерий и бифидобактерий. Еще одно вещество с осмотическим действием — лактулоза (препараты Дюфалак, Нормазе). Они притягивают воду, разжижая кишечное содержимое и усиливая перистальтику, а также стимулируют размножение молочнокислых бактерий. Максимальная доза Дюфалака — 60 мл в день. Курс приема лактулозы составляет 1–2 месяца и более длительно.
Средства, увеличивающие объем кишечного содержимого — семя льна, шелуха
подорожника, морская капуста, Мукофальк, Псилиум — имеют растительное происхождение (оболочки семян подорожника), которые в кишечнике при достаточном количестве жидкости разбухают и увеличивает объем химуса, а это стимулирует перистальтику. Препарат принимают в от 3 до 6 саше в день, разделив на 3 приема, доза подбирается индивидуально.
Максимальная доза Псилиума не более 20 г. Также применяются синтетические лекарственные средства — Бисакодил, Пикосен, Пиколакт, Пурген Нео, свечи Глицерол, Глицериновые свечи. - Назначение прокинетиков (Метоклопрамид, Домперидон, Резолор). Если дефекацию не получается улучшить питанием и усиленной питьевой нагрузкой, рекомендуется прием средств, которые усиливают перистальтику кишечника (прокинетики). Резолор увеличивает частоту опорожнений кишечника. Хороший эффект при хронических запорах получают сочетанием прокинетиков и препаратов, увеличивающих объем содержимого кишечника
(Форлакс). - Установка акушерского пессария при пролапсе гениталий. Пролапс сопровождается опущением стенок влагалища, а установка пессария препятствует прогрессированию, а следовательно, и прогрессированию ректоцеле.
- Физиотерапия.
- Комплекс упражнений для укрепления мышц тазового дна.
- Заместительная гормональная терапия в менопаузу.
При более выраженной степени пролапса прямой кишки, когда процесс не купируется медикаментозно и начинают присоединяться серьезные проктологические и гинекологические осложнения, выбором является хирургическое вмешательство. Поэтому лечение ректоцеле прямой кишки второй и третьей степени только хирургическое, а консервативное лечение проводится на подготовительном этапе.
Доктора
Лекарства
- Слабительные препараты: Экспортал, Дюфалак, Нормазе, Псилиум, Фортранс, Бисакодил, Пикосен, Пиколакт.
- Прокинетики: Метоклопрамид, Мотилиум, Ганатон, Резолор, Итомед.
Процедуры и операции
В плане физиотерапевтических процедур пациентам предлагается проведение биофидбек-терапии или БОС-терапии, в основе которой лежит биологически обратная связь, направленная на восстановление нейромышечных связей. Она показана при пролапсе прямой кишки, развившемся при снижении функции мышц дна таза. В задний проход больному вводится датчик, и больной выполняет цикл упражнений на расслабление и сокращение сфинктера и промежности. При сокращении сфинктера давление в анальном канале меняется и превращается в сигналы, которые отражаются на мониторе. Пациент самостоятельно контролирует состояние мышечного аппарата, активно принимая участие в процедуры. В результате этого он учится изменять мышечные сокращения своими усилиями, что улучшает функцию опорожнения.
Упражнения выполняют до 20–30 раз, а курс составляет 15 сеансов. Положительный эффект от БОС-терапии составляет 40–90%.
Повысить тонус мышц тазового дна можно также электростимуляций мышц — безболезненная и эффективная аппаратная процедура.
К хирургическому лечению прибегают в следующих случаях:
- опорожнение кишечника производится при помощи ручного вспоможения, но не приносит
удовлетворения; - беспокоит ощущение давления на влагалище или присутствие в нем инородного тела;
- консервативное лечение (режим питания, водная нагрузка, прием слабительных и биофидбек-терапия) не дают результата;
- остаточный объем рентгеновского контраста в прямой кишке более 30%;
- ректоцеле сочетается с инвагинацией прямой кишки и недостаточностью сфинктера.
Операция при ректоцеле может быть выполнена по различным методикам и модификациям, что зависит от локализации и выраженности выпячивания, а также наличия другой патологии (геморрой, выпячивание в другой отдел кишечника, анальная трещина). Все вмешательства так или иначе укрепляют стенку прямой кишки и устраняют дивертикулоподобное выпячивание и другие проктологические проблемы. Все пластические операции устраняют дефект ректовагинальной фасции и часто сочетают с передней леваропластикой или сфинктеролеваторопластикой.
В зависимости от методики операции есть несколько вариантов доступа:
- через прямую кишку (трансректальный);
- через влагалище (трансвагинаьльный) — восстановление фасции и укрепление перегородки передней леваторопластикой;
- через промежность (трансперинеальный) — используется при дефектах анального сфинктера, при этом восстанавливают фасцию и производят переднюю сфинктеролеваторопластику;
- через брюшную полость (трансабдоминальный).
При трансректальном доступе выполняют резекцию прямой кишки циркулярным сшивающим аппаратом (операция Лонго), поэтому операция называется степлерная трансанальная резекция и применяется при сочетании ректоцеле и геморроя. Это вмешательство менее травматично устраняет избыток ткани прямой кишки. Эта методика дополняется леваторопластикой — восстановление и укрепление перегородки, что устраняет выпячивание во влагалище. Но это комбинированное хирургическое вмешательство дает эффект при невыраженном и непротяженном выпячивании кишки. Для укрепления перегородки применяют синтетические материалы (полипропилен, пролен) или биологические (пермакол). Сроки пребывания в стационаре после операции 7–9 дней.
Существует также трансабдоминальная коррекция, которая производится открытым или лапароскопическим способом. Этот доступ рекомендуется если дефект перегородки сочетается с инвагинацией кишки или энтероцеле. Энтероцеле — это опущение части тонкой кишки с выпячиванием ее во влагалище.
После операции применяются антибиотики, анальгетики, слабительные и пребиотики. После операции может быть выраженный болевой синдром, что требует назначения наркотических препаратов, а также ощущение неполного опорожнения кишечника, которое исчезает к 9–10 суткам.
После выписки из стационара рекомендуется ограничить физические нагрузки, включить в рацион клетчатку и много жидкости, делать упражнения и использовать первое время слабительные, увеличивающие объем каловых масс. В течение месяца нельзя сидеть. При расстройстве функции мышц тазового дна назначается курс биофидбек-терапии, но только через 1 месяц после операции.
Через 3 месяца можно повторить курс биофидбек-терапии, если предыдущий не дал результатов.
Отрицательно влияют на исход операции и лечения в целом:
- Отказ от приема слабительных и прокинетиков.
- Чрезмерные нагрузки, которые вызывают повышение внутрибрюшного давления.
- Длительный, сильный и натужный кашель.
- Присоединение инфекции.
Как мы выяснили, операции имеют разный доступ и объем, поэтому цена операции колеблется от 40 до 150 тыс. рублей. Согласившись на операцию, нужно выбрать специализированную клинику, обращая внимание на отзывы больных с этим заболеванием. Изучение форума поможет с выбором клиники и врача. Многие женщины оттягивают проведение операции, считают, что после операции возможен рецидив и это останавливает о принятии решения по поводу операции.
Они стараются бороться с проблемой консервативным путем. Какое-то время это удается, но многие жалуются, что слабительные не помогают, приходится прибегать к клизмам и ручному пособию. У многих болит прямая кишка, появляются длительно незаживающие трещины, что снижает качество жизни.
После операции женщины чувствуют себя нормальными людьми, которые могут самостоятельно оправляться. На постоянной основе нужно следить за питанием, делать упражнения и не поднимать тяжести более 5 кг.
При беременности
Не у каждой женщины при беременности и при родах развивается пролапс стенки прямой кишки. Эластичный аппарат тазового дна и промежности может быть обусловлен тренированностью мышц таза и генетическими причинами. В этом случае поддерживающий аппарат тазового дна прочный и не подвержен травмам, поэтому выпячивания прямой кишки при беременности не развивается.
Наличие невыраженного опущения влагалища до беременности не является препятствием к зачатию. Если у женщины отсутствует эндокринная патология, сохранен тонус матки и нет воспалительных заболеваний внутренних половых органов, беременность при этой патологии наступает. Однако, зная свою проблему женщине нужно подготовиться к беременности и родам тренировками мышц тазового дна (пройти несколько курсов БОС-терапии), выполнять упражнения Кегеля и упражнения на фитболе в домашних условиях и следить за своим питанием, не допуская запоров. При опущении стенки влагалища и выпячивании прямой кишки нет опасности прерывания беременности. Нужно продолжать следить за питанием и делать упражнения.
Диета

Диета Стол №3
- Эффективность: лечебный эффект через 5-7 дней
- Сроки: постоянно
- Стоимость продуктов: 1200-1300 рублей в неделю

Диета при запорах
- Эффективность: лечебный эффект через неделю
- Сроки: постоянно
- Стоимость продуктов: 1200-1300 рублей в неделю
Поскольку при ректоцеле больных беспокоят запоры, рекомендуется строго следить за питанием.
При запорах показан диетический стол № 3. Особенностями питания является преобладание пищевых волокон — пищевая клетчатка в виде готового сырья, сырые и тушеные овощи, сухофрукты, ягоды, семена льна, орехи, цельные крупы, хлеб с отрубями и семенами, морская капуста.
Растительная клетчатка — лучший стимулятор двигательной функции кишечника. Ежедневно в питании должно быть не менее 20–30 г клетчатки в день. Увеличивать количество клетчатки нужно постепенно, поскольку может быть вздутие. Важным условием при ее употреблении является достаточное количество выпиваемой жидкости.
Кабачки, свекла, тыква в любом виде, бобы, кукуруза, яблоки, инжир, сливы, чернослив и апельсины оказывают послабляющее действие за счет высокого содержания клетчатки. В рационе ежедневно должны быть блюда из свеклы — салаты из запеченной или вареной свеклы, икра, свекольник.
Чернослив лучше употреблять в виде настоя: 150 г сухофруктов заливают 400 мл кипятка и настаивают в течение ночи. На следующий день за несколько приемов выпивают настой перед едой и съедают размоченные сливы. При хорошей переносимости (отсутствие вздутия и болей в кишечнике) нужно съедать до 3 ст. л. заваренных отрубей, добавляя их в сок, кефир или любые блюда.
Послабляющее действие оказывает свежий (однодневный) кефир, а также квас (осторожно, может вызывать вздутие). Делается упор на повышенное потребление воды не менее 2 литров и ежедневное включение в рацион первых блюд. Питание всухомятку, перекусы бутербродами с мясом, обилие хлеба, выпечки и макаронных изделий способствуют запорам. Также нужно исключить животные жиры, жареные блюда, продукты, вызывающие брожение и гниение, поэтому при плохой переносимости нужно ограничить бобовые и салаты со свежей капустой.
Профилактика
Для профилактики этой патологии важно устранить факторы риска:
- Правильно питаться и не допускать запоров.
- Пить много жидкости.
- Вовремя лечить заболевания желудочно-кишечного тракта, которые приводят к запорам.
- Исключить тяжелые физические нагрузки и виды спорта, связанные с повышением
внутрибрюшного давления. - Подготовка к беременности и родам — тренировка мышц тазового дна.
- Снижение веса.
- Правильное выполнение акушерских пособий.
После родов для профилактики опущения промежности и развития пролапса стенки прямой кишки важно продолжать выполнение упражнений для укрепления мышц. Дело в том, что при беременности и родах растягиваются мышцы тазового дна и развивается нейромышечная дисфункция, но она имеет обратимый характер. Важно не пустить на самотек этот процесс и не допустить развития выпячивания кишки, а для этого нужно выполнять гимнастику Кегеля.
Последствия и осложнения
Последствием выпячивания прямой кишки и опущения тазовых органов является развитие различных проктологических и гинекологических заболеваний:
- проктит;
- инвагинация в стенку мочевого пузыря;
- опущение мочевого пузыря и уретры;
- геморрой;
- криптит;
- анальная трещина;
- выпадение матки и влагалища;
- кольпит, вагинит;
- язвы влагалища и шейки матки.
Среди осложнений можно отметить кровотечения из прямой кишки, формирование свищей
(ректовагинальных), свищей прямой кишки, анемии.
Прогноз
Прогноз зависит от своевременной диагностики патологии и начала лечения. Чем раньше начато консервативное лечение и предприняты все меры для того, чтобы заболевание не прогрессировало, тем лучше результаты и при отсутствии жалоб можно обойтись без операции. Также при раннем лечении уменьшается риск различных осложнений. Если заболевание запущено, остается один вариант лечения — хирургическое вмешательство.
При хирургическом лечении удается ликвидировать или уменьшить размер выпячивания прямой кишки устранить симптомы у 90% больных. Независимо от метода у 80–90% женщин отмечается улучшение функции кишечника в первый год после операции, но со временем показатель снижается до 50%. Такие результаты отмечаются при методе Лонго. После трансперинеальной пластики и применения синтетических имплантов состояние улучшается у 75% женщин. Такие же результаты и при пластике пермаколом. При применении синтетических имплантов могут возникать эрозии влагалища в месте сетки или образоваться ректовагинальный свищ. Трансабдоминальная коррекция улучшает функцию кишечника в 80% случаев.
Список источников
- Фоменко О. Ю., Шелыгин Ю.А., Поповз А. А., Порядин Г. В., Титов А. Ю., Берсенева Е. А.
- Функциональное состояние мышц тазового дна у больных с ректоцеле/Российский вестник акушера-гинекология 2017, № 3, с. 43–48.
- Клинические рекомендации по диагностике и лечению взрослых пациентов с ректоцеле, 2013, 13 с.
- Ректоцеле у взрослых. Клинические рекомендации.2016. Лукьянов А. С., Бирюков О. М., Гончарова Е. П., Титов А. Ю., Мудров А.А., Никишин Т. В., Костарев И.В.
- Пластика ректовагинальной перегородки W-образным сетчатым имплантом у пациентов с ректоцеле/Колопроктология, 2022, том 21, No 2, с. 81-90.
- Шелыгин Ю.А., Титов А. Ю., Джанаев Ю. А., Бирюков О. М., Мудров А.А., Краснопольская И. В.
- Особенности клинической картины и характер нейро-функциональных нарушений у больных ректоцеле. Колопроктология. 2012. №4(42). с. 27–32.





 Экспортал
Экспортал Дюфалак
Дюфалак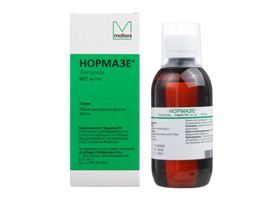 Нормазе
Нормазе Фортранс
Фортранс Бисакодил
Бисакодил Резолор
Резолор Метоклопрамид
Метоклопрамид Мотилиум
Мотилиум Мотилак
Мотилак Ганатон
Ганатон Итомед
Итомед















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...