Кокки в мазке
Важной проблемой является бактериальная инфекция органов репродукции и мочевыводящей системы. Большинство инфекций связано с нарушением микробиоценоза, который важен для здоровья женщины. Кроме защиты от патогенной микрофлоры он выполняет витаминообразующую, ферментативную и иммуностимулирующую функции.
Микрофлора мочеполовых органов женщин разнообразна и включает до 40 видов бактерий. Преобладающими являются лактобактерии — палочки молочнокислых бактерий, составляющие в норме до 95% всей флоры. Продуцируя молочную кислоту и перекись водорода, лактобактерии создают кислую реакцию и тем самым подавляют патогенные микроорганизмы. Оставшаяся часть микрофлоры (до 5%) у здоровой женщины представлена стафилококками, коринебактериями, энтерококками, кишечной палочкой, клебсиеллами, гарднереллами, бактероидами, микрококками и прочими бактериями. В незначительном количестве встречаются и грибы Candida.
Кокки в мазке — что это такое?
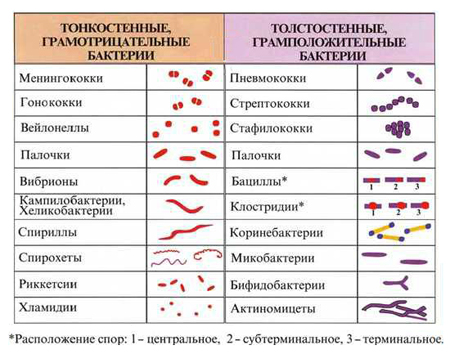
Кокки — это обширная группа микроорганизмов, которых объединяет морфологическое сходство — бактерии имеют форму шара (шаровидные) и сферы. К коккам относятся: стафилококки, стрептококки, пептококки, энтерококки, пептострептококки и другие. Некоторые из них, являясь условно-патогенными, составляют нормальную флору, поэтому в допустимом количестве (не более 103-104 КОЕ/мл) эти бактерии обнаруживаются в мазке, но не вызывают заболеваний.
Внешний вид бактерий под микроскопом
Однако микробиоценозы влагалища не очень устойчивые, поскольку чувствительны к факторам среды (внешней и внутренней). При воздействии неблагоприятных факторов развивается дисбиоз, при котором условно-патогенная флора значительно возрастает. Измененная микрофлора влагалища заселяет цервикальный канал и мочевыводящие пути, вызывая развитие гинекологических и урологических заболеваний, для диагностики которых исследуются мазки из влагалища и уретры. Исследование мазка позволяет оценить общую обсемененность, выраженность воспаления по количеству лейкоцитов, состояние эпителия и тип бактерий. Таким методом диагностируется бактериальный вагиноз и вагинит.
Биоценоз урогенитального тракта мужчин несколько отличается: в него входит до 26 видов бактерий, преобладают кокки (стафилококки, стрептококки) и палочки — дифтероиды. Часто и в большом количестве встречается эпидермальный стафилококк, а у 30–45% мужчин в норме обнаруживаются в уретре микоплазма и уреаплазма. Нормальную микрофлору у мужчин составляют также лактобактерии и коринебактерии. Ближе к наружному отверстию уретры заселение микрофлорой выше и преобладают грамположительные кокки, которые составляют 90% флоры. По мере углубления в уретру количество микробных клеток уменьшается и задний отдел уретры уже стерильный. Так же, как и у женщин, условно-патогенная флора при провоцирующих факторах становится источником урогенитальной инфекции.
Патогенез
Вариантом нормы микрофлоры у женщин является преобладание лактобактерий, отсутствие грамотрицательных микроорганизмов, спор и мицелия грибов, единичные лейкоциты и неизмененные эпителиальные клетки. При уменьшении количества лактобактерий увеличивается условно-патогенная флора и развивается дисбиоз: грамотрицательная и грамположительная палочковая и обильная кокковая флора, микоплазмы, уреаплазмы, «ключевые» клетки, гарднереллы. Если поверхность клеток эпителия покрыта кокками, они называются «ключевые клетки» и свидетельствуют о бактериальном вагинозе. При гонорее выявляются грамотрицательные диплококки, при кандидозе — мицелий грибов, а при трихомониазе — подвижные трихомонады.
Кокки проникают через поврежденную и даже неповрежденную слизистую, прикрепляются к ней и активно размножаются. При отсутствии иммунных механизмов защиты вызывают местный процесс — инфекцию мочевыводящих путей и влагалища. В патогенезе инфекции, вызванной протеем, важное значение имеет продуцируемая протеем уреаза, расщепляющая мочевину с освобождение аммиака, поэтому повышается pH среды (мочи, уретрального или вагинального секрета).
Классификация
Классификация разделяет кокков на:
- Патогенные (пневмококки, менингококки, гонококки) — вызывают пневмонию, менингит и гонорею.
- Условно-патогенные. Большинство кокков — условно патогенные, поскольку входят в состав микрофлоры. Стафилококк эпидермальный преобладает на коже, в ротовой полости — стрептококк и пептококк, анаэробные кокки и энтерококки — в толстой кишке. При нарушениях иммунитета и снижении резистентности все они покидают свои биотопы, проходят через слизистую, образуют колонии и вызывая воспалительный процесс.
- Сапрофитический (Staphylococcus saprophyticus) — обитает на коже половых органов и слизистой мочеиспускательного канала. Наиболее часто вызывает циститы у женщин, которые имеют активную половую жизнь.
По отношению к окраске по Грамму:
- Грамположительные кокки: медицинское значение имею пептококки (в урогенитальном тракте, полости рта, кишечнике), пептострептококки (кишечник, влагалище), золотистый стафилококк, эпидермальный (кожа и слизистые), энтерококк фециум (простатит, инфекция мочевых путей), стрептококки группы В (колонизируют влагалище), стрептококки группы А, стрептококки группы вириданс. Являются представителями микрофлоры, но при неблагоприятных условиях становятся возбудителями заболеваний. Грамм кокки в мазке у женщин, обнаруженные в превышающем количестве, указывают на развитие дисбиоза.
- Грамотрицательные: вейлонеллы.
По типу дыхания:
- Аэробные — растут и размножаются в присутствии кислорода. Из интересующих нас микроорганизмов флоры влагалища и уретры — это стрептококки, стафилококки, энтерококки и протей.
- Микроаэрофильные — в отличие от анаэробов требуют для развития незначительных концентраций кислорода. Молочнокислые бактерии — это микроаэрофильные микроорганизмы.
- Факультативно анаэробные — для энергетических и репродуктивных процессов используют кислород, но могут существовать и без кислорода. Пример — энтеробактерии.
- Строгие анаэробы — живут и растут при отсутствии кислорода (он губителен для них). Это сальмонеллы, кишечная палочка.
При уменьшении во влагалище лактобактерий могут развиваться два клинических варианта патологии:
- бактериальный вагиноз в анаэробной среде;
- аэробный вагинит в аэробной среде.
При нормальном иммунитете восприимчивость к стрептококкам и стафилококкам низкая, поэтому эти инфекции развиваются на фоне иммунодефицитов, после перенесенной вирусной инфекции, на фоне сахарного диабета. Поскольку стафилококки не имеют тропизма к какому-то определенному органу, поэтому поражают разные органы и ткани. Если рассматривать мочевыводящую систему, то они вызывают уретрит и цистит. Энтерококки входят в состав флоры мочеполовой системы, поэтому вызывают воспалительные заболевания этой системы, особенно если больной с катетером. Во всех этих случаях возбудители будут обнаруживаться в моче. При преобладании в микрофлоре кокков развиваются вагинит, цервицит, сальпингит.
Параллельно с повышением количества кокков может повыситься и палочковая условно-патогенная флора (протей, клебсиелла пневмонии), которая входит в микрофлору влагалища. Также Klebsiella и Proteus вызывают инфекцию мочевыделительного тракта. Синегнойная палочка обладает тропизмом к эпителию мочевого пузыря.
При дисбалансе микрофлоры урогенитального тракта мужчины усиленный рост условнопатогенной микрофлоры (E. Coli, стафило- и стрептококки) является основой воспалительного процесса в уретре и мочевом пузыре. Осложняет течение уретрита баланопостит (воспаление листка крайней плоти), вызываемое стрепто- и стафилококками. При этом заболевании отмечается покраснение и раздражение головки пениса, выделения из уретры и жжение при мочеиспускании.
Причины
В высокой степени кокки в мазке у женщин выявляются при:
- Воспалительных гинекологических заболеваниях.
- Недостаточной гигиене половых органов и частых сменах партнера.
- Гормональных нарушениях (беременность, аборты, эндокринные заболевания, период постменопаузы).
- Снижении иммунитета после тяжелых травм, операций, на фоне анемии и гиповитаминоза.
- Приеме антибиотиков, кортикостероидов и цитостатиков.
- После химиотерапии.
- Применении контрацептивов (спермицидов).
- Наличии внутриматочной спирали.
- Пороках развития половых органов, значительных деформациях после родов.
- Изменении микрофлоры кишечника, которая является резервуаром микроорганизмов.
Симптомы
Кокки в мазке у женщин в повышенном количестве означают преобладание условно-патогенной флоры и развитии дисбиоза. На этом фоне у женщин развивается бактериальная инфекция — бактериальный вагиноз, воспаление вульвы (вульвит), влагалища (вагинит) и цервикального канала (цервицит). Если обнаружены в мазке Gardnerella в преобладающем количестве, присутствуют ключевые клетки, а лактобактерии в небольшом количестве или отсутствуют — это бактериальный вагиноз. У многих вагиноз протекает без симптомов или беспокоят выделения с «рыбным» запахом. При осмотре признаки воспаления слизистой влагалища (как при вагините) отсутствуют.
Возбудителями вульвита являются стрептококки, кишечная палочка, стафилококки и грибки. При этом заболевании беспокоит отек и покраснение половых губ, болезненность, зуд и жжение, серозные или густые выделения, желто-зеленые (при стафилококковом вульвите) с неприятным запахом, на слизистой могут образоваться поверхностные эрозии. Боль усиливается при мочеиспускании и прикосновениях.
Обильная кокковая флора в мазке у женщин (присутствуют только грамположительные кокки более 105 КОЕ/мл), отсутствие лактобактерий, наличие лейкоцитов более 20 в поле зрения, белые выделения, зуд и неприятный запах, признаки воспаления слизистой влагалища свидетельствуют об аэробном вагините (кольпите).
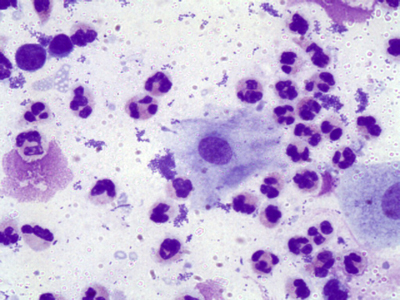
Мазок под микроскопом
Кокки в мазке у мужчин в большом количестве (в основном стафилококки) характерны для уретритов. жжение при мочеиспускании, дискомфорт, зуд, появление патологических выделений. У мужчин, в отличие от женщин, в нормальной флоре преобладают кокки. Микрофлора уретры представлена эпидермальным стафилококком, который при определенных условиях чрезмерно развивается и вызывает уретрит. Лейкоциты (клетки воспаления) в небольшом количестве присутствуют в мазке, а в большом количестве свидетельствуют о воспалении.
Кокковая флора у мужчин также выявляется при баланите и баланопостите. При этих заболеваниях появляются зуд, жжение, покраснение головки члена, мокнутие, дискомфорт, отек препуциального мешка. Мужчин беспокоят серозные и серозно-гнойные выделения. В тяжелых случаях на головке появляются эрозии и язвочки.
Анализы и диагностика
Мазки на предмет состава влагалищной микрофлоры информативны на 2–10 дни менструального цикла. Микроскопия мазка может определить вид бактерий по строению (палочки или кокки) и ориентировочно их количество — высоким показателем условно-патогенной флоры считается более 105-106КОЕ/мл, что говорит о заболеваниях бактериальной природы. На основании анализа мазка выделяют следующие типы биоценоза влагалища:
- 1 тип — нормоценоз или нормальный биотоп влагалища. Доминируют лактобактерии, нет мицелия грибов и грамотрицательной микрофлоры, определяются неизмененный эпителий клеток и единичные лейкоциты.
- 2 тип — промежуточный. Количество лактобактерий умеренное или сниженное, есть грамположительные кокки и грамотрицательные палочки (Gardnerella и Mobiluncus) лейкоциты, моноциты, клетки эпителия. Это пограничный тип биотопа, который встречается у здоровых женщин при отсутствии жалоб.
- 3 тип — дисбиоз влагалища. Лактобактерий очень мало или отсутствуют, много разнообразной палочковой и кокковой микрофлоры, «ключевые клетки» (это эпителий, на поверхности которого прикреплены кокки), лейкоцитов разное количество. В клинике соответствует бактериальному вагинозу.
- 4 тип — воспалительный (вагинит). Преимущественно грамположительные кокки, но и различные другие виды микробов, лактобактерии отсутствуют, большое количество лейкоцитов и макрофагов, выраженный фагоцитоз.
Количество лейкоцитов в мазке отражает воспалительный процесс. При любом воспалении изменяется микрофлора в сторону превышения нормы условно-патогенных микроорганизмов (кокки). Эти два процесса взаимосвязаны и взаимообусловлены. Воспаление провоцирует усиленный рост бактериальной микрофлоры, преимущественно условно-патогенной и патогенной. А также высокое количество бактериальной микрофлоры может повлечь за собой воспалительный процесс.
Микроскопия мазков — это ориентировочное исследование. Для идентификации возбудителя, в том числе и рода Candida, а также для того, чтобы определить чувствительность его к антибиотикам, выполняют посев материала на разные среды. После прорастания культуры ее идентифицируют — определяют вид возбудителя с помощью иммунологических и серологических тестов. Выдается заключение с указанием вида возбудителя и его отношение к антибиотикам.
Проведение полимеразной цепной реакции (ПЦР). В мазке не определяют вирусы, микоплазмы, хламидии, уреаплазмы, и чтобы исключить вызываемые или инфекции используют ПЦР. Биологическим материалом служит утренняя моча, выделения из половых органов и мочеиспускательного канала.
Лечение
Нужно ли лечить женщину и стараться устранить кокковую флору? Если в мазке обнаружены кокки, в переделах нормы – лечения не требуется. Например, если Lactobacillus составляют 106-107 КОЕ/мл, а условно-патогенные формы 102-103 КОЕ/мл женщине не назначается лечение, поскольку количество молочнокислых палочек достаточное, чтобы обеспечить защиту и предупредить развитие заболевания влагалища.
В остальных случаях применяется индивидуализированный подход. При бактериальном вагинозе преобладает анаэробная флора — гарднеллы, микоплазма, мобилункус. Вагиноз (синонимы дисбактериоз и вагинальный дисбиоз) не опасен для небеременных женщин, но проводить санацию влагалища необходимо. По усмотрению врача это могут быть антисептики, свечи с содержанием антибиотика, антисептика или противогрибкового препарата. После курса лечения необходимо восстановить микробиоценоз влагалища пробиотиками
Лечение при кокках в мазке и наличии вульвита или и вагинита предусматривает местное лечение антибиотиками в форме крема и свечей, соответственно:
- Вагинальный крем Клиндамицин, суппозитории и вагинальный крем Далацин.
- Метронидазол свечи.
- Вагинальные таблетки Флуомизин (эффективен против грамположительных и грамотрицательных бактерий, грибов и простейших), применяются 6 дней. Препаратом санируют влагалище перед операциями и родами.
- Обработка антисептиками (раствор Мирамистина, Фурацилина или Хлоргексидина, свечи Гексикон).
- При зуде — противоаллергические препараты (Кларитин, Лоратадин, Супрастин, L-Цет, Цетиризин).
- При склонности к рецидивам и у ослабленных пациенток — интерферонотерапия (свечи Виферон 10 дней).
- Ванночки с отваром календулы, ромашки, эвкалипта или череды. Эти процедуры помогают уменьшить зуд, снять отечность, воспаление и раздражение.
Лечение кокковой флоры у женщин после санации влагалища антибиотиками обязательно предусматривает второй этап — восстановление нарушенной микробиоты и коррекция pH влагалища. Применяются средства на основе молочной кислоты: суппозитории Ацилакт, Лактобактерин, вагинальные капсулы Лактожиналь, вагинальные таблетки Гинофлор, вагинальный гель Вапигель. Лактобактерии подавляют условно-патогенную флору и создают неблагоприятные для них условия существования. Кроме этого, лактобактерии стимулируют местный иммунитет и синтезируют вещества, которые улучшают питание эпителия и ускоряют регенерацию.
Также показан прием пробиотиков и эубиотиков внутрь (Вагилак Проледи, Дуоженаль, Пробиз Фемина и другие). Вагинальная микробиота тесно связана с микробиотой кишечника и считается, что здоровая флора кишечника — залог нормального состояния половых органов. У 55% женщин с бактериальным вагинозом выявляют дисбактериоз кишечника. Если принимать пробиотики внутрь на фоне на фоне приема антибиотиков, то это снижает рецидивы вагиноза и вагинита в последующем. Восстановление флоры при вульвите, вагините и мочевыводящих путях можно проводить препаратом Урофлор Пробакто (содержит живые, лиофильно высушенные лактобактерии и экстракт клюквы), который принимают по 1 капсуле 2 раза.
При вульвите и вагините рекомендуется смена белья каждый день, использование хлопчатобумажного белья. На период лечения исключается половой контакт. При бактериальном вагинозе половому партнеру лечение не назначается, а при выявлении ИППП лечение проводится.
Лечение уретрита, баланита и баланопостита у мужчин включает:
- Системное и местное (при двух последних заболеваниях) назначение антибиотиков (Фурамаг, Доксициклин, Юнидокс Солютаб, Азитромицин, Офлоксацин, Левофлоксацин, Роксид, Роксилид, Метронидазол при трихомонадном уретрите, местно — мази на основе антибиотиков — Левомеколь, Бактробан, Банеоцин, Тридерм (комбинация антибиотика, противогрибкового средства и гормонального препарата), стероидные мази для снятия отека и воспаления.
- При воспалении головки полового члена ванночки с отваром трав, обработки Хлоргексидином или Мирамистином.
- Проведение инстилляций в уретру при любых уретритах противопоказано ввиду возможности хронизации процесса.
- Воздержание от интимной близости.
Доктора
Лекарства
- Антибактериальные и противопротозойные средства: Полижинакс, Клиндамицин, Далацин, Метронидазол, Флуомизин.
- Антисептики: Мирамистин, Хлоргексидин, раствор Фурацилина, Диоксидин.
- Пробиотики для местного применения и приема внутрь: Наринэ, Ацилакт, Лактобактерин, Лактожиналь, Гинофлор, Вапигель, Вагилак Проледи, Дуоженаль, Пробиз Фемина.
При беременности
Микрофлора влагалища оказывает влияние на течение беременности и на здоровье ребенка. При беременности создаются условия для развития облигатной микрофлоры, что связано с гормональными изменениями, с обострением имевшихся в неактивном состоянии бактериальных заболеваний, гестационным диабетом, снижением иммунитета. Нарушения микрофлоры влагалища — причина осложнений беременности и неблагоприятных ее исходов. Сдвиг в сторону грамотрицательных палочек (эшерихии, клебсиеллы), а также кокки в мазке при беременности (Streptococcus) повышает риск преждевременных родов.
У беременных бактериальный вагиноз часто приводит к прерыванию беременности, родам прежде времени, инфицированию околоплодной жидкости и оболочек плода, эндометриту после родов, а при присоединении аэробной или анаэробной инфекции возможны септические осложнения. Бактериальный вагиноз у беременных в половине случаев сочетается с дисбиозом кишечника и урогенитальными инфекциями (хламидиоз). Во время родов ребенок контактирует с вагинальной микрофлорой, которая в последующем определяет флору ЖКТ, конъюнктивы, кожи.
В связи с этим стоит вопрос о санации влагалища и восстановлении нормофлоры.
При бактериальном вульвовагините:
- Свечи Гексикон (активное вещество Хлоргексидин), можно с первого триместра.
- Таблетки вагинальные Тержинан (Тернидазол, Неомицин, Преднизолон, Нистатин) после 13 недель.
- Вагинальные капсулы Полижинакс (Неомицин, Полимиксин, Нистатин) применяют во II–III триместре. Применение препарата уменьшает численность кандид, стрептококков и появляется тенденция к повышению Lactobacillus spp. На фоне лечения достигают восстановления микробиоценоза влагалища.
- Свечи Нео-Пенотран (метронидазол + миконазол) после 13 недель.
- Суппозитории Депантол (хлоргексидин + декспантенол) с третьего триместра.
- Энтеросорбенты. Энтеросгель в первом триместре.
- Интерферонотерапия. Виферон в виде иммунокоррегирующего курса можно проводить с 14 недель, повторяя каждый месяц.
- Пробиотики. Пробиотик Наринэ внутрь в течение месяца и Наринэ комфорт — средство для гигиены с аппликатором. Препараты показаны при дисбиозе влагалища и после курса антибиотиков.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю

Диета при цистите
- Эффективность: лечебный эффект через неделю
- Сроки: 3 недели и более
- Стоимость продуктов: 1300-1400 рублей в неделю
При острых вульвитах, уретритах и циститах показана диета с исключением острых блюд, пряностей, лука, чеснока, щавеля, цитрусовых, маринованных овощей и ограничением соли. Исключается алкоголь поскольку он провоцирует ухудшение и обострение заболевания. Питание строится на крупяных блюдах, нежирных овощных супах, отварном мясе и рыбе, твороге, кисломолочных продуктах.
При уретритах показаны мочегонные отвары и фрукты, обладающие мочегонным действием (дыня, черешня, персик, арбуз, абрикосы, брусника и клюква).
Профилактика
- Соблюдение интимной гигиены с использованием специальных гигиенических средств, содержащих молочную кислоту, депантенол, экстракты трав.
- Исключение частых спринцеваний.
- Исключение частой смены партнера, случайного и незащищенного секса.
- Повышение общей сопротивляемости организма. Сюда входит ведение здорового образа жизни, рациональное питание и прием дополнительно витаминных комплексов, если нет возможности качественно питаться, отдых на свежем воздухе, повышение физической активности.
- Исключение бесконтрольного приема антибиотиков.
- Периодический прием пробиотиков и пребиотиков при дисбиозе кишечника.
- Предгравидарная подготовка женщин и правильное ведение беременных.
- Профилактические осмотры гинекологом и урологом (для мужчин).
Последствия и осложнения
- Прерывание беременности, роды прежде времени, инфицирование околоплодной жидкости и оболочек плода
- Заражение новорожденного при прохождении через родовые пути.
- Послеродовые инфекции (эндометрит после родов).
- Частые рецидивы бактериального вагиноза провоцирует трансформацию эпителия шейки матки.
- Восходящая бактериальная инфекция — воспаление шейки матки, эндометрия, маточных труб и яичников
Прогноз
При своевременном обращении к врачу, выявлении изменений в мазке и назначении лечения прогноз благоприятный. Комплексным лечением, соблюдением половой гигиены можно не только быстро вылечить вагиноз и вагинит, но и предупредить осложнения и рецидивы заболевания в последующем. При отсутствии лечения в запущенных случаях возможно развитие бактериальных осложнений — воспаление шейки матки, эндометрия, маточных труб и яичников. Наиболее опасные осложнения вагиноза и вагинита при беременности.
Список источников
- Спиридонова Н.В., Басина Е.И., Мелкадзе Е.В. Неспецифический вагинит у беременных: возможно ли лечение с сохранением вагинальных лактобацилл? Медицинские аспекты здоровья женщины 2013, № 8 (72), С. 41–50.
- Небышинец Л.М., Тесакова М.Л., Грудницкая Е.Н., Гарбузова Е.И. Обоснование и опыт применения пробиотиков для лечения заболеваний мочеполовой системы. Медицинские новости. — 2017. — №6. — С. 39–42.
- Кисина В.И. Бактериальный вагиноз: взгляд дерматовенеролога. Клиническая дерматология и венерология. 2016;15(2):4 8.
- Меджидова М.К., Зайдиева З.С., Вересова А.А. Микробиоценоз влагалища и факторы, влияющие на его состояние /Медицинский совет, 2013, №3, С. 118–125.
- Каспарова А.Э., Мордовина И.И., Сус Л.А. Современные подходы к диагностике и комплексному лечению при синдроме влагалищных выделений. Алгоритм санации урогенитальной инфекции при беременности (обзор литературы)/Вестник СурГу. Медицина. 2010, №4, С. 107–112.





 Полижинакс
Полижинакс Клиндамицин
Клиндамицин Далацин
Далацин Метронидазол
Метронидазол Флуомизин
Флуомизин Мирамистин
Мирамистин Диоксидин
Диоксидин Наринэ
Наринэ Ацилакт
Ацилакт Лактобактерин
Лактобактерин Лактожиналь
Лактожиналь



















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...