Туберкулез кожи (туберкулезная волчанка)
Общие сведения
Туберкулез кожи — редкая форма внелегочной локализации туберкулеза. Это целая группа кожных заболеваний, которые отличаются по клиническим проявлениям и прогнозу, но все вызываются микобактериями туберкулеза. Чаще всего туберкулезное поражение кожи является вторичным и развивается при прогрессирующем первичном очаге, откуда микобактерии распространяются гематогенным или лимфогематогенным путем. Лишь некоторые формы связаны с непосредственным проникновением микобактерий в кожу (бородавчатый и туберкулезный шанкр). Туберкулезное поражение кожи встречается реже других локализаций, поскольку кожа имеет защитный барьер и условия, неблагоприятные для развития микобактерий. Заболевание возникает при снижении иммунитета и измененной реактивности организма.
Встречается заболевание у пациентов, которые болеют туберкулезом в данный момент или болели раньше. Наиболее часто болеют женщины. Особенностями заболевания является: развитие в молодом возрасте, длительное течение с частыми рецидивами, запущенные формы, трудности диагностики (микобактерии не выявляются в очаге поражения), наличие резистентных форм и микст-инфекций (сочетание с ВИЧ/СПИД). Отсутствие настороженности в плане специфичности процесса приводит к тому, что заболевание у многих диагностируется после 5 лет от начала проявлений. Поздняя диагностика сказывается на эффективности лечения, которое становится сложным и длительным.
Патогенез
Заболевание туберкулез кожи — проявление системной туберкулезной инфекции. Микобактерии не попадают в кожу прямым путем, а только кровеносным/лимфатическим путями из первичного очага, который может локализоваться в легких, костях, кишечнике или лимфоузлах. В развитии поражения кожи значение имеют нарушения гормональной функции, нервной системы, витаминного обмена и перенесенные инфекции. Основную роль играют вирулентность возбудителя, массивность инфицирования и состояние иммунитета. Туберкулезное воспаление — это иммунное воспаление, в котором роль играет Т-клеточный иммунитет. В коже и подкожной клетчатке микобактерии вызывают первичный аффект — гранулема с казеозным некрозом, вокруг которого располагаются клетки Лангханса и иногда обнаруживают микобактерии.
Классификация
Все формы туберкулеза кожи делят на:
- Локализованные (очаговые, к которым относятся туберкулезный шанкр, волчанка, скрофулодерма, бородавчатый туберкулез, язвенный, саркоид Бека).
- Диссеминированные (острый милиарный туберкулез кожи, лихеноидный, милиарная диссеминированная волчанка, папулонекротический, индуративная эритема Базена).
По происхождению выделяются:
- Хронически текущий первичный туберкулез кожи (скрофулодерма первичная и вторичная, уплотненная эритема, папулонекротический, лишай золотушный).
- Вторичный (туберкулезная волчанка, бородавчатый, милиарно-язвенный).
Туберкулезная волчанка — наиболее часто встречающаяся форма, бывает у детей 5-15 лет, у пожилых. Возбудитель попадает в кожу с лимфой и кровью из других очагов. Сочетается с туберкулезом лимфоузлов и костей. При этой форме бугорок (называется люпома) является основным элементом. Диаметр люпом 2–7 мм, они плотные, безболезненные, склонны к росту и слиянию. При этом образуется один очаг, который изъязвляется. Их исходом является строфический рубец. Заболевание склонно к рецидивам. Различают следующие формы туберкулезной волчанки:
- Плоская. Встречается чаще других и представлена сплошными диффузными очагами, которые образовались при слиянии люпом. Поверхность гладкая, но может быть небольшое шелушение.
- Псориазиформная. Характеризуется выраженным шелушением (мелкопластинчатое или отрубевидное).
- Саркоидоподобная.
- Эритематозная. Элементы покрыты белыми чешуйками.
- Опухолевидная. Образуется от слияния достаточно крупных бугорков в один опухолевидный конгломерат, который имеет темно-коричневый цвет и сохраняет признаки бугорков (тестоватость консистенции, симптом западения зонда и «яблочного желе»).
- Веррукозная. Бородавчатая форма выглядит как бородавчатые разрастания и чаще локализуется на кистях и стопах.
- Язвенная. Очаги локализуются в основании и на кончике носа, щеках, губе и на слизистых. Крупные люпомы сливаются и изъязвляются. Язвы поверхностные, с гнойным отделяемым и кровоточат.
Скрофулодерма — вторая по встречаемости форма поражения кожи, которая бывает:
- первичная, развивающаяся при гематогенном распространении микобактерий. Встречается у детей 7-10 лет, локализация любая.
- вторичная, при которой первично поражаются лимфоузлы и кости, откуда процесс переходит на подкожную клетчатку и кожу. Поражаются чаще всего боковая поверхность шеи, область нижней челюсти и околоушная. Сначала образуются плотные небольшие узелки и превращаются в крупный узел, спаянный с тканями, а кожа становится синюшной. Потом узел размягчается, вскрывается (гной и некротизированная ткань) с образованием язв. После заживления остаются рубцы с перемычками и выростами кожи.
Язвенный туберкулез кожи относится к локализованным формам и рассматривается как осложнение общего туберкулезного у детей и ослабленных взрослых. Бугорки, пустулы, из которых образуются язвочки, локализуются вокруг анального отверстия, рта или мочеиспускательного канала. Язвы имеют приподнятые края, в середине их — казеозный некроз.
Причины
Возбудителями являются микобактерии туберкулеза человеческого типа и бычьего. В кожу они попадают из основного очага с кровью, лимфой или по продолжению из близлежащего очага (например, из костной ткани или поверхностных лимфоузлов).
Провоцирующими факторами являются:
- травмы и острые инфекции;
- снижение резистентности организма;
- эндокринные нарушения (сахарный диабет);
- плохое питание и гиповитаминозы;
- длительная цитостатическая терапия.
Симптомы туберкулеза кожи
Заболевание отличается длительным и малосимптомным течением, и часто больные не придают значения изменениям кожи. Как выглядит туберкулез кожи? Внешний вид отличается многообразием, что зависит от состояния иммунитета — это могут быть пятна, папулы, бугорки, узлы или язвы с исходом в рубцы.
При скрофулодерме симптомы у взрослых включают появление плотного, синюшно-багрового узла размером до голубиного яйца, который быстро расплавляется. После вскрытии образуется свищевой ход, через который выходит жидкий гной. Если образуется несколько ходов, они сливаются и образуют язву с неправильными очертаниями. Характерно то, что расплавление происходит не одновременно — в одном месте образуется новый свищ, а в другом уже образуется рубец.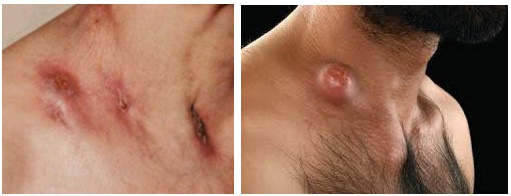
Для туберкулезной волчанки характерно расположение очагов на лице, не исключаются высыпания на слизистой носа, конъюнктиве и барабанной перепонке, а также очаги во рту. Симптомы туберкулезной волчанки включают появление бугорков сначала на лице, а затем распространяется процесс дальше. Реже элементы появляются на ногах, руках и туловище. Первичный элемент — бугорок (люпома), которые сначала выглядят как красные пятна небольших размеров (2-5 мм). За несколько месяцев они увеличиваются и незначительно возвышаются. При диаскопии цвет люпом меняется на желтоватоватый (симптом «яблочного желе»). Консистенция люпом мягкая, поэтому при надавливании остается углубление, появляется болезненность и кровоточивость. Люпомы могут изъязвляться.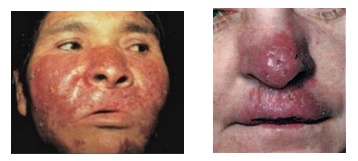
Волчаночная форма в 70 % случаев протекает с поражением слизистых носа, рта, глотки и губ. На слизистых появляются красноватые бугорки, склонные к слиянию в бляшку с неровной поверхностью. При дальнейшем развитии элементов образуются язвы с мелкофестончатыми краями и воспалительным ободком. Дно язв зернистое с желтовато-серым налетом, при прикосновении кровоточит. При распространении язвенного процесса вглубь может поражаться хрящевая и костная ткань; это нередко приводит к деформации лица (особенно носа, губ, верхней челюсти, век, ушей). При поражении десен и вовлечении в патологический процесс костной части альвеол возможно обнажение и даже выпадение зубов.
Индуративная эритема Базена характеризуется поражением нижних конечностей (переднебоковая поверхность голеней), где образуются глубокие плотные узлы синюшного цвета. Они имеют размер 1-5 см, безболезненные или слегка болезненные. Узлы могут изъязвляться, после чего остается рубец и гиперпигментация. Также узлы могут исчезать спонтанно.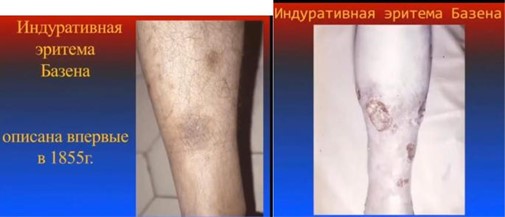
Иногда сочетается несколько форм волчаночного поражения у одного больного.
Анализы и диагностика
Диагноз устанавливается на основании анамнеза, осмотра поражений и обследований.
При волчанке проверяют два симптома: надавливание стеклом или прозрачным шпателем на узел (диаскопия), и при этом появляется желтоватое пятно («яблочное желе»), и западение центра бугорка при надавливании зондом (симптом Поспелова), что свидетельствует и гибели коллагеновых волокон.
- Исследование отделяемого кожных поражений микроскопическим и культуральным методами.
- Иммунологические и молекулярно-генетические методы (ПЦР) обладают высокой чувствительностью и повышают уровень диагностики. Из иммунологических тестов применяется Диаскинтест, T-SPOT.ТВ. и ELISPOT. Высокоинформативным считается T-SPOT.ТВ., поскольку он более специфичен, чем кожные туберкулиновые тесты.
- Ультразвуковое исследование при наличии узлов и инфильтратов.
- Эпилюминесцентная дерматоскопия.
- Биопсия кожи и гистологическое исследование. Биопсию делают в 3 участках очага. Гистологическое исследование — основа для постановки диагноза. Обнаруживают туберкулезные бугорки из эпителиоидных клеток, гигантских клеток Лангханса и выраженный казеозный некроз. Единичные гранулемы окружены ободком волокон из коллагена.
Лечение
Лечение связано с лечением основного заболевания. При отсутствии первичного очага проводится специфическое противотуберкулезное лечение. При этой локализации также могут быть чувствительные формы и химиорезистентные. Кроме этого, в комплексную терапию входят средства, повышающие иммунную защиту и витамины, производящие нормализацию обменных нарушений. При лечении необходимо учитывать устойчивость микобактерий. Противотуберкулезные препараты по своему эффекту делятся:
- наиболее эффективные: рифампицин и изониазид;
- средней эффективности: стрептомицин, этамбутол, этионамид, канамицин, пиразинамид;
- умеренной эффективности: ПАСК.
Лечение проводят в два этапа: сначала назначают три препарата в течение трех месяцев, на втором этапе — два препарата. Через 4 месяца меняют комбинацию. В дерматологии лечение начинают с комбинации рифампицин+изониазид+пиразинамид, потом меняют на стрептомицин, этамбутол, и ПАСК. У больных с активными проявлениями основной курс длится от 10 месяцев до 2 лет.
После основного курса назначается противорецидивное лечение в течение 2 месяцев (обычно весна и осень) при локализованных формах три года подряд, а при диссеминированных — 5 лет.
Патогенетическая терапия
- лечебное питание (стол №11 и дополнительное специализированное энтеральное питание — Нутридринк Протеин, Нутризон Протеин, Нутризон Энергия, Нутризон Эдванст Кубизон);
- витамины (прежде всего группы В), кокарбоксилаза, АТФ, липоевая кислота;
- антиоксиданты (витамин Е, тиосульфат натрия);
- иммуномодуляторы (нуклеинат натрия, Тималин, Левамизол, Этимизол, вилозен, спленин, иммунофан, интерферон, имускорин).
- анаболические стероиды,
- переливание плазмы, крови, альбумина, растворов электролитов;
- физиотерапия (электрофорез, УФ-облучение).
Местное лечение
Проводится обработка поражений раствором молочной кислоты, нанесение присыпок с ПАСК или изониазидом. Для профилактики бактериальной инфекции применяется Банеоцин, Бактробан. При тяжелых язвенных поражениях удаляют некротизированные участки.
Клинически излеченные больные находятся на диспансерном учете в течение 5 лет и дважды в год осматриваются врачом. После этого снимаются с учета, и показаниями к этому являются:
- рассасывание очагов и формирование крепкого рубца;
- гистологическое подтверждение заживления;
- нормализация легочного процесса, подтвержденная лабораторно и рентгенологически;
- отсутствие за 5 лет диспансерного наблюдения рецидивов.
Доктора
Лекарства
- Противотуберкулезные препараты: Рифампицин, Изониазид, Стрептомицин, Спарфлоксацин.
- Этамбутол, Бедаквилин, Амикацин, Левофлоксацин, Этионамид, Канамицин, Пиразинамид, Меропенем, Деламанид, ПАСК.
У детей
Клинические формы у детей такие же, как у взрослых, но имеют особенности: склонность к экссудативным процессам и сочетание с поражением лимфоузлов, костей и клетчатки. В раннем возрасте отмечаются первичные формы туберкулеза кожи и преобладают генерализованные (лихеноидный, острый милиарный туберкулез кожи, милиарная диссеминированная волчанка). После 5 лет преобладает первичная скрофулодерма, а после 7-10 лет — вторичная. Туберкулезная волчанка встречается реже и развивается после перенесенного поражения органов. Лихеноидный встречается исключительно у детей. Папулонекротический и индуративная эритема могут встречаться у подростков. Проявлением туберкулезного процесса является кольцевидная гранулема.
Диета

Диета 11 стол
- Эффективность: лечебный эффект через месяц
- Сроки: 2 месяца и более
- Стоимость продуктов: 1800-1900 руб. в неделю
Показана диета 11 стол, которая обеспечивает организм повышенным количеством белка в условиях его распада. Полноценное и рациональное питание увеличенной калорийности (3000-3400 ккал) повышает сопротивляемость организма, нормализует обмен веществ и способствует восстановлению тканей. Рекомендуются: белковые продукты (молоко, рыба, омлеты, яйцо всмятку, мясо, сыры, творог), богатые витамином А животные жиры (сливки, сметана, сливочное масло), растительные масла. Углеводы в пределах нормы (450-500 г) за счет сложных их видов (цельнозерновые крупы и выпечка, гарниры из овощей). Фрукты, ягоды, желе, кисели, муссы, отвары сухофруктов, фруктовые соки, отвары шиповника, облепихи и черной смородины.
Профилактика
Учитывая то, что поражение кожи является одним из проявлений органного туберкулеза, профилактика будет заключаться в недопущении заболевания в целом. В этом помогут здоровый образ жизни, отказ от приема алкоголя и наркотиков, достаточное питание, создание благополучных условий быта. Туберкулезным больным нужно лечиться, соблюдать все рекомендации врача и личную гигиену, хорошо питаться и повышать иммунитет.
Последствия и осложнения
Из частых осложнений можно выделить бактериальную инфекцию, самым опасным из которых является рожистое воспаление, периодически рецидивирующее. При поражении голеней вследствие нарушения оттока лимфы, частых рецидивов рожистого воспаления и грубых рубцовых изменений развивается слоновость. При туберкулезной волчанке имеется риск развития рака (люпус-карцинома). Это тяжелое осложнение развивается при неправильном лечении (применение лучевого лечения) и протекает значительно тяжелее, чем плоскоклеточный рак.
Прогноз
Прогноз зависит от основного туберкулезного поражения, при этом немаловажное значение имеет состояние иммунитета. При неосложненных формах поражений легких, кишечника или почек при условии правильного лечения устраняются общие и кожные проявления. Прогноз ухудшается, если основное заболевание не поддается лечению, а у больного имеются иммунодефицитные состояния (злокачественное новообразование или ВИЧ).
Острое милиарное поражение кожи имеет тяжелое течение и неблагоприятный прогноз, что связано с общим прогрессирующим туберкулезом других органов. Скрофулодерма склонна к самоизлечению. При эритеме Базена прогноз благоприятный несмотря на то, что течение длительное, заболевание регрессирует медленно, и бывают поздние рецидивы даже через несколько лет. При туберкулезном шанкре при ослаблении иммунитета не исключается активация процесса в лимфоузлах. Бородавчатая форма наиболее доброкачественная из всех и прогноз благоприятный. Папулонекротическая форма имеет хроническое течение с ухудшением зимой, но при повышенной инсоляции встречается обострение летом. Во время обострения проявляются признаки интоксикации (температура, боль в суставах, недомогание). Между обострениями состояние не изменяется, первичный очаг неактивный, прогноз благоприятный. Прогноз при лихеноидном туберкулезе благоприятный — высыпания склонны к саморазрешению через 2 месяца, а вместо них остаются рубцы или незначительная гипопигментация.
Список источников
- Гаджимурадов М.Н., Алиева М.Г. Особенности клинических форм туберкулезной волчанки. Клиническая дерматология и венерология. 2015;14(3):67—71.
- Н.М. Шарова, А.А. Данилова, М.Р. Хабибуллина, В.Р. Минаева, И.Н. Кондрахина, С.В. Кукало, Н.П. Пивень, А.Н. Проценко Проблема диагностики туберкулеза кожи в клинической практике. Лечебное дело 2024, №1, С. 106—110.
- Федотов В. П. Туберкулёз кожи. Дерматология. Косметология.Сексопатология. 2008,
- Заславский Д. В., Егорова Ю. С., Чупров И. Н., Оловянишников И. О., Гурковская Я. Ю., Сыдиков А. А., Чужов А. Л., Овчинникова Ю. Э., Довгалюк И. Ф, Старшинова А. А. Диссеминированный туберкулез кожи. Вестник дерматологии и венерологии. 2018;94(2):69–77.
- Доля О.В., Фриго Н.В., Китаева Н.В., Катунина О.Р., Бражникова О.Х., Абаимова Н.Л. Индуративная эритема Базена у пациентки с генерализованным туберкулезом. Клиническая дерматология и венерология. 2022;21(1):29–34.





 Изониазид
Изониазид Рифампицин
Рифампицин Рифабутин
Рифабутин Пиразинамид
Пиразинамид Этамбутол
Этамбутол Спарфлоксацин
Спарфлоксацин Стрептомицин
Стрептомицин Канамицин
Канамицин Амикацин
Амикацин Левофлоксацин
Левофлоксацин Меропенем
Меропенем Циклосерин
Циклосерин

















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...