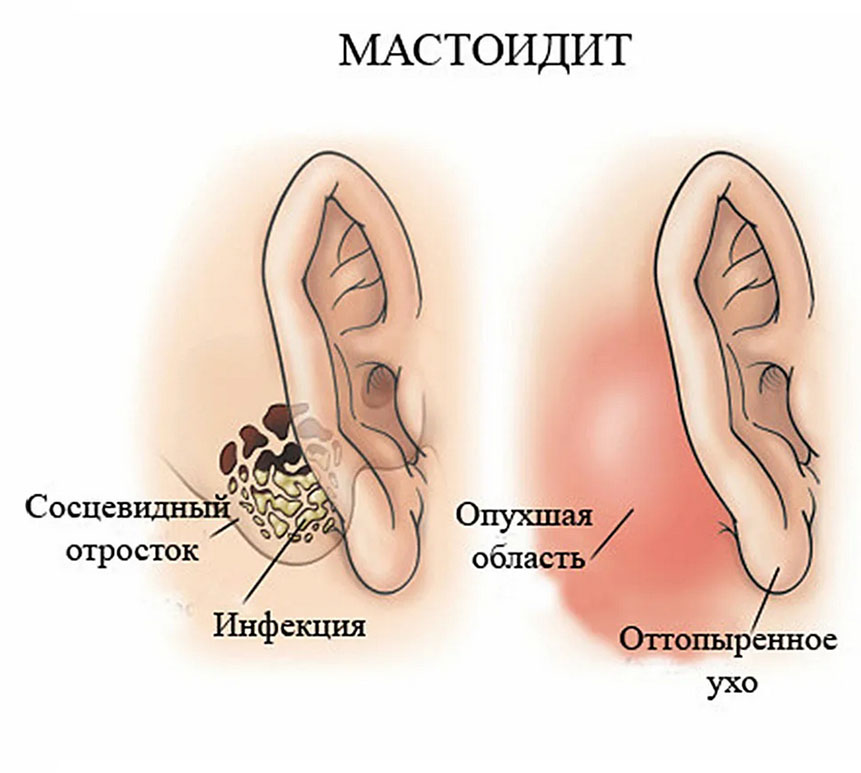
Мастоидит
Общие сведения
Мастоидит — воспалительный деструктивный процесс в сосцевидном отростке. Это костное образование, являющееся частью височной кости. Сосцевидный отросток можно нащупать у себя за ухом в виде выпуклости (он имеет форму соска).
Наиболее часто мастоидит встречается у детей от 1 года до 7 лет, реже у молодых лиц 20–28 лет. Гнойное воспаление слизистой ячеек отростка — частое осложнение острого отита.
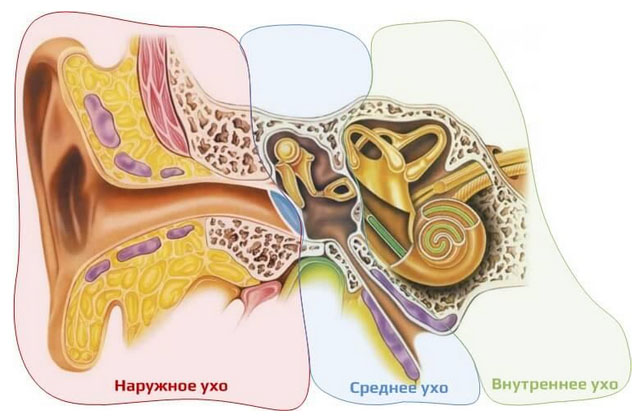
 Для понимания проблемы нужно кратко рассмотреть строение среднего уха и отношение сосцевидного отростка к нему — почему отит осложняется мастоидитом. Прежде всего нужно отметить, что среднее ухо находится в толще височной кости. Сосцевидный отросток, являясь частью височной кости, вместе с евстахиевой трубой, барабанной полостью и барабанной перепонкой составляет среднее ухо. Сосцевидным отростком представлен задний отдел среднего уха.
Для понимания проблемы нужно кратко рассмотреть строение среднего уха и отношение сосцевидного отростка к нему — почему отит осложняется мастоидитом. Прежде всего нужно отметить, что среднее ухо находится в толще височной кости. Сосцевидный отросток, являясь частью височной кости, вместе с евстахиевой трубой, барабанной полостью и барабанной перепонкой составляет среднее ухо. Сосцевидным отростком представлен задний отдел среднего уха.
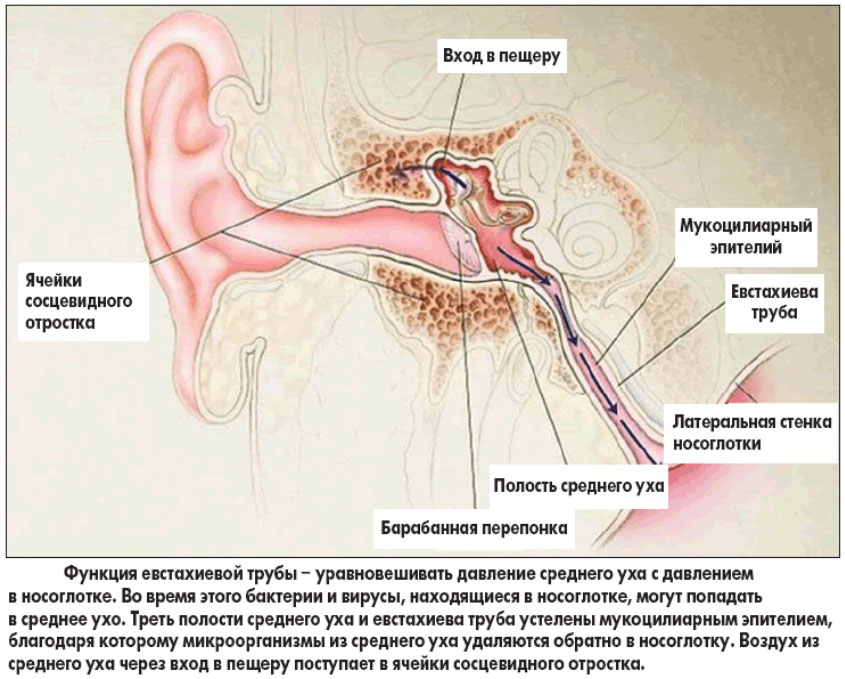
Сам отросток содержит многочисленные воздухоносные ячейки, которые соединяются с барабанной полостью уха через пещеру отростка (крупная воздухоносная ячейка, называется антрум) и вход в пещеру.
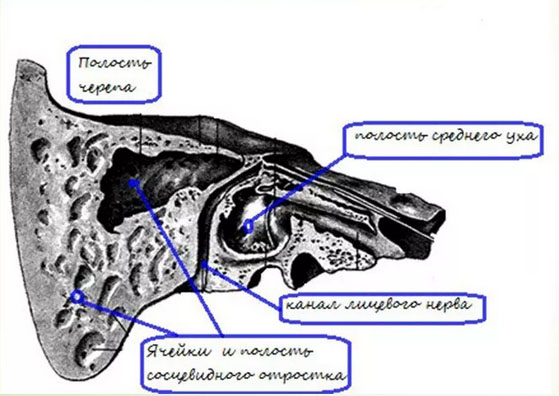
Пещера — постоянное образование сосцевидного отростка независимо от типов его строения. У грудных детей она значительно больше, чем у взрослых и располагается близко к поверхности отростка. У взрослых она залегает на глубине 2-2,5 см от поверхности. Пещера граничит с твердой мозговой оболочкой и каналом лицевого нерва. От мозговой оболочки ее отделяет только костная пластинка и если пластинка разрушается при гнойном процессе, то воспаляются мозговые оболочки.
Пещеру и воздухоносные клетки выстилает слизистая по строению такая же, как и слизистая барабанной полости. Функциональным единством всех отделов среднего уха объясняется то, что воспалительный процесс может легко переходить с барабанной полости на сосцевидный отросток, а затем и на мозговую оболочку и черепные нервы. Недалеко от клеток сосцевидного отростка располагается лицевой нерв, поэтому он тоже может вовлекаться в воспалительный процесс (развивается парез или паралич лицевого нерва). В развитии вышеописанных осложнений и заключается опасность среднего отита и мастоидита.
Тот факт, что мастоидит встречается чаще у детей, связан с особенностями анатомического строения уха в детском возрасте, которые затрудняют отток из барабанной полости при воспалении уха. Это суженная евстахиева труба, узкий вход в пещеру, поздняя перфорация барабанной перепонки при отите или отсутствие перфорации. В этих условиях воспалительный процесс из уха быстро переходит на слизистую ячеек сосцевидного отростка. Отек слизистой затрудняет сообщение между ячейками и барабанной полостью, поскольку вход в пещеру тоже сужается. Начинается остеомиелит тонких перемычек ячеек отростка в результате чего ячейки разрушаются и сливаются в одну или несколько полостей.
Патогенез
В патогенезе вторичного мастоидита главное значение имеет плохое дренирование очага в среднем ухе, о котором было указано выше. Это связано со многими причинами: позднее проведение или отсутствие проведения парацентеза (прокол барабанной перепонки), высокое расположение перфорации при спонтанном прободении, маленький размер перфорации, закрытие сообщения между пещерой, ячейками и барабанной полостью вследствие воспаления и утолщения слизистой, а также значительное нарушение вентиляции самой пещеры.
В очаге активизируется микрофлора и нарастает экссудативное воспаление — чем сильнее оно, тем больше разобщается сообщение полости пещеры с барабанной полостью, тем больше нагноительный процесс. Известно, что выраженность воспалительного процесса в замкнутых полостях увеличивается в два раза. На фоне задержки оттока экссудата из среднего уха и повышения давления в ячейках воспаление со слизистой быстро переходит на кость.
Гнойный экссудат охватывает всю кость (развивается остеомиелит) и воспаление сосцевидного отростка заканчивается деструкцией (разрушением) воздухоносных ячеек. Из-за нарушения кровоснабжения разрушаются перегородки между ячейками — в кости появляются полости, заполненные грануляциями и гноем. Мастоидит рассматривают также как вариант перфоративного отита, потому что площадка сосцевидного отростка является частым местом прорыва гноя (в области за ухом формируется абсцесс под надкостницей, называется субпериостальный).
Течение заболевания зависит от вирулентности микрофлоры, имеющихся изменений в ухе и состояния иммунитета больного. Определенные особенности строения и характеристика отростка у детей также имеют большое значение в развитии и течении заболевания. В детском возрасте постоянные отиты отрицательно влияют на пневматизацию кости — она не развивается и застывает на губчатой стадии (формируется апневматическая кость).
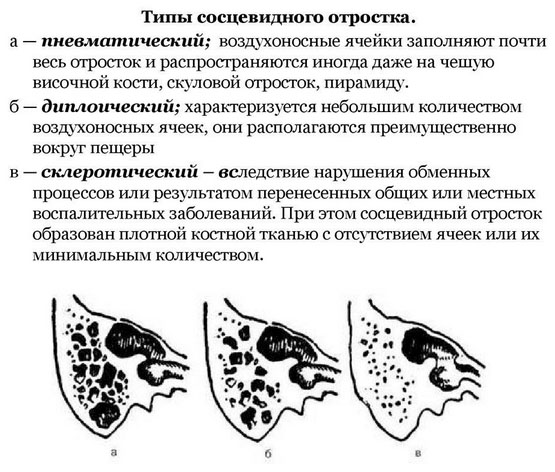
При пневматическом строении отростка имеется много больших ячеек. На процесс пневматизации оказывают влияние генетические и конституциональные факторы, общая сопротивляемость организма. Стенки между ячейками тонкие и распространение гноя между костными перегородками происходит интенсивно. Ячеистая структура разрушается и образуется эмпиема отростка (скопление гноя внутри полости). Гной может прорываться в субпериостальное (под надкостницу) пространство. При этом строении чаще всего встречается мастоидит.
При диплоэтическом — гной проходит по костномозговым пространствам, поэтому процесс идет медленно. Поскольку при этом типе кровоснабжение хорошо развито, очень быстро всасываются токсины и инфекция распространяется через кровь (гематогенно).
При диплоитическом типе заболевание встречается реже. При склеротическом строении кость представлена компактной массой и воспаление протекает вяло только в пещере и в ячейках вокруг пещеры или вообще не развивается. Пневматический тип отмечается при нормальном развитии ребенка, а два других — это следствие нарушения обменных процессов или исход перенесенных воспалительных заболеваний.
При травматической форме мастоидита образуются трещины и переломы в кости, поэтому меняется система проведения воздуха и создаются условия для распространения воспаления. Излившаяся кровь является средой для развития микроорганизмов.
Классификация
По происхождению:
- Первичный, при котором процессу в отростке не предшествует средний отит.
- Вторичный мастоидит — процесс развивается на фоне среднего отита как осложнение последнего.
По клиническому течению:
- Острый.
- Хронический.
Хроническую форму можно заподозрить при повторных случаях среднего отита, после которых возникает непостоянная, рецидивирующая боль в ухе и за ушной раковиной. В определенные периоды заболевание совсем не проявляется. Но чаще всего боль полностью не исчезает, а при обострении усиливается, повышается температура, что свидетельствует о прогрессирующей инфекции. У детей ухудшается слух. У младенцев проявляются неспецифические симптомы: постоянный плач, повышенная возбудимость, плохой аппетит.
По локализации воспаления выделяют следующие формы:
- Зигоматицит. Деструктивный процесс распространяется на ячейки в основании скулового отростка. Появляется припухлость в височно-скуловой области.
- Шейно-верхушечные (называют мастоидитами по авторам — Бецольда, Муре и Орлеанского). При этих формах разрушается внутренняя стенка верхушки отростка в разных местах, в результате чего гнойный процесс распространяется под различные мышцы шеи. Гной из этой области часто прорывается в шейное средостение, к шейным позвонкам или в заглоточное пространство.
- Петрозит. Воспалительно-деструктивный процесс локализуется в верхушке пирамиды. Это наиболее тяжёлая форма.
Причины
Среди причин первичного мастоидита выделяется:
- Травма (удары, огнестрельные ранения, переломы, воздействие взрывной волны, трещины костей черепа, ушибы разной тяжести).
- Гематогенное проникновение возбудителей (из абсцессов в районе головы или шеи, при септикопиемии и распространении гнойного воспаления из лимфоузлов шеи).
- Поражение отростка при инфекциях, которые имеют специфический характер (туберкулез, инфекционная гранулема).
Причина вторичного мастоидита — попадание возбудителей в ячейки сосцевидного отростка из уха при остром и хроническом воспалении среднего уха (отогенный путь распространения инфекции). Поэтому мастоидит вызывается теми же возбудителями, которые вызывают острый отит. Микрофлора разнообразна, но преобладают кокки. В гное обнаруживают всевозможные виды стрептококка (зеленящий, гемолитический), а также пневмококк (Streptococcus pneumoniae) и стафилококк. Часто флора зависит от возраста. Например, в детской возрастной группе преобладает пневмококк, у людей старшего возраста — стрептококк А. В целом чаще встречается пневмококк. Все эти микроорганизмы имеют повышенную вирулентность, а пневмококк отличается тем, что способен поражать кость. Имея наибольшую остеофильность, он вызывает массивное разрушение сосцевидного отростка.
Нужно отметить, что осложнение в виде мастоидита бывает не у всех пациентов. Способствует его развитию высокая вирулентность возбудителя, неадекватное и неправильное лечение отита, снижение иммунной защиты, а также сопутствующая патология, например, сахарный диабет.
Симптомы мастоидита
Общие симптомы этого заболевания — боль в ухе и за ухом, усиливающаяся ночью, повышение температуры. У детей и взрослых острый мастоидит вызывает чувство распирания и тяжести в ухе и заушной области. Отмечается болезненность и припухлость при осмотре в области сосцевидного отростка, при этом отмечается сглаженность заушной складки. Острый мастоидит протекает с покраснением кожи в области отростка. Если образовался субпериостальный абсцесс, наблюдается размягчение в мягких тканях, а ушная раковина сдвигается кнаружи и кпереди. У детей часто бывает выраженная интоксикация с отсутствием аппетита, слабостью и повышенной температурой. Боль периодически усиливается до ощущения «прострелов», которые охватывают всю голову. После прорыва барабанной перепонки (форма мастоидита с перфорацией перепонки) и излития гнойного экссудата боль уменьшается. Возможно протекание заболевания без перфорации перепонки.
При осмотре врач отмечает утолщение, покраснение барабанной перепонки, задне-верхняя стенка наружного слухового прохода нависает. Через перфорированную барабанную перепонку поступает гнойный экссудат. Упорные гнойные выделения из уха, несмотря на антибактериальное лечение, указывают на наличие очага гнойного воспаления в пещере и ячейках сосцевидного отростка. У пациентов значительно ухудшается слух.
Клинические проявления мастоидита зависят от типа строения отростка. Типичная картина с ярко выраженными симптомами отмечается при пневматическом типе строения. При диплоэтическом строении прежде всего отмечаются симптомы интоксикации, на фоне которых местные признаки уходят на второй план. При склеротической форме строения воспаление протекает вяло, длительно и симптомы слабо выражены. При таком течении больной не всегда обращается к врачу, но при общем благополучии часто развиваются тяжелые осложнения.
Особые формы мастоидита
Зигоматицит. В процесс вовлекается скуловой отросток. Симптомы этой формы схожи с симптомами флегмоны височной области: отек мягких тканей в области скулового отростка, который распространяется на висок, болезненность в месте отека, боль при движении челюсти, определяется флюктуация, выраженная интоксикация. У маленьких детей на стороне поражения сужается глазная щель.
Верхушечно-шейные мастоидиты. Носят названия по авторам — Бецольда, Муре и Орлеанского. При этих формах отмечается прорыв верхушки сосцевидного отростка в разных местах и направлениях. При всех вариантах в гнойный процесс вовлекаются различные мышцы шеи с развитием флегмоны. Голова занимает вынужденное положение и наклонена в больную сторону. Боль локализуется в области шеи и отдает в плечо. При поворотах головы боль усиливается. В мышцах образуется плотный инфильтрат, при надавливании на который усиливается выделение гноя из уха при мастоидите Бецольда и отсутствует при мастоидите Орлеанского. Мастоидит Бецольда опасен развитием гнойного медиастинита (гнойное воспаление средостения), распространением гноя на шейные позвонки, формированием заглоточного абсцесса. При мастоидите Муре на первый план выступают припухлость боковой стенки глотки, отек паратонзиллярной области, нарушение качества голоса, боль при глотании, в глотке больной ощущает инородное тело.
Петрозит. Появляются стреляющие боли в области ветвей тройничного нерва, двоение в глазах, косоглазие (парез отводящего нерва), из уха выделяется гной.
Затяжное течение
Затяжное течение характеризуется отсутствием изменений со стороны барабанной перепонки, отсутствием гноетечения и боли при ощупывании сосцевидного отростка. Причиной затяжного течения являются снижение сопротивляемости организма при тяжелых заболеваниях (почечная недостаточность, сахарный диабет, иммунодефициты, заболевания крови) у лиц пожилого возраста.
Атипичные формы
Латентная форма. При этой форме заболевания почти отсутствует клиническая симптоматика, а диагноз устанавливается случайно при рентгенографии сосцевидного отростка. У больных присутствуют изменения в анализе крови — невыраженный лейкоцитоз и повышеная СОЭ.
Вялотекущие мастоидиты. В данном случае есть незначительные клинические проявления — длительное повышение температуры до субфебрильных цифр, длительное выделение гноя без боли, невыраженная болезненность при ощупывании сосцевидного отростка. Заболевание имеет скрытый характер, но прогрессирует пока не разовьются осложнения внутри черепа — тромбоз сигмовидного синуса. Вялотекущее течение отмечается при неадекватном применении антибиотиков и снижении сопротивляемости у тяжелых больных.
Анализы и диагностика
На основании жалоб и осмотра больного может быть установлен диагноз. При осмотре (отоскопия) обнаруживают признаки гнойного отита — наличие гноя в наружном слуховом проходе. После его удаления через почти сразу вновь появляется гной в слуховом проходе. Этот признак свидетельствует о том, что в сосцевидном отростке есть полость, содержащая гной. Важный признак начальной стадии мастоидита — отечность и нависание задне-верхней стенки наружного прохода уха (эта стенка является в тоже время передней стенкой пещеры).
Осмотр заушной области подтверждает диагноз. Объективным признаком является покраснение и отечность тканей за ухом. Отечность постепенно нарастает, контуры сосцевидного отростка сглаживаются и исчезает кожная складка за ухом.
Клинический анализ крови и мочи. В крови — лейкоцитоз, повышенная СОЭ, может быть анемия. В моче возможно появление белка вследствие повышения температуры тела.
Бактериологическое исследование выделений из уха. Если нет выделений, материал получают при тимпаноцентезе (разрезе барабанной перепонки), аспирируя его. Микрофлора разнообразна, однако преобладают кокки, фузобактерии.
Исследование функции слуха. Выявляется кондуктивный тип тугоухости, при котором затрудняется проведение звуков во внутреннее ухо. Если подозревается воспаление лабиринта, проводятся вестибулярные пробы.
Исследование функции вестибулярного аппарата. Оценивают состояние аппарата воздушной калоризацией лабиринта, пробами на координацию или, регистрируя спонтанные вестибулярные реакции. Патологические вестибулярные реакции (промахивания в сторону воспаленного уха и головокружение в сторону здорового уха) говорят о вовлечении в воспаление лабиринта уха.
Рентгенологическое исследование височной кости. Этот метод рекомендуется при остром или обострении хронического процесса в ухе. На рентгенограммах обнаруживаются признаки деструкции: на первых порах появляется завуалированность ячеек отростка, затем рассасывание костных перегородок и образование полостей.
Компьютерная томография височной кости. Это более информативный метод, позволяющий обнаружить воспаление отростка, которое не выявляется при рентгенологическом методе исследования. Компьютерная томография выявляет воспаление периоста, снижение пневматизации и начальные явления деструкции кости.
Магнитно-резонансная томография. Также является более информативным методом по сравнению с рентгенологическим.
Подытоживая, можно сказать, что диагностики мастоидита имеют значение минимальные данные:
- ЛОР анамнез (перенесенный отит, частые отиты).
- Нависание задне-верхней стенки слухового прохода.
- Снижение слуха.
- Рентгенологические или томографические признаки воспаления.
Лечение
Лечение больных с данным заболеванием, независимо от стадии процесса, проводится в условиях стационара. Поскольку самоизлечения не бывает, а риск внутричерепных осложнений высок. В стационаре в катарально-экссудативной стадии проводится системная антибиотикотерапия — антибиотики вводятся внутривенно в высоких дозах и назначаются как можно раньше. Назначение антибиотика в адекватной дозе локализует процесс воспаления, приостанавливает его распространение, устраняет/уменьшает объективные симптомы, предупреждает формирование гнойного очага и нарушения слуха.
Лечение мастоидита антибиотиками начинают сразу при установлении диагноза, не дожидаясь результатов лабораторного исследования (чувствительность возбудителя к антибиотикам). После получения результата антибактериальную терапию корректируют. Антибиотики не отменяются до полного выздоровления. Чаще всего назначают два препарата, чтобы максимально охватить спектр возможных возбудителей.
Назначаются:
- Первый ряд терапии. Бета-лактамные антибиотики: Амоксициллин+Клавулановая кислота, Тикарциллин+Клавулановая кислота, цефалоспорины II и III поколения (Цефуроксим, Цефотаксим, Цефтриаксон, Цефоперазон). Цефуроксим сочетают с метронидазолом.
- Второй ряд терапии (при неэффективности первого ряда) — макролиды (Кларитромицин).
- При тяжелом течении (например, сепсис) комбинируют кларитромицин и цефалоспорины (Цефоперазон, Цефотаксим, Цефтриаксон).
Если мастоидит неосложненный, внутривенное применение антибиотиков дает хороший эффект. После установления возбудителя иногда местно или внутрь применяются специфические бактериофаги — стрептококковый, стафилококковый, поливалентный. При тяжелом течении присоединяют глюкокортикоиды (внутривенно/ внутримышечно Преднизолон, Дексаметазон).
При тромбофлебите сигмовидного синуса в лечение включают антикоагулянты (Гепарин, Фраксипарин, Эноксапарин, Элмапарин, Синкумар, Фенилин). Детям при обезвоживании вводят изотонический раствор, декстрозу (подкожно, в прямую кишку, внутривенно).
Иногда самое активное антибактериальное лечение только снимает обострение, но не устраняет процесс полностью. При отсутствии эффекта на продолжении 1–2 суток, если есть признаки изменения костных перегородок, абсцесс или внутричерепные осложнения, проводится хирургическое лечение. Патогенетическое лечение — это хирургическое лечение. Объем вмешательств различный — от минимального в виде дренирования пещеры (антротомия) до мастоидэктомии (частичное или полное удаление воздухоносных ячеек). При дренировании полости пещеры (антротомия) полость опорожняется от гноя и проводится лечение в очаге.
Доктора
Лекарства
- Антибиотики: Амоксициллин+Клавулановая кислота, Амоксиклав, Аугментин, Тиментин, Цефуроксим, Цефотаксим, Цефтриаксон, Цефобид, Цефоперазон.
- Глюкокортикоиды: Преднизолон, Дексаметазон.
Процедуры и операции
Хирургическое лечение обеспечивает ранний отток гнойного содержимого из барабанной полости. Оно может сочетать парацентез (разрез барабанной перепонки) и тимпанопункциию (прокол иглой барабанной перепонки) с антропункцией (прокол иглой пещеры) и антродренажом (вставляется дренажная трубка).
Течение мастоидита зависит от своевременного оттока патологического отделяемого барабанной полости.
- Первым этапом лечения является парацентез, который с лечебной целью проводят рано и неоднократно.
Тимпанопункция малоэффективна и поэтому не часто применяется при этом заболевании. Во время прокола барабанной перепонки иглой извлекают гнойный экссудат и вводят в барабанную полость антибиотик. - Тимпаностомия. Из-за узости входа в пещеру проводят временную тимпаностомию и устанавливают тимпаностомическую трубку для улучшения дренажа.
- Трепанопункция — трепанации сосцевидного отростка, которая выполняется на глубину 0,5 см.
- Антропункция — это метод лечения антрита — специальная игла вводится в пещеру, отсасывается содержимое и в пещеру через иглу вводится тефлоновая трубка. Дренажная трубка в полости антрума позволяет промывать пещеру антибактериальными препаратами. Считается, что эффективность антропункции и антродренажа недостаточная. Поэтому при антрите и мастоидите рекомендуется проведение антротомии, которая должна выполняться на первой неделе заболевания.
- Антротомию проводят при изолированном антрите (гнойное воспаление пещеры), если повторные антропункции с введением антибиотиков не приводят к выздоровлению. После заушного разреза мягких тканей вскрывают пещеру и выскабливают ее содержимое. Параллельно назначаются антибиотики и внутривенные ведения растворов для борьбы с интоксикацией и обезвоживанием.
- Операция выбора при мастоидите — мастоидотомия. Показанием к ней являются: вялотекущий процесс с разрушением тканей отростка, эмпиема, распространение гнойного воспаления за пределы отростка, септицемия и другие осложнения. Все пораженные полости отростка широко вскрываются и вычищаются до здоровой костной ткани. Образовавшаяся единая полость затягивается вторичным натяжением. Если послеоперационная полость имеет большие размеры, то с целью ускорения заживления выполняют мастоидопластику (закрывают лоскутом на ножке, который берут из тканей височной области).
- При зигоматиците, поскольку поражается скуловой отросток, выполняют обычную мастоидотомию и вскрытие скулового отростка.
- При шейно-верхушечной форме мастоидита тоже вскрывают сосцевидный отросток, выполняют резекцию верхушки и дренируют гнойник, который образуется в тканях шеи.
- При петрозите широко вскрывают сосцевидный отросток, что обеспечивает дренаж верхушки пирамиды височной кости.
У детей
Сосцевидный отросток у детей полностью развивается к 3 годам и, начиная с периода новорожденности, возможно появление этого заболевания. Кроме того, бывают случаи молниеносного развития воспаления с деструкцией пластинки височной кости. Но чаще всего у новорожденных и грудных встречается антрит — воспаление слизистой и кости пещеры отростка, которое развивается как осложнение острого отита.
У детей нарушение дыхания через нос, широкие и прямые евстахиевы трубы, высокое расположение пещеры способствуют затруднению оттока экссудата и плохой аэрации. Поэтому уже на ранних стадиях острого отита у новорожденных развивается антрит. Эта патология встречается у гипотрофичных и ослабленных детей. Особое значение в течении заболевания у детей имеют снижение иммунитета (как местного, так и общего), перинатальная патология, инфекционные заболевания, гиповитаминоз, гастроэнтерологические заболевания, рахит, алиментарная дистрофия и экссудативный диатез. По этим же причинам развивается затяжной мастоидит.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Специальной диеты не существует. Больным назначается обычное питание Стол №15.
Профилактика
Профилактикой мастоидита является профилактика острого отита, в которой имеют значение:
- Повышение сопротивляемости организма.
- Своевременная санация полости носа и носоглотки.
- Правильный уход за полостью носа.
- Своевременная санация полости рта.
- Ранняя диагностика заболеваний среднего уха (проведение антибиотикотерапии, санирующие процедуры при отите). Назначение антибиотиков уменьшает риск возникновения мастоидита. Обязательным является назначение антибиотиков во всех случаях острого при отите у детей до двух лет и у взрослых с иммунодефицитными заболеваниями.
- Квалифицированное и комплексное лечение хронического отита.
Последствия и осложнения
Осложнения мастоидита как острого, так и подострого, достаточно опасны и их разделяют на внечерепные и черепные.
К внечерепным относятся:
- Образование абсцессов шеи. Абсцесс Бецольда – это глубокий абсцесс шеи, образующийся при нагноении верхушки сосцевидного отростка. Абсцесс располагается на боковой поверхности шеи. Абсцесс Чителли — тоже глубокий абсцесс шеи, но он развивается при распространении инфекции на затылочную кость (остеомиелит костей свода черепа) и на мышцы шеи.
- Паралич лицевого нерва.
- Синдром Градениго, для которого характерна триадой: средний отит, парез прямой мышцы глаза (за счет паралича VI черепного нерва), боль в области тройничного нерва. Данный синдром развивается при локальном менингите при воспалении верхушки пирамиды.
- Потеря слуха.
- Лабиринтит (встречается в 15% случаев).
- Остеомиелит височной кости (составляет 34%).
- Парез лицевого нерва (составляет 32%).
- Петрозит.
- Поднадкостничный заушный абсцесс — частое осложнение подострого мастоидита. Накопление гноя под надкостницей вызывает смещение ушной раковины.
- Отогенный сепсис.
К внутричерепным осложнениям относятся:
- Менингит.
- Абсцессы головного мозга различной локализации.
- Эпидуральный абсцесс.
- Субдуральная эмпиема.
- Тромбоз сигмовидного синуса.
- Перисинуозный абсцесс.
Прогноз
Мастоидит — серьезное заболевание, но у большинства детей прогноз благоприятный — они выздоравливают без последствий, но при условии своевременного консервативного и хирургического лечения. Прогноз при мастоидите при поздней диагностике и изначально тяжелом течении неблагоприятный — отмечается высокий риск внутричерепных осложнений, остеомиелита, сепсиса, пареза лицевого нерва. При нерациональной антибиотикотерапии увеличивается риск внутричерепных осложнений, которые имеют стертую картину (абсцесс Бецольда, тромбоз латерального синуса). В группу больных с вялотекущими осложнениями внутри черепа входят новорожденные и лица пожилого возраста. Отсюда следует, что ранняя диагностика и правильное лечение — основа благоприятного прогноза и предупреждения различных осложнений.
Список источников
- Субботина М. В., Дудкин С. В. Заболевания наружного и среднего уха Учебное пособие для студентов/ ИГМУ Минздрава России, Кафедра оториноларингологии. Иркутск, 2013. – 74 с.
- Лучихин Л. А. Лечение воспалительных заболеваний среднего уха/ Лечащий врач, 2014, №4.
- Мастоидит. Клинические рекомендации. 2016 г.
- Оториноларингология: Национальное руководство. Под ред. В.Т. Пальчуна. М.: ГЭОТАР Медиа, 2008: 960 с.
- Дериглазов М.А. Острые средние отиты в детском возрасте. В кн.: Болезни уха, горла, носа в детском возрасте. Национальное руководство. Под ред. М.Р. Богомильского, В.Р. Чистяковой. М.: ГЭОТАР-Медицина, 2008: 376 c.





 Амоксиклав
Амоксиклав Аугментин
Аугментин Цефуроксим
Цефуроксим Цефотаксим
Цефотаксим Цефтриаксон
Цефтриаксон Цефобид
Цефобид Цефоперазон
Цефоперазон













Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...