Рак прямой кишки
Общие сведения
Рак прямой кишки – одно из наиболее распространенных заболеваний в современном мире. Это злокачественный процесс, который затрагивает прямую кишку в пределах 15-18 см до заднего прохода. Опухоль имеет эпителиальное происхождение.
Медики отмечают, что наиболее стремительный рост случаев этой болезни наблюдается в экономически развитых странах. Около 70% таких поражений локализуется в дистальном отделе кишечника.
Код рака прямой кишки по МКБ-10 — C20 (злокачественное новообразование прямой кишки).
Проявляется колоректальный рак кровотечением из прямой кишки, примесями крови и слизи в кале, слабостью, анемией и др. Диагностика предполагает определение лабораторных маркеров, применение ректороманоскопии, биопсии и др. Лечение проводят с помощью хирургического метода, при наличии метастазов показана химиотерапия, лучевая терапия. К сожалению, очень часто колоректальный рак диагностируется на поздних стадиях. Как следствие, ухудшается и прогноз.
О диагностике онкологических заболеваний, возможных схемах их лечения и симптомах таких болезней пойдет речь в этой статье.
Патогенез
В пищеварительной системе организма прямая кишка и анальный канал являются конечным отделом и составляют примерно 15–20 см. Развитие рака в этой области связано с влиянием травмирующих факторов и бактерий на слизистую оболочку. Спустя некоторое время это приводит к развитию случайных мутаций в структуре ДНК клеток.
В здоровом организме поврежденные клетки уничтожаются иммунной системой или отделяются и выходят с калом. Но если иммунитет ослаблен, или же мутации происходят слишком активно, то патологические клетки изменяются очень активно и бесконтрольно.
Из клеток, которые сохраняют свойства здоровых, может формироваться аденома – доброкачественная опухоль, не выходящая за пределы стенок кишечника.
Однако со временем, при последующем воздействии негативных факторов, может произойти озлокачествление аденомы. Изначально злокачественная опухоль прорастает в стенку кишки, проникая другие ткани. Далее злокачественные клетки через ток крови или лимфы распространяются в другие органы, где формируются метастазы.
Классификация
В зависимости от развития патологического процесса выделяется пять его стадий:
- 0 стадия – в этот период признаков заболевания нет. Опухоль обнаруживается только в процессе колоноскопии. Такая стадия также определится как карцинома in situ (опухоль, не выходящая за пределы слизистой). Однако существует риск, что со временем опухоль распространится на здоровые ткани.
- 1 стадия – симптомы отсутствуют, образование распространяется на подслизистый или мышечный слои кишки.
- 2 стадия – наблюдаются незначительные признаки, а именно наличие крови в кале. Однако часто человек этого не замечает. Также вероятны недомогание, слабость, запор или диарея. Опухоль при этом распространяется на слой мышц, поражает серозную оболочку и может поражать находящиеся вблизи органы.
- 3 стадия – отмечается усталость, недомогание, человек теряет вес. У него меняется характер стула, часто беспокоят запоры и диареи, дискомфорт в животе. В кале появляется примесь крови. На этой стадии патологический процесс распространяется на лимфатические узлы.
- 4 стадия – наблюдаются отдаленные метастазы в легких, печени, лимфоузлах, яичниках. Метастазы могут распространяться сразу в несколько органов.
В зависимости от степени дифференцировки выделяются:
- Высокодифференцированные опухоли – прогноз более благоприятный.
- Низкодифференцированные опухоли – имеют более высокую степень злокачественности.
Выделяется также несколько разновидностей опухоли в зависимости от ее строения:
- аденокарцинома;
- перстневидноклеточная форма;
- муцинозная аденокарцинома;
- плоскоклеточная;
- мелкоклеточная;
- аденоплоскоклеточная;
- медуллярная;
- недифференцированная.
При муцинозной аденокарциноме и перстневидноклеточном раке отмечается наиболее неблагоприятный прогноз.
Причины
До сих пор неизвестна однозначная причина развития онкологических болезней прямой кишки. Однако выделяется ряд предрасполагающих факторов, которые провоцируют патологические процессы. Среди таких факторов:
- Наследственная склонность – риск повышается, если рак прямой кишки или рак анального канала диагностировался у близких родственников. Также важными генетическими факторами являются семейный аденоматозный полипоз и наследственный неполипозный рак толстой кишки.
- Наличие полипов в прямой кишке, а также аденом. Определенную опасность представляет и ворсинчатая опухоль. Полипы, а также ворсинчатая опухоль прямой кишки могут перерождаться в злокачественную опухоль.
- Предыдущие случаи онкологии кишечника или яичников у женщин.
- Наличие мутации некоторых генов.
- Хронические болезни кишечника, которые не проходят в течение многих лет (язвенный колит, болезнь Крона).
- Врожденные патологии (ферментная недостаточность, семейный диффузный полипоз).
- Злоупотребление алкогольными напитками.
- Нарушения обменных процессов и связанные с этим состояния (ожирение, сахарный диабет, метаболический синдром).
- Возраст после 50 лет – с возрастом увеличивается риск онкологических болезней.
- Негроидная раса — у представителей этой расы вероятность заболеть выше.
- Иммунодефицит.
- Неактивный образ жизни.
Кроме того, отмечается определенное влияние особенностей питания. Риск повышается при злоупотреблении жирами, частом потреблении красного мяса и отсутствии достаточного количества растительной клетчатки. Также вероятность развития болезни повышает злоупотребление алкоголем, недостаточное количество кальция, витаминов D и C.
Симптомы рака прямой кишки
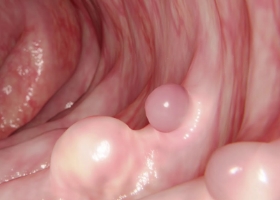 При развитии патологического процесса первые симптомы рака прямой кишки проявляются не сразу. На ранней стадии болезнь может развиваться бессимптомно, и заподозрить ее развитие часто удается только при появлении осложнений, а иногда – и метастазов.
При развитии патологического процесса первые симптомы рака прямой кишки проявляются не сразу. На ранней стадии болезнь может развиваться бессимптомно, и заподозрить ее развитие часто удается только при появлении осложнений, а иногда – и метастазов.
Первые симптомы новообразования в прямой кишке связаны с нарушением стула. В кале могут появляться примеси крови. Однако в целом признаки на ранней стадии, а также при полипах кишечника остаются незаметными.
Первые признаки рака прямой кишки у женщин или мужчин ни в коем случае не следует игнорировать, даже если на первый взгляд они кажутся не слишком существенными.
В целом симптомы у женщин и мужчин могут быть следующими:
- Наличие крови в кале – она может быть темного или ярко-красного цвета. Однако важно учесть, что другие патологические состояния (геморрой, анальные трещины) также могут привести к такому симптому.
- Нарушение аппетита – он ухудшается или, наоборот, усиливается. Могут также меняться пищевые привычки.
- Изменение привычного ритма дефекации, боль во время дефекации.
- Диарея, запор. Такие состояния могут развиваться поочередно.
- Ощущение, что кишечник не опорожнен.
- Чувство дискомфорта в животе – урчание, колики, спазмы, газы и т. п.
- Резкое снижение веса без причин.
- Ощущение слабости, усталости, бессилия.
- Симптомы у мужчин могут также быть связаны с нарушением функции предстательной железы и мочевого пузыря, так как прямая кишка расположена рядом с этими органами.
- Соответственно, симптомы у женщин иногда также связаны с нарушением функционирования мочеполовых органов.
- По мере увеличения опухоли развивается анемия, боли в области копчика и крестца. Возможна механическая непроходимость кишечника.
Важно учесть, что некоторые симптомы могут быть свидетельством и других заболеваний. Поэтому, чтобы отличить воспалительные заболевания или отличить геморрой от онкологии прямой кишки, следует обязательно обратиться к врачу и пройти назначенные исследования.
Анализы и диагностика рака прямой кишки
В процессе диагностики рака анального канала или прямой кишки могут применяться как стандартные, так и специальные методы исследования и тестирования. Важным этапом диагностики является изучение анамнеза пациента и его осмотр. Врач проводит детальный опрос, осматривает его, чтобы оценить общее состояние организма. Важно учесть, есть ли у пациента вредные привычки, принимает ли он какие-либо препараты, были ли онкологические заболевания у его близких.
При подозрении на рак прямой кишки или анального отверстия проводятся такие обследования:
- Пальцевое ректальное исследование прямой кишки – пальпация дает возможность обнаружить часть опухоли прямой кишки. Женщинам может проводиться влагалищное исследование для определения, распространилось ли образование на стенку влагалища. Следует отметить, что самостоятельная пальпация при подозрении на злокачественные процессы не является эффективным методом исследования. Ее должен проводить врач.
- Колоноскопия и ректоскопия с биопсией – позволяет определить особенности опухоли и ее стадию. Также используется специальный инструмент для взятия образцов тканей для последующего их исследования под микроскопом.
- МРТ, УЗИ – позволяет исследовать необходимую область. Позволяет детально оценить выраженность новообразования, ее распространение, наличие метастазов. Может проводиться УЗИ с ректальным датчиком.
- КТ с контрастированием – позволяет определить, развились ли метастазы в легких и печени. Практикуется также КТ-колонография.
- Ирригоскопия – проводится рентген толстой кишки. Практикуют, если опухоль сужает просвет кишки, и колоноскоп не может пройти опухолевый канал.
- ПЭТ-КТ – эффективно определяются участки злокачественных образований.
- Лабораторные исследования – проводится анализ крови на онокомаркеры, анализ кала на скрытую кровь, другие анализы.
Лечение рака прямой кишки
Лечение новообразования в прямой кишке проводится с помощью резных методов, которые определяются в зависимости от стадии болезни, особенностей состояния организма. Однако очень важно, чтобы лечение проводилось сразу же после установления диагноза. Ведь попытки справиться с заболеванием народными средствами приводит к тому, что человек теряет драгоценное время. Поэтому ни в коем случае нельзя лечить онкологическое заболевание содой или другими сомнительными средствами.
При новообразовании в прямой кишке практикуются разные методы: оперативное вмешательство, лучевая терапия, химиотерапия, таргентная терапия, иммунотерапия и др.
Доктора
Лекарства
- В процессе лечения бластомы применяются таргетные препараты. Могут назначаться препараты Рамуцирумаб, Афлиберцепт, Бевацизумаб, Регорафениб, Цетуксимаб, Панитумумаб, Селуметиниб, Фамитиниб.
- Для проведения химиотерапии врач подбирает комплекс препаратов индивидуально, с учетом типа и размеров опухоли, стадии болезни, наличия метастазов. В ходе химиотерапии могут применяться препараты Капецитабин, Оксалиплатин, Лейковорин, Фторурацил, Иринотекан, Фторпиримидин и др.
- Практикуется в процессе и симптоматическое лечение. Для обезболивания на ранних стадиях болезни назначаются средства Нурофен, Диклак, Нимесил. Если их действие становится неэффективным, назначают лекарства Кодеин, Дексалгин, Кетонал и др. На поздних стадиях применяются препараты Морфин, Трамадол, фентанил.
Процедуры и операции
Основным методом лечения является операция при раке прямой кишки, после которой может потребоваться проведение химиотерапии или лучевой терапии, либо практикуется комбинация таких методов.
В зависимости от стадии заболевания операция может быть радикальной или паллиативной.
На начальной стадии болезни проводят радикальную операцию, в процессе которой опухоль удаляется полностью. На последних стадиях паллиативная операция дает возможность улучшить самочувствие и избежать осложнений. Разновидность оперативного вмешательства зависит и от того, насколько близко опухоль располагается к анальному сфинктеру.
Существуют следующие виды вмешательств, с помощью которых проводится удаление опухоли прямой кишки:
- Полипэктомия – проводится удаление полипа с опухолевыми клетками. Производится в процессе колоноскопии.
- Локальное иссечение – также проводится через колоноскоп. Показано при опухолях, которые поражают только слизистый слой. Опухоль или полип удаляется целиком. Если удалить образование полностью не удается, проводится вмешательство другого типа.
- Трансанальное иссечение – проводится местное иссечение прямой кишки. Практикуется, если образование не распространилось на всю глубину стенки кишки. В процессе операции разрезаются стенки прямой кишки и удаляется опухоль.
- Низкая передняя резекция – удаляется часть кишки с опухолью и окружающие лимфоузлы. Чаще всего проводится на второй и третьей стадии болезни.
- Резекция прямой кишки – удаляется вся прямая кишка, а также лимфоузлы, которые ее окружают. Выполняется, если новообразование расположено в средней и нижней трети прямой кишки. Свободный конец ободочной кишки сшивают с анусом (коло-анальный анастомоз). Как следствие, те, кто перенес операцию, получают возможность ходить в туалет.
- Брюшно-промежностная экстирпация прямой кишки – прямая кишка удаляется полностью. Чтобы обеспечить выход кала, формируется колостома (конец толстой кишки выводится на переднюю брюшную стенку и пришивается к ней).
- Отводящая стома – устраняется кишечная непроходимость, при этом опухоль не удаляется. Целесообразна в том случае, если опухоль мешает прохождению кала. Толстая кишка разрезается над опухолью и пришивается к коже брюшины (отводящая колостома).
После проведения оперативного вмешательства больному необходимо придерживаться строгой диеты, щадящего режима и следовать всем рекомендациям врача.
Если была сформирована стома, пациенту потребуется калоприемник. Приспособиться к образу жизни после такой операции помогут советы врача и медперсонала, а также отзывы и рекомендации других больных, которые имеют подобный опыт.
После операции может потребоваться химиотерапия или лучевая терапия. При раке прямой кишки проводится наружная лучевая терапия коротким или длинным курсом.
Если заболевание не прогрессирует, за пациентом проводится активное наблюдение. В этот период периодически необходимы определенные исследования и тесты. Если на протяжении пяти лет заболевание не проявляет себя, пациент считается излечившимся.
Лечение народными средствами
При онкологических заболеваниях ни в коем случае нельзя практиковать лечение народными средствами. Любые попытки улучшить состояние больного с помощью народных методов приводят к потере драгоценного времени и, как следствие, могут стать роковыми. Нередко случается, что опухоль возле заднего прохода больной начинает лечить с помощью компрессов, примочек и т. п., тогда как опухоль в заднем проходе может быть злокачественной.
Профилактика
Основное правило первичной профилактики – скорректировать образ жизни, максимально устранив все факторы риска. Важно, чтобы питание было здоровым, а образ жизни – активным. Необходимо контролировать массу тела, не допуская ожирения. Следует отказаться от курения и злоупотребления спиртным.
Суть вторичной профилактики – в ранней диагностике опухолей и регулярных профилактических осмотрах. Рекомендуется проводить профилактическую колоноскопию всем людям после 50 лет. Если рак был диагностирован у близкого родственника, то проходить колоноскопию необходимо на 10 лет раньше возраста выявления у него онкологического заболевания. Проходить такое исследование периодически необходимо и тем, у кого диагностированы хронические заболевания кишечника.
Диета при раке прямой кишки

Диета при раке прямой кишки
- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1350-1450 рублей в неделю
Очень важным этапом лечения является правильное питание. Поле проведения оперативного вмешательства пациенту будет необходимо придерживаться специальной диеты, которая предотвратит возможные осложнения и одновременно будет положительно влиять на иммунитет. Поэтому нужно придерживаться следующих рекомендаций:
- Важно либо полностью отказаться от пищи с консервантами и красителями, либо свести к минимуму.
- Не следует употреблять продукты, содержащие сахар.
- Необходимо свести к минимуму количество жиров.
- Все продукты должны быть свежими и качественными.
- Рекомендуется практиковать дробное питание.
В рационе обязательно должны быть следующие продукты:
- Рис.
- Сухофрукты, семечки.
- Яйца.
- Морепродукты.
- Печень.
В то же время следует избегать тех продуктов, которые провоцируют повышенное образование газов. Исключить необходимо бобовые, капусту. Также не рекомендуется есть колбасные изделия, полуфабрикаты, блюда из белой муки, выращенную в искусственных условиях рыбу, копчености, консервы. Нельзя употреблять алкоголь.
После операции, в период восстановления, рекомендуется ввести в меню следующие продукты:
- Протертые сухофрукты и вареные овощи.
- Каши без жира и приправ.
- Протертые супы.
- Приготовленные на пару блюда.
Более конкретные рекомендации дает врач, и их необходимо придерживаться очень строго.
Последствия и осложнения
Рак прямой кишки и анального отверстия осложняется кровотечениями. При постоянном проявлении такого симптома рак ануса или прямой кишки приводит к развитию анемии, резкому похудению и, как следствие, истощению. Возможно развитие кишечной непроходимости.
На поздней стадии заболевания у больных отмечается интоксикация продуктами некроза тканей опухоли. Существует вероятность инфекционных воспалений.
У людей, которые проходят курсы химиотерапии при раке, в качестве осложнений отмечается слабость, диарея, тошнота, облысение.
Развитие метастазов приводит к поражению других органов и развитию сопутствующих симптомов.
Прогноз
Ответ на вопрос, сколько живут при раке прямой кишки, зависит от многих факторов. Важно то, когда была обнаружена злокачественная опухоль, где она располагается, насколько поражена кишечная стенка и др. Сколько живут после операции при раке прямой кишки, зависит и от правильно подобранной тактики лечения.
Если рак был выявлен на ранних стадиях, то пятилетняя выживаемость отмечается в 90% случаев.
Трехлетняя выживаемость на второй стадии составляет 86%, на третьей – 75%, на четвертой – 20%.
Список источников
- Андреев Д. А., Завьялов А. А., Кокушкин К. А., Давыдовская М. В. Cовременные таргетные препараты в терапии метастатического рака прямой кишки. Доказательная гастроэнтерология. 2018; 7 (2): 21-29.
- Злокачественные новообразования в России в 2017 году (заболеваемость и смертность) / под ред. А. Д. Каприна, В. В. Старинского, Г. В. Петровой. - М., 2018. - 250 с.
- Практические рекомендации по лекарственному лечению злокачественных опухолей (RUSSCO) / под ред. В. М. Моисеенко. – М.: Росс. об-во клин. онкол., 2016.
- Федянин М., Трякин А., Тюляндин С. Адъювантная химиотерапия после химиолучевого лечения рака прямой кишки// Онкологическая колопроктология. ‒ 2014. № 2.





 Капецитабин
Капецитабин Оксалиплатин
Оксалиплатин Лейковорин
Лейковорин Фторурацил
Фторурацил Иринотекан
Иринотекан Нурофен
Нурофен Диклак
Диклак Нимесил
Нимесил Кодеин
Кодеин Дексалгин
Дексалгин Кетонал
Кетонал
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...