Боль в спине
Боль в спине — особое клиническое проявление, которое является признаком заболеваний позвоночника и прилежащих к нему структур, некоторых внутренних органов.
Причины боли в спине
Существует несколько десятков причин, обусловливающих появление в спине болевого синдрома. Это могут быть заболевания позвоночника, заболевания неврологического характера, связанные с поражением нервных окончаний, системные патологии.
Названия дегенеративных заболеваний
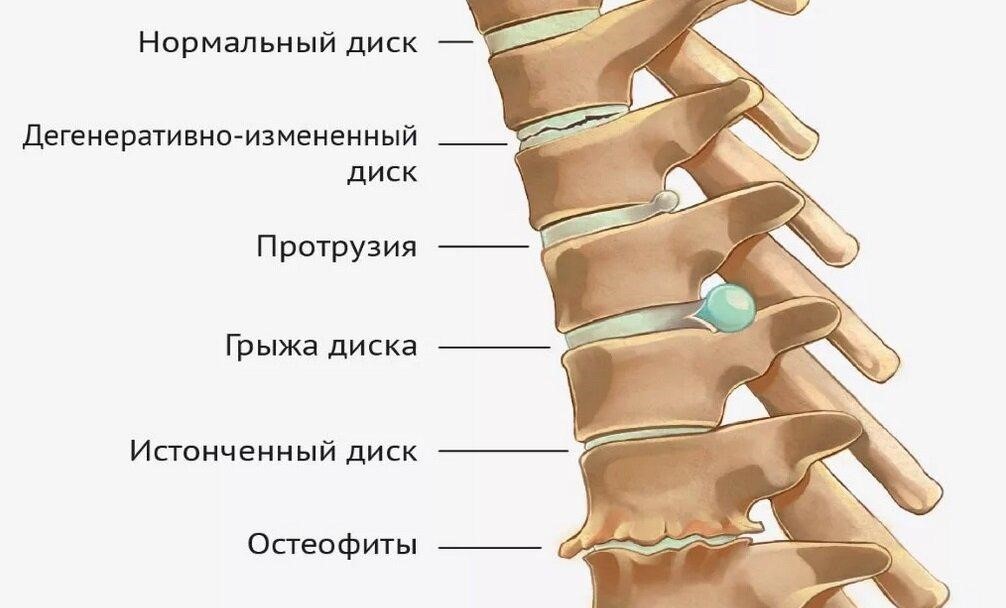
- Остеохондроз — хроническое заболевание, суть которого заключается в дегенеративном разрушении структур позвоночного столба (непосредственно позвонков и находящихся между ними дисков). Боль тупая, постоянная, усиливается при движениях. Пациенты принимают вынужденное положение, ограничивают двигательную активность. Чтобы не спровоцировать симптом, передвигаются медленно, осторожно. Локализация клинического проявления зависит от уровня поражения позвоночного столба: в левом, правом подреберье сзади, ниже поясницы или за грудиной посередине.
- Грыжа межпозвонкового диска — осложнение дегенеративного заболевания позвоночника, суть которого заключается в выпячивании межпозвонкового диска между телами позвонков. В начальных стадиях своего развития патология протекает бессимптомно. По мере прогрессирования боль в спине появляется в том участке, где локализуется поражение: боли в правом боку со стороны спины, под ребрами, между лопатками. Сперва они носят тянущий характер, усиливаются при длительной статической нагрузке. В горизонтальном положении полностью исчезают. Пациент занимает вынужденное положение, старается щадить поражённую зону, ограничивая движения в ней. Вместе с тем развивается мышечное напряжение, появляются контрактуры. Как только грыжа начинает возрастать в размере, боль сзади со спины становится постоянной, сохраняется и в горизонтальном положении. Гипертонус мышц нарастает, малейшие движения причиняют пациенту дискомфорт.
- Спондилоартроз — хроническое дегенеративное заболевание, поражающее фасеточные суставы позвоночного столба. Ведущим клиническим проявлением патологии является болевой синдром. Локализуется в области поражения структур. Так, если разрушение затрагивает грудной отдел, боль будет локализоваться в позвоночнике посередине, пояснично-крестцовый отдел — в нижней части спины или ниже лопаток. Усиливаются неприятные ощущения при наклоне вперед, движениях, уменьшается в покое. Для дифференциальной диагностики с остеохондрозом, межпозвонковыми грыжами, следует отметить, что боль не иррадиирует в конечности, не вызывает неврологической симптоматики. Также характерна утренняя скованность. Пациенты, вставая после сна, говорят, что буквально не могут двигаться.
- Ещё одной причиной боли в спине является спондилез — хроническое заболевание позвоночника, патогенетической основой которого является дистрофия межпозвонковых дисков. В большинстве своём жалобы пациенты не предъявляют. Заболевание обнаруживается случайно при плановом обследовании. Симптомы появляются только при значимой выраженности патологического процесса, запущенности дистрофии. Пациенты жалуются на боль в спине. Локализация зависит от области поражения: грудной отдел — в верхней части спины, пояснично-крестцовый — внизу. Характер тупой, ноющий, усиливается симптом ближе к вечеру, реже беспокоит по ночам. Отмечается мышечное напряжение, скованность при движении. Если в патологический процесс вовлечены нервные окончания, появляются неврологические расстройства.
Искривление позвоночника
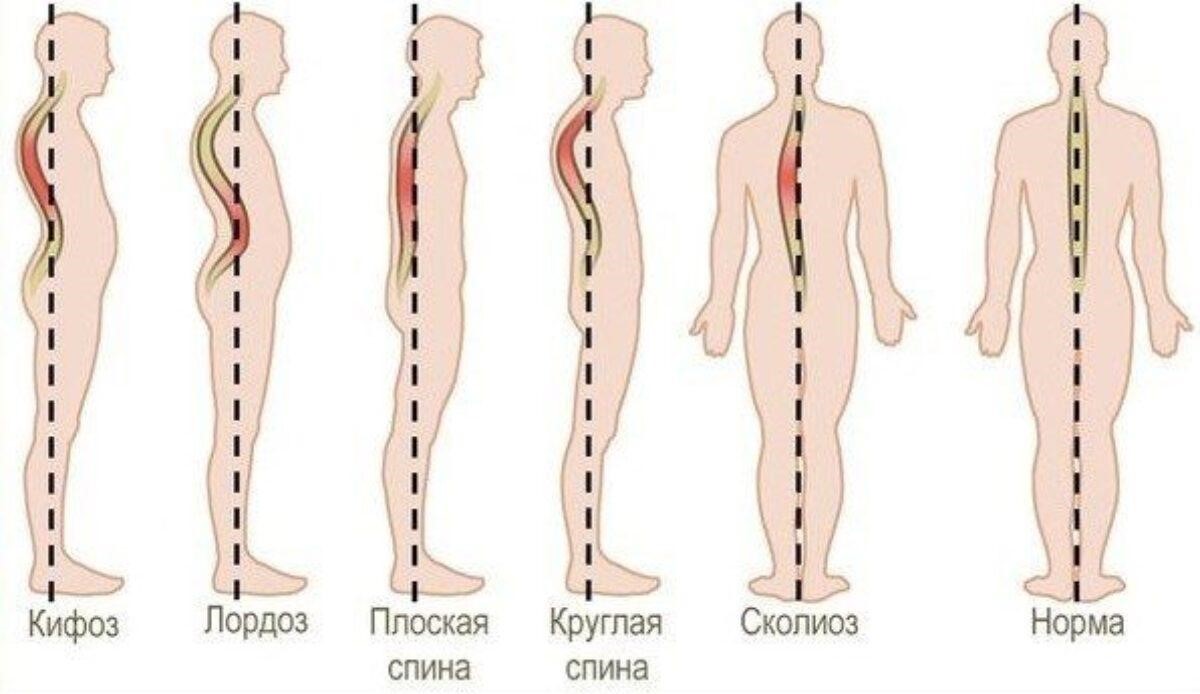
Сколиоз — изменение правильной анатомической формы позвоночного столба. В зависимости от отдела и стороны искривления различают патологический кифоз (в сагиттальной плоскости), патологический лордоз (искривление кпереди), кифосколиоз (сочетание кифоза со сколиозом — боковой изгиб).
Виды искривлений
В начальных стадиях патологического процесса клинические проявления отсутствуют, затем появляются тянущие боли преимущественно в грудном отделе позвоночника. Интенсивность возрастает при физической нагрузке, перемене положения тела или длительном нахождении в одной позе. Характерна внешняя деформация.
Остеопороз
Остеопороз — патология всего опорно-двигательного аппарата, в том числе позвоночного столба, характеризующаяся снижением плотности костной ткани, повышением ее хрупкости.
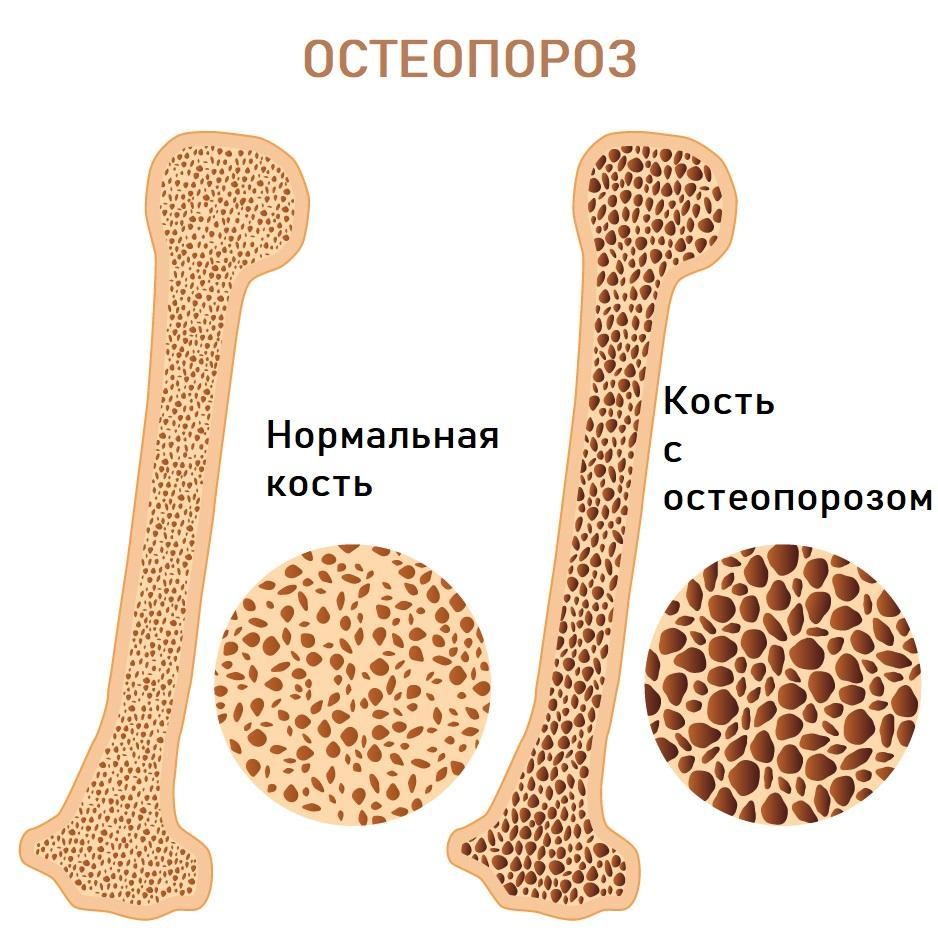
Заболевание диагностируется достаточно поздно, долгое время оно никак себя не проявляет, остаётся незамеченным. Пациенты жалуются на болевой синдром в области позвоночного столба, чаще локализуется в грудной клетке посередине, в пояснице. Усиливается при движениях, после физической нагрузки, интенсивность выше у метеочувствительных людей.
Инфекционно-воспалительные патологии
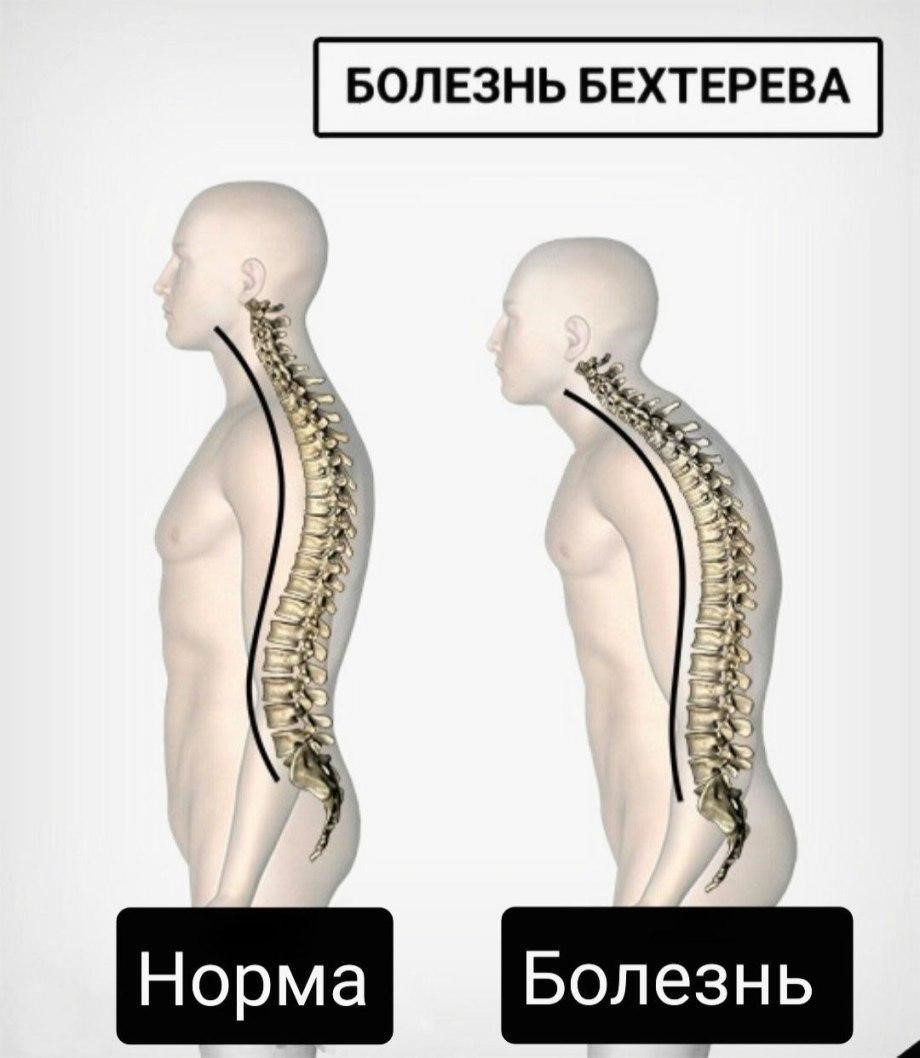
- Болезнь Бехтерева — хроническое инфекционно-воспалительное заболевание позвоночного столба, основой которого является аутоиммунное поражение костных тканей, суставов. Одними из первых клинических проявлений патологии являются неприятные ощущения в поясничном отделе позвоночника. Постепенно поднимается боль под лопатки сзади со спины. Возникает симптом в ночное время, усиливается к утру. После незначительной физической нагрузки, душа самостоятельно проходит. В течение дня также может появляться в состоянии покоя, уменьшается даже после незначительной активности. Со временем, к прочим поражениям присоединяется кифоз, гипертонус мышц.
- Туберкулез позвоночника — поражение анатомической структуры особым микроорганизмом — палочкой Коха. Ведущим клиническим проявлением заболевания является боль. Что важно, причин беспокоящего симптома 2: одна из них обусловлена разрушением костных структур. Боль во всех отделах позвоночника, усиливающаяся при движениях. На коже образуется зона гиперестезии кожи. Вторая связана со сдавлением нервных окончаний. Боль иррадиирует в различные отделы туловища, верхние и нижние конечности. Движения ограничены, характерен гипертонус мышц.
- Остеомиелит — воспалительное заболевание костного мозга, поражающее все отделы анатомической структуры. У маленьких детей первого года жизни и подростков чаще диагностируется гематогенная форма. Боль сильная, острая, распирающая. Интенсивность резко возрастает при движениях, что заставляет пациента принимать вынужденное положение, максимально ограничить количество движений. Характерна общая интоксикация. Остальные формы остеомиелита диагностируются чаще у взрослых (посттравматический, послеоперационный). Клиническая картина незначительно отличается от гематогенной формы, однако не столь значительна, медленно прогрессирует.
Новообразования позвоночника
- Доброкачественные новообразования протекают без явной симптоматики. Если боль и возникает, то невыраженная, по характеру тянущая, ноющая, легко купируется анальгетиками. Усиливается при физической нагрузке, движениях, уменьшается в горизонтальном положении. При достижении опухолью больших размеров может вызвать значимую клиническую картину, выраженность признаков нарастает.
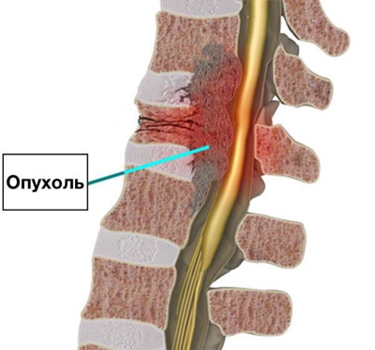
Опухоль в позвоночном столбе
- Злокачественные новообразования позвоночника, в отличие от доброкачественных, прогрессируют быстро, рано дают метастазы в окружающие ткани. Симптомы патологии начинаются внезапно, с малоинтенсивных болей в различных отделах позвоночного столба. Усиливается клиническое проявление в ночное время, нарушает сон пациента. Движения в отделе костной структуры резко ограничены, характерен корешковый синдром.
- Метастазирование в костные структуры позвоночника — частое клиническое проявление злокачественных новообразований многих локализаций. Боль сперва ноющая, тянущая, отличается значимой продолжительностью. По мере прогрессирования первичной опухоли быстро даёт метастазы, становится постоянной, усиливается при движениях, беспокоит по ночам. Возможна иррадиация по бокам, в верхние и нижние конечности.
Травматические повреждения
Боль в спине характерна и для травматических повреждений позвоночника.
- Ушиб. Боль локальная, относительно невыраженная. Усиливается при движениях, поворотах туловища. Спустя 1-2 недели после повреждения симптомы стихают самостоятельно.
- Переломы. В отличие от ушиба, боль резкая, сильная, интенсивность возрастает при движениях, прыжках. Пациент не может ходить, длительно сохранять вертикальное положение.
- Спондилолистез травматического генеза. Затрагивает болезнь преимущественно пояснично-крестцовый отдел позвоночника. Пациенты жалуются на сильные боли в спине, иррадиирующие в нижние конечности. Осевая нагрузка даётся с трудом или вовсе невозможна.
- Вывихи и переломовывихи. Пациент жалуется на сильную острую боль после высокоэнергетического воздействия. Характерна явно выраженная неврологическая симптоматика поражения.
Другие болезни и состояния, вызывающие боль в спине
Как уже выше упоминалось, боль в спине может быть характерна и для системных патологий, а именно:
- Боль в спине справа, боль под правой лопаткой сзади со спины появляется при остром холецистите, заболеваниях желчевыводящих протоков.
- Боль в спине слева, боль слева под ребрами сзади со спины характерна для поражения поджелудочной железы. Характер симптома опоясывающий, чрезмерно интенсивный.
- Боль под левой лопаткой сзади со спины может быть признаком поражения селезёнки.
- Боль под ложечкой, отдает в спину — признак острого поражения желудка, луковицы двенадцатиперстной кишки. Примеры патологий: травматические повреждения органов, пенетрация, перфорация. Болезни сопровождаются незначительным повышением температуры.
- Боль в спине справа выше поясницы (выше поясницы справа и слева выше поясницы) характерна для поражения почек. Наиболее интенсивно себя проявляет при почечной колике.
- Сильная боль в грудной клетке, которая отдает в спину, появляется при кашле. Причина возникновения клинического проявления состоит в перенапряжении мышц при откашливании.
- К поражениям органов дыхания, проявляющих себя сильной болью в грудной клетке, под ребрами и в спине при глубоком вдохе, следует отнести сухой плеврит. Боль при вдохе на стороне поражения характерна для пневмонии.
- Неприятные ощущения возникают и после эпидуральной анестезии. Локализуются они в месте прокола, связаны с механическим повреждением тканей. Выраженность клинического проявления небольшая. Спустя несколько часов симптом проходит самостоятельно. Нарастание интенсивности клинического расстройства можно свидетельствовать о инфицировании тканей.
- Психосоматика боли в спине встречается довольно часто. Жалобы у человека каждый прием врача разные, не подходят под стандартные описания заболеваний позвоночника. В ходе проведения обследования врач не выявляет никаких нарушений. В этом случае помочь избавиться от симптома может помочь психиатр.
Анализы и диагностика
Беседа с пациентом
Начинается диагностический поиск стандартно, с беседы с пациентом. Врач подробно спрашивает человека о симптомах болезни позвоночника, когда они появляются, что предшествует. Обязательно детализировать жалобу, уточнив характер боли, спросив, что помогает уменьшить интенсивность, есть ли дискомфорт в положении лёжа.
Следующим этапом специалист собирает анамнез заболевания: когда впервые появился симптом, как прогрессировал с течением времени. Возможно пациент уже обращался по этому поводу к врачам, проходил обследования. Тогда специалист попросит предоставить медицинские документы или рассказать о диагнозах, эффективности лечения.
Анамнез жизни: необходимо узнать о хронических заболеваниях, аллергических реакциях, особенно на лекарственные средства, условиях работы пациента, образе жизни и достаточности физической активности.
Физикальный осмотр
Следующим этапом диагностического поиска является физикальный осмотр. В выявлении болезней позвоночника он играет достаточно важное значение.
Врач оценивает походку пациента, положение тела, верхних и нижних конечностей. Так, специалист может выявить, что человек щадит поражённую часть тела, старается ограничивать в ней движения. Далее специалист осматривает кожные покровы на предмет гиперемии, местного повышения температуры тканей, отека. У детей определяется симметричность кожных складок.
После этого травматолог попросит пациента раздеться выше пояса. Визуально оценивает разницу в высоте ключиц, симметрию углов лопатки. В случае запущенного сколиоза можно определить искривление позвоночника. При выбухании отдельных позвонков специалист заподозрит доброкачественные или злокачественные новообразования анатомической структуры.
Пальпация позвоночника проводится медленно, всей кистью или кончиками пальцев. Прикасается врач осторожно, дабы не спровоцировать резкую защитную реакцию организма. Методика позволяет диагностировать: участки локальной болезненности, отечность тканей, плотность новообразований, напряжение мышц, наличие воспалительных очагов.
Лабораторная диагностика
Лабораторные исследования в диагностике болезней позвоночника практически не используются. Лишь некоторые патологии могут привести к незначительным изменениям в анализах крови. Так, при остеомиелите в крови будет определяться выраженная воспалительная реакция, для остеопороза характерен дефицит кальция. Злокачественные новообразования проявляют себя снижением количества гемоглобина, эритроцитов.
Инструментальные исследования
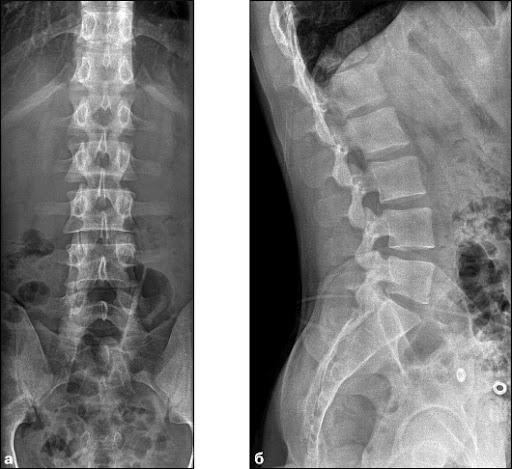
Ведущее значение в диагностике заболеваний позвоночника принадлежит рентгенологическим методикам.
- Рентгенографию позвоночника выполняют в 2 проекциях: прямой и боковой. Для изучения межпозвонковых суставов, отверстий исследования выполняются в косых проекциях. Возможно назначение лучевой методики при максимальном сгибании и разгибании позвоночного столба. Рентгенография шейного отдела позвоночника: методика даёт представление о телах позвонков, межпозвонковых дисков, суставах, остистых его отростках. Врач оценивает форму, локализацию, форму костных структур. Исследование позволяет диагностировать дегенеративные изменения, травматические повреждения, аномалии развития. При максимальном сгибании и разгибании можно выявить смещение структур относительно друг друга. Рентгенография грудного отдела позвоночника: также определяются тела позвонков, межпозвонковые диски, поперечные и остистые отростки. Возможно различить структуру реберно-позвоночных суставов, на всем протяжении просмотреть позвоночный канал. Исследование позволяет диагностировать воспалительные изменения, дегенеративно-дистрофические процессы, аномалии развития, травмы. Рентгенография пояснично-крестцового отдела позвоночника: исследование этой анатомической области позволяет изучить форму, контуры, структуру позвонков, оценить статику позвоночного столба. Также определяются суставные поверхности подвздошной кости, крестца. При выполнении функциональных проб возможно выявление как патологической подвижности, так и ее потери.
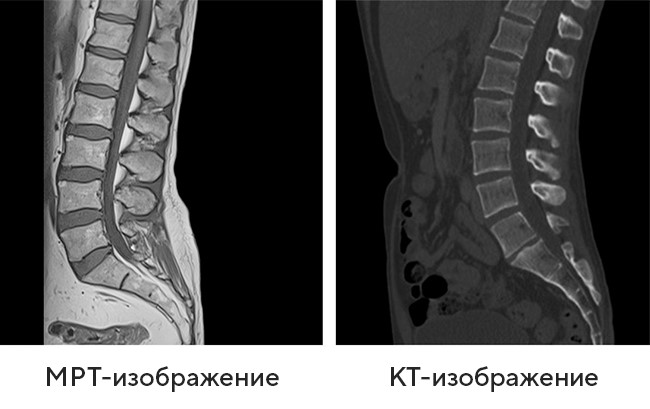
- Компьютерная томография в отличие от стандартного рентгенологического исследования выявляет изменения костных структур значительно лучше и чётче. Специалист получает изображения на всем протяжении сканирования с частотой среза всего в несколько мм. Оценивает полученные изображения. Помимо позвонков визуализируются мягкие ткани паравертебральной области, протяженность позвоночного канала, нервные корешки, спинной мозг.
Лечение боли в спине
Что делать при острой боли? Первая помощь
Многие из перечисленных выше патологий сопровождаются острой болью в спине. Быстро снять интенсивный болевой синдром можно несколькими способами:
- Принять горизонтальное положение. Обязательно лежать на твердой поверхности, постараться не двигаться. Если не получается лечь ровно, рекомендуется занять такое положение, которое не будет причинять боли.
- Обезболивающие препараты. Можно принять абсолютно любое средство с анальгетическим действием.
- Местные крема, гели с анальгетическим эффектом. Также быстро купируют болевой синдром.
Лечение болезни позвоночника лекарствами
В большинстве своем, лечение болезней позвоночника проходит консервативно. Врач может назначить пациенту следующие фармацевтические препараты:
Препараты из группы нестероидных противовоспалительных средств. Сильные обезболивающие средства выпускаются в таблетках, ампулах, свечах. Назначаются по одному-два раза в день. Оказывают выраженное анальгетическое действие, купируют воспалительный процесс: Диклофенак, Кеторолак, Нимесулид.
Препараты из группы нестероидных противовоспалительных средств. Используются для местного применения. Выпускаются в виде кремов, гелей, обезболивающих мазей от боли в спине. Помогают средства быстро за счёт местного действия. Как и системные эффективно купируют болевой синдром, оказывают противовоспалительное действие. Какая мазь лучше в каждом конкретном случае, решает лечащий врач: Долгит, Фастум, Найз.
Лекарственные средства из группы миорелаксантов. Учитывая, что большинство заболеваний позвоночного столба сопровождаются гипертонусом мышц, применение медикаментов данных групп обязательно для уменьшения мышечного напряжения: Баклофен, Ледотол, Стезиум.
Следующие медикаменты представляют группу антибактериальных препаратов. Применяются при остеомиелите. Эффективно купируют воспалительный процесс, устраняют дальнейшее размножение патогенов. Как результат, боль в позвоночнике уменьшается: Цефалексин, Амоксиклав, Азитромицин.
Основу этих лекарств составляет кальций. Медикаменты применяются при остеопорозе, травматических повреждениях. Препараты нормализуют плотность костных тканей, способствуют лучшему образованию костных мозолей при переломах: Вектрум кальций, Гевискон, Кальций Д3 Никомед.
Противотуберкулезные средства. Используются для туберкулёза позвоночника. Препятствуют дальнейшему размножению палочки Коха, ингибируют воспалительный процесс: Екокс, Изониазид, Монопас.
Уколы от боли в спине — паравертебральная блокада
При неэффективности консервативной терапии, врач назначает пациенту уколы от болей в спине и пояснице. Выполняется паравертебральная блокада. Название лекарств: Диклофенак, Новокаин, Дексаметазон.
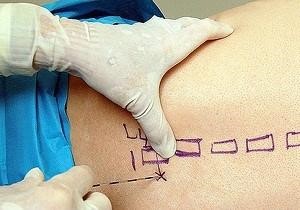
Показания к выполнению манипуляции достаточно четкие: остеохондроз, болевой синдром при грыжах межпозвонковых дисков, спондилоартроз. Применяется техника и при неврологических расстройствах, сопровождающихся болью в спине: радикулит, межреберных невралгиях.
Как сделать блокаду? Как колоть препарат?
Паравертебральная блокада — введение лекарственных средств в паравертебральную область. Учитывая техническую сложность манипуляции, близость прохождения спинного мозга, нервных окончаний, выполнять процедуру может исключительно врач. Специалист, с помощью особой иглы, вводит в анатомическую полость лекарственный препарат. Последний, в зависимости от механизма своего действия, блокирует воспалительные процессы, оказывает анальгетический эффект.
Физиотерапевтические процедуры
Одно из ведущих значений в лечении заболеваний позвоночника имеет физиотерапевтическое лечение. Применяется как в период обострения, так и в фазу ремиссии.
Общие эффекты процедур:
- Купирование болевого синдрома.
- Увеличение общего объема движений при различных вариантах его ограничения.
- Уменьшение тонуса мышц.
- Снижение активности воспалительного процесса.
- Улучшение питание тканей за счёт стимуляции кровообращения.
- Устранение отечности за свет стимуляции лимфооттока.
- Ускорение регенерации тканей.
Всех перечисленных эффектов в лечении болезней позвоночника и суставов можно, назначая магнитолазерную, ультравысокочастотную, вибрационную и другие методики терапии. Также активно применяется лекарственный электро- и фонофорез.
Лечебная физкультура
Важную роль в лечении патологий позвоночного столба играет гимнастика. Специалист по лечебной физкультуре показывает пациенту несколько упражнений, которые затем необходимо повторять ежедневно, в определенной последовательности. Продолжительность терапии минимум 20-30 минут.
Одной из наиболее известных техник лечебной физкультуры является методика Дикуля. Упражнения позволяют укрепить мышечный тонус спины, устранить болевой синдром, отечность, спазмы, стимулировать кровообращение и лимфоотток. Достичь этих же эффектов можно с помощью йоги, лечебного массажа.
Народные средства
Народные средства в лечении заболеваний позвоночного столба малоэффективны, однако люди все же используют эти методики для купирования болевого синдрома.
Пластыри от боли в спине. В зависимости от состава и, как следствие, механизма действия, различают:
- Китайский перцовый пластырь (за счёт разогревающего действия стимулирует кровообращение, и, как следствие, питание тканей).
- Нанопластыри, отражающие тепло. Их состав составляют частицы редких металлов. Изделия повышают температуру местных тканей в очагах воспаления. Стимулирует собственные ресурсы организма.
- Противовоспалительные пластыри. В состав входят нестероидные противовоспалительные средства. Например, с Вольтареном.
- Фитопластыри. Действующие вещества в них — различные травы.
Срок использования пластыря составляет 1-1,5 месяца. Эффективность не доказана.
Как аналог пластыря, некоторые люди применяют фольгу, материалом нужно плотно обернуть пораженный участок. Температура тканей будет повышаться, кровообращение и питание усилится.
Процедуры и операции
Активно в лечении заболеваний позвоночного столба применяются различные варианты оперативных вмешательств. Тактика терапии в каждом конкретном случае определяется индивидуально. Удалению подлежат все доброкачественные и злокачественные новообразования, межпозвонковые грыжи, возможно хирургическое лечение сколиоза.
Боли в спине при беременности
Боль в спине у женщин при беременности — достаточно частое явление. Беспокоить симптом может как на ранних сроках, так и в последнем триместре. В первом из перечисленных случаев клиническое проявление обусловлено резкой гормональной перестройкой организма. Активно вырабатывается релаксин — гормон, снижающий тонус мышц, способствующий растяжению связок. Помимо того, что структура позволяет сохранить беременность, ее эффекты приводят к нестабильности элементов опорно-двигательного аппарата, и, как следствие — болевому синдрому.
Боль в спине в последнем триместре возникает ввиду увеличения веса женщины, давления матки на прилежащие структуры. Мышцы малого таза максимально напряжены, удерживают плод, плодный пузырь и все воды в неизменном положении. Ребенок переворачивается, что создаёт дополнительную нагрузку. Как результат, по мере увеличения срока гестационного периода, боль в спине становится постоянной. Спустя некоторое время после родоразрешения симптом проходит самостоятельно.
Последствия и осложнения
Последствия хронических заболеваний позвоночника при отсутствии своевременного их лечения весьма печальные. Разрушение костных структур быстро приводит к ограничению движений пациента, постоянному болевому синдрому. При отсутствии терапии практически все перечисленные патологии заканчиваются инвалидностью.
Профилактика
Профилактика болезней позвоночника заключается в соблюдении нескольких несложных правил, считающихся стандартными критериями здорового образа жизни:
- Обеспечить достаточную физическую активность. Рекомендуется делать гимнастику по утрам, избегать длительной статической нагрузки, делать перерывы при продолжительной пребывании в положении сидя.
- Контролировать вес. Даже незначительное увеличение массы тела приводит к повышенной нагрузке на позвоночник.
- Принимать контрастный душ. .
- Следить за правильной осанкой.
- Пациентам с периодически возникающими болями в области позвоночника рекомендуется приобрести анатомические матрасы.
Соблюдение перечисленных правил позволит уменьшить болевой синдром в области позвоночного столба, частично предотвратит прогрессирование патологических изменений костных структур.
Прогноз
Прогноз при заболеваниях позвоночника определить достаточно трудно. Большинство из перечисленных патологий являются хроническими, специфического лечения их не существует, а все меры терапии направлены лишь на замедление прогрессирования патологического процесса. Следовательно, чем раньше пациент начнет лечение, тем меньше вероятность развития необратимых изменений позвоночного столба.
Список источников
- Котенко К.В., Епифанов А.В., Епифанов В.А., “Боль в спине. Диагностика и лечение”, 2016.
- Каргальцев А.А., Макаров М.А.“Боль в поясничном отделе позвоночника: этиология, дифференциальная диагностика и лечение (обзор литературы и клинический случай)”, 2018.
- О.В.Котова, Е.С.Акарачкова, “Боль в спине: эпидемиология, этиология, лечение”, 2017.

















Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...