Зондирование слезного канала у детей до года
Зондирование слезного канала – это офтальмологическая процедура, в ходе которой с помощью мягкого цилиндрического или конического зонда восстанавливают проходимость жидкости в носослезном канале.
Хоть она и инвазивная, но легко переносится детьми. Для уменьшения дискомфортных ощущений используют местное обезболивание. После года требуется общий наркоз, так как зафиксировать голову ребенка достаточно проблематично.
Зонд Боумена пробивает пробку и расширяет канал. После процедуры ребенок сразу чувствует облегчение, так как восстанавливается физиологический отток слезной жидкости, постепенно уменьшаются симптомы дакриоцистита.
Что показывает?
Зондирование позволяет устранить причину затрудненного оттока слезы, является эффективным методом лечения забитого канала. Его могут применять перед офтальмологической операцией с целью определения локализации участка сужения или блокады слезоотводящего протока, других проблем.
Показания
Процедуру зондирования назначают грудничкам при непроходимости клапана Хаснера, расположенного в носослезной протоке, но только после неэффективности консервативного лечения – массажа в сочетании с промыванием и закапыванием глаз.
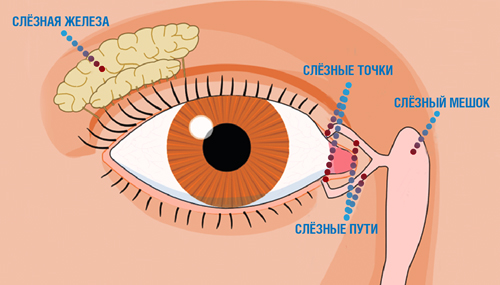
Строение слёзного аппарата
Непроходимость слезного канала диагностируют примерно у 5-10% новорожденных. Чаще причиной становится желатинозная пробка, не рассосавшаяся к моменту рождения, или же неразорвавшаяся мембрана. У младенца начинают слезится глаза, характерно слезостояние в уголках и закисание. На фоне закупорки слезного канала развивается воспаление слезного мешка – дакриоцистит. Его симптомы:
- боль, отек;
- постоянное слезотечение, слизисто-гнойные выделения;
- склеивание ресниц во время сна;
- выделение гноя при надавливании на слезной мешок – полость, располагающуюся во внутреннем уголке глаза;
- покраснение слизистой оболочки и кожи у внутреннего уголка глаза.
Воспаление слезного мешка у младенцев имеет врожденный характер. Если его не лечить, то оно распространяется на весь глаз, уши и даже головной мозг, может спровоцировать серьезные осложнения – флегмону слезного мешка, гайморит, тромбофлебит глазных артерий.
Зондирование является крайней мерой лечения дакриоцистита у новорожденных. Его назначают малышам до года. Порой ее проводят детям после года и даже взрослым, но это происходит крайне редко. Оптимальный период для ее выполнения – возраст 3-4 месяца.
Затягивать с зондированием нельзя, чем раньше его провести, тем лучше. После 6 месяцев пробка в носослезном канале становится плотнее, поэтому пробить ее зондом сложнее, возрастает вероятность возникновения осложнений. Детям после 3 лет требуется более сложное оперативное вмешательство – дакриоцисториностомия.
Помимо дакриоцистита, зондирование назначают при:
- синдроме сухого глаза, когда производится недостаточно для увлажнения слезной жидкости;
- воспалении роговицы, конъюнктивы или глазного яблока;
- гнойных отеках глазных придаточных пазух;
- нарушении развития слезного канала, в том числе врожденном;
- сужении слезоотводящего протока из-за травмы, воспаления, опухоли.
Противопоказания
При непроходимости слезного канала из-за дефекта носовой перегородки зондирование глаза не эффективно.
Ребенку показан регулярный массаж и профилактика воспалительных заболеваний. По достижению 6 лет принимается решение о необходимости хирургической коррекции.
Помимо искривления носовой перегородки, существуют другие противопоказания к зондированию:
- врожденные пороки носослезного канала с одной или обеих сторон;
- инфекционные заболевания в острой фазе, сопровождающиеся повышенной температурой тела;
- общее недомогание;
- болезни ЛОР-органов в острой фазе;
- глазные инфекционные заболевания;
- сильный отек века или глазного яблока;
- наличие опухолей в области глаза;
- флегмона слезного мешка;
- нарушение свертываемости крови, выявленное в ходе исследования или же проявляющееся симптоматически;
- аллергия на местный анестетик.
Решение о проведении зондирования врач принимает после исключения противопоказаний.
Подготовка
Зондирование слезного канала у детей до года проводят после предварительной подготовки, в которой участвует офтальмолог, педиатр, ЛОР и невролог. Специалисты осматривают ребенка с целью выявить возможные противопоказания. В задачи невролога входит оценка допустимости применения местной анестезии.
Перед вмешательством офтальмолог назначает только те исследования, которые позволяют определить целесообразность проведения зондирования. К ним относится:
- осмотр глазного дна с помощью щелевой лампы – помогает обнаружить нарушения в зрительном аппарате и определить степень их выраженности;
- тонометрия – измерение внутриглазного давления;
- кератометрия – позволяет выявить нарушения рефракции;
- УЗИ глаза, ОКТ (оптическая когерентная томография) – дают более полную картину о состоянии глазного аппарата;
- клинический анализ крови и мочи – чтобы оценить общее самочувствие;
- коагулограмма – требуется, если есть подозрение на нарушения свертываемости крови.
Перед выполнением вмешательства врач измеряет температуру тела младенца, чтобы убедиться, что ребенок здоров.
Методика проведения
Если после массажа у младенца сохраняется обильное слезотечение и слезостояние, то назначают хирургическое лечение. Зондирование слезного канала у новорожденных проходит так:
- Ребенка туго пеленают, чтобы он не шевелился, фиксируют голову в одном положении. После проводят местное обезболивание (закапывают в глаза обезболивающие составы).
- С помощью специальных инструментов доктор расширяет слезные пути. Затем в носослезной канал вводит зонд, которым пробивает образовавшуюся пробку.
- Канал промывают дезинфицирующим раствором и сразу проверяет его проходимость. Если жидкость свободно проходит в нос, значит проблема устранена. Ребенка отпускают домой.
- При большом количестве гноя в носослезном канале промывание повторяют через 5-7 дней.
Порой для проверки результативности вмешательства используют окрашенную жидкость. Ее вводят в глаз, а в нос вставляют тампон. Если он окрашивается, значит канал очищен.
Зондирование длится не более 10-15 минут. Выздоровление наступает сразу.
Несмотря на то, что младенец плачет во время вмешательства, благодаря местному обезболиванию он не ощущает боли. Плач спровоцирован испугом.
Последствия и осложнения
Зачастую зондирование слезного канала у детей до года проходит без последствий. Осложнения возникают крайне редко, их частота варьируется в пределах 0.5-5%.
В норме после вмешательства сохраняется отек и незначительная болезненность при надавливании на уголок глаза, которые проходят спустя несколько дней. Если гноится глаз после зондирования, то это может быть вариантом нормы. Гнойное воспаление сразу не проходит. Его нужно лечить 7-10 дней после вмешательства и делать массаж для улучшения дренажа. Количество гноя должно постепенно уменьшаться и вовсе исчезнуть. Если же этого не произойдет, нужно посетить офтальмолога.
Если стоит слеза после зондирования, то значит процедуру нужно повторить, нужного эффекта не удалось добиться. Бывает, что первичное вмешательство не помогает, поскольку причина нарушения оттока слезной жидкости со стороны полости носа. В таком случае к лечению привлекают ЛОР-врача или детского челюстно-лицевого хирурга.
Негативные последствия зондирования слезного канала у новорожденных, если они вдруг возникают, являются временными, быстро проходят при обращении к врачу. К ним относится:
- выраженная отечность и болезненность в области слезного мешка;
- аллергическая реакция на используемые лекарства;
- покраснение глаза;
- стоит слеза в уголке глаза;
- продолжительные гнойные выделения.
Немедленно нужно посетить врача при повышении температуры тела, сильной глазной боли, кровотечении и нарушении зрения.
Реже встречаются более серьезные осложнения:
- повреждение носослезного канала с последующим носовым кровотечением;
- создание ложного прохода;
- острый приступ глаукомы;
- разрыв слезного мешка.
При своевременной медицинской помощи эти осложнения поддаются лечению, не приводят к ухудшению зрения.
Восстановление после
Для восстановления функций носослезного канала, профилактики возникновения воспаления офтальмолог назначает массаж и антибактериальные глазные капли. После зондирования лечение следует продолжать по назначенной схеме.
Правила выполнения массажа:
- предварительно нужно вымыть руки с мылом и вытереть их насухо, посмотреть, чтобы ногти были как можно короче;
- массаж делать подушечкой мизинца или указательного пальца, оказывая давление на слезную точку (внутренний уголок глаза);
- чередовать толчкообразные и круговые массажные движения, но они должны быть аккуратными, важно избегать избыточного давления, нельзя давить на глазные яблоки.
Новорожденным массаж лучше делать во время кормления, когда они лежат спокойно, повторять 5-6 раз в день.
После него обязательно использовать глазные капли, назначенные врачом.
В период восстановления, который в норме длится 7-10 дней, важно избегать переохлаждения и контакта с людьми, которые имеют признаки ОРВИ. Необходимо следить за гигиеной глаз, не допускать попадания грязи, воды, мыла, шампуня и т. д. Первые дни лучше не выходить на улицу и не купать малыша.
Отзывы
Согласно отзывам, зондирование глаз младенцев является болезненной процедурой. После нее требуется время не только ребенку, чтобы успокоиться, но и родителям, чтобы отойти от пережитого стресса. Вмешательство проходит очень быстро, сравнительно безопасное, иногда имеет неприятные последствия в виде выделения гноя, порой с примесью крови. После зондирования обязательно нужно проходить лечение по назначению врача.
- «… Нам не удалось избежать зондирования. Делали массаж дома 3 недели и капали капли, но они не помогли. В 3,5 месяца дочери пробивали слезной канал. Зрелище не из приятных. Я держала малышку на руках и плакала вместе с ней. Еще после операции долго не могла ее успокоить, то ли сильная боль была, то ли так испугалась».
- «… После зондирования у ребенка опух глаз, был гной с примесью крови. Только на третий день начало становиться легче. Слеза стояла долго, но затем исчезла».
- «… В 1,5 месяца офтальмолог сказал, что у сына непроходимость слезного канала, слезка застаивалась в уголке. После массажа и капель вроде стало немного лучше, но совсем не прошло. Зондирование длилось пару минут, меня в кабинет не пустили, но я слышала, как плачет сын. Когда мы вернулись домой, я заметила, что слезки в уголке глаза уже нет, но продолжала делать массаж и капать капли, как назначил доктор».
- «… После зондирования глаз гноился дальше, медикаментозное лечение не помогло, пришлось делать повторно более толстой иглой».
Цена
Процедуру восстановления проходимости слезных каналов выполняют платно. Средняя стоимость зондирования глаза у новорожденных — около 6000 рублей.
Цены в клиниках
-
Зондирование слезных каналов
-
Зондирование слезных каналов10400 руб. записаться
-
Зондирование слезных каналов3000 руб. записаться
-
Зондирование слезных каналов2000 руб. записаться
-
Зондирование слезных каналов
-
Зондирование слезных каналов1000 руб. записаться
-
Зондирование слезных каналов2000 руб. записаться
Список источников
- Бачинин Е. А., Уткин С. И., Сорокин Е. Л., Игнатенко Д. Ю., Столяров М. В., Халфин Р. Н. Выбор оптимального метода общей анестезии при зондировании слезного канала у детей младшего возраста. Вестник офтальмологии. 2018; 134(2): 53-58.
- Сайдашева Э. И. Врожденный порок развития слезного мешка как причина развития неонатального дакриоцистита. Российская педиатрическая офтальмология. 2009; № 4: с. 22 – 25.
- Галеева Г. З., Самойлов А. Н., Мусина Л. Т. Дифференцированный подход к лечению различных клинических форм дакриоцистита новорожденных. Российская педиатрическая офтальмология. 2013; №2: с. 22-26.
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...