Тазовое предлежание плода
Что значит тазовое предлежание плода
Если ребенок лежит ягодицами или ножками вниз, то врач определяет продольное тазовое предлежание плода. При таком варианте расположения плод как-бы «сидит» в матке, его головка направлена вверх. Продольное означает, что ось плода и матки совпадают.
До 32 недели беременности тазовое предлежание плода может быть вариантом нормы, однако на более поздних сроках является патологическим. Естественные роды возможны, но они сопровождаются повышенными рискам, так как первой по родовым путям продвигается не голова, а ноги или ягодицы младенца.
Возможные осложнения:
- асфиксия;
- родовые травмы как у матери, так и ребенка;
- мертворождение плода.
Из-за того, что первыми продвигаются менее крупные части тела младенца, шейка матки находится в недостаточно раскрытом состоянии для прохождения головы. Именно на данном этапе роды могут затягиваться и осложняться.
Тазовое предлежание бывает нескольких видов:
Ягодичное предлежание плода. О нем идет речь, когда первыми во время родов выходят ягодицы младенца. На его долю приходится около 87–89 % случаев тазового предлежания. Существует 2 разновидности данного расположения:
- чисто ягодичное – ребенок появляется на свет ягодицами вперед, при этом ножки располагаются вдоль туловища и расправлены в коленях;
- смешанное – младенец можно сказать «сидит» на попе, ножки поджаты под ягодицы, и именно в таком положении он выходит.
Поскольку при смешанном предлежании одновременно показываются ноги и таз, возрастает риск родовых травм и прочих осложнений. Нередко женщина нуждается в дополнительной помощи, например в эпизиотомии (разрезе промежности). К счастью, в 63-75 % случаев ягодичного предлежания встречается чисто ягодичное, при котором последствия для ребенка маловероятны.
Ножное предлежание плода. Является наиболее неблагоприятным вариантом расположения плода в отношении самостоятельных родов, поэтому нередко роженице предлагается кесарево сечение. Встречается в 11-13 % случаев тазового предлежания, бывает нескольких видов:
- полное – малыш выходит двумя прямыми ножками вперед;
- неполное – только одна нога выпрямлена вдоль тела младенца, вторая – согнута над малым тазом;
- коленное – оба бедра согнуты, малыш «сидит» на коленях.
Ведение беременных и рожениц при тазовом предлежании требует от медицинского персонала высокого уровня профессионализма. Нередко акушерами-гинекологами используется вспомогательная акушерская манипуляция – ручное пособие по Цовьянову, которое имеет особенности в зависимости от типа расположения плода в матке:
- При чисто ягодичном техника родовспоможения выглядит следующим образом – до пупочного кольца плод рождается самостоятельно, затем акушер захватывает руками ягодицы младенца и во время потуг направляет рождение других частей тела.
- Ножное предлежание врач переводит в ягодично-ножное.
Причины тазового предлежания плода
Данная акушерская патология в 2 раза чаще встречается у многократно рожавших женщин, чем у первородящих из-за перерастянутости матки. Есть и другие причины:
- повышенная подвижность плода, спровоцированная кислородным голоданием, задержкой развития. недоношенностью или многоводием;
- краевое предлежание плаценты, ее низкое расположение;
- короткая пуповина или обвитие пуповиной, маловодие, аномальная форма матки, узкий таз, опухоли яичников и других органов, расположенных в области малого таза, беременность близнецами – факторы, ограничивающие подвижность плода;
- изменение тонуса матки, обусловленное наличием рубцовых изменений или воспалительными процессами.
При наличии механических препятствий плод ищет позу, в которой ему будет наиболее комфортно. Но в ряде случаев тазового предлежания какие-либо патологические изменения отсутствуют. Неправильное положение младенца в матке объясняется незрелостью вестибулярного аппарата плода.
Симптомы
Распознать тазовое предлежание на глаз невозможно. На поздних сроках, когда ребенок становится крупнее, появляется одышка и изжога, присущие всем беременным. Акушерскую патологию выявляют во время УЗИ или осмотра по следующим признакам:
- сердцебиение плода лучше всего слышно на уровне пупка или выше него;
- высокое расположение дна матки, не соответствующее сроку беременности;
- наличие тазового конца плода над входом таза беременной.
Опускается ли живот при тазовом предлежании? Да, но происходит это на более поздних сроках, приблизительно на 37-38 неделе беременности. Женщина может отмечать, что ей стало легче дышать, а вот ходить и сидеть – труднее.
Анализы и диагностика
Зачастую тазовое предлежение плода выявляют на плановом УЗИ, которое проводится 3 раза за всю беременность – на сроках 10-14, 20-22 и 30-32 недели. Предварительно диагноз устанавливается на гинекологическом обследовании.
Если доктор обнаружит акушерскую патологию, то УЗИ будет проводиться чаще. Наиболее нежелательно тазовое предлежание плода на 32 неделе беременности и более позднем сроке. Поскольку малышу становится тесно в матке, то вероятность, что он примет правильную позу небольшая. На 32-33 неделе беременности ставится диагноз патологического расположения плода и женщине могут назначить предполагаемую дату кесарева сечения.
На каком сроке плод принимает головное предлежание
Если беременность протекает без осложнений, то нормальное положение плод принимает на 24 неделе. Результаты УЗИ на 21 неделе и более раннем сроке не несут диагностическую ценность, так как ситуация может измениться. Бывает, что обнаруживается тазовое предлежание плода на 30 неделе, а на 34 неделе оно уже становится головное. Положение точно уже не поменяется на 36 неделе, поэтому до данного срока, в случае акушерской патологии, необходимо стараться что-либо изменить.
Изучив отзывы, можно сделать вывод, что плод может занимать головное предлежание от начала и до конца беременности, менять положение несколько раз за весь срок, даже на 37 неделе (особенно при многоводии), внезапно садиться на попу после того, как опустился вниз головой, на 31 неделе. Согласно опросам, удалось узнать следующее:
- в 64,5 % случаев малыш изначально занял правильную позу в матке;
- в 12, 1 % – принял головное предлежание на сроке 30-35 недель;
- в 8,6 % – на 26-27 неделе;
- в 6,4 % – на 28-30;
- в 5 % – после 35-ой;
- в 3,4 % – не принял правильную позу.
Каждая беременность индивидуальна, поэтому и сроки, на которых малыш переворачивается вниз головкой, разнятся.
Можно ли повернуть ребенка в головное предлежание
Да, это возможно, причем без агрессивных манипуляций. Так как роды при тазовом предлежании связаны с повышенным риском, после 32 недели беременности женщине могут назначить специальную гимнастику или плаванье в бассейне.
Упражнения при тазовом предлежании плода
Упражнения для переворота плода:
- Лечь на тот бок, куда смещена головка младенца. Лежать около 10 мин., затем перевернуться на другую сторону. Делать по 3 повтора до 3-4 раз в день на протяжении 7-10 дней. Упражнение уменьшает тонус матки, может применяться на сроке 29-37 неделя.
Рекомендуется спать на боку, где находится смещенная головка.
- Лечь на спину, подложив невысокую подушку под поясницу. Таз должен быть приподнят выше головы на 25 см. Находиться в таком положении 15 мин., повторять 2 раза в день. Головка плода будет упираться в дно матки, поэтому младенец может перевернуться.
- Принять коленно-локтевую позу, голову опустить или положить на руки, чтобы таз оказался выше плеч. Дышать ровно. Находиться в таком положении около 5 мин., затем встать на четвереньки, колени свести. Медленно на выдохе опускать таз на пол сначала в одну сторону, затем в другую. Сделать по 5 повторов.
- В положении «собака мордой вниз» задержаться на 1-2 мин. Медленно встать на четвереньки.
- Принять позу «свечка», подложив под поясницу подушку или валик, на 1-2 мин. Если позволяет самочувствие, перейти в позу «плуг», в которой задержаться на 4 вдоха-выдоха.
- Встать на четвереньки, ходить ладошками по полу вправо, а затем влево, повторить 5-6 раз.
Заниматься нужно ежедневно. Также можно практиковать ходьбу на носках или пятках, с высоким подниманием колен сбоку от живота, лежать 10 мин. без движения.
Эффективность лечебной физкультуры достигает 75 % в случае, если нет явных факторов, обуславливающих тазовое предлежание, например, миома матки, короткая пуповина, маловодие или многоводие.

Упражнения в картинках
Гимнастику не назначают при наличии противопоказаний:
- многоплодие;
- мало- или многоводие;
- предлежание плаценты;
- аномалии развития матки;
- угроза прерывания беременности;
- преэклампсия;
- невынашивание беременности в анамнезе;
- врожденные аномалии развития плода;
- рубцы на матке и прочие тяжелые гинекологические заболевания у женщины.
Внешний акушерский переворот
Если лечебная физкультура оказывается неэффективной, прибегают к повороту плода на головку. Данная манипуляция выполняется лишь с согласия беременной, поскольку сопровождается риском травмирования младенца.
Наружный акушерский поворот проводят на 34 неделе беременности в условиях стационара под записью КТГ, чтобы отслеживать состояние ребенка. Предварительно женщине вводят препараты, влияющие на тонус матки. С помощью надавливаний руками в области живота врач помогает крохе принять правильную позу. Манипуляция длится не более 5 мин. Всего делают несколько попыток. Если перевернуть малыша на голову не удается, процедуру могут повторить за неделю до родов.
Поворот не делают, если есть противопоказания:
- плод весом более 4,5 кг;
- аномалии развития половых органов;
- повышенный тонус матки;
- предлежание плаценты;
- беременность после ЭКО;
- преэклампсия;
- многоплодная беременность;
- ожирение;
- узкий таз;
- рубцы на матке;
- обвитие пуповины;
- выраженная артериальная гипертония и другие осложнений беременности.
После поворота ребенок снова может принять тазовое предлежание, поэтому мониторинг проводится вплоть до предполагаемой даты родов (ПДР).
Роды при тазовом предлежании
Решение о методе родоразрешения принимается акушером-гинекологом в каждом случае индивидуально. В учет берутся следующие факторы:
- наличие физиологических родов в анамнезе;
- предполагаемый вес ребенка по данным УЗИ;
- возраст женщины, наличие заболеваний в анамнезе;
- течение беременности;
- степень зрелости шейки матки.
Естественные роды при тазовом предлежании возможны, особенно если речь идет о чисто ягодичном положении. Однако нельзя забывать о возможных рисках. Полное ножное или коленное предлежание является показанием к кесарево сечению.
Биомеханизм родов при тазовом предлежании имеет особенности. Период потуг требует от акушера-гинеколога высокого уровня профессионализма. Может потребоваться эпизиотомия, экстренное кесарево сечение и другие виды помощи.
Согласно отзывам женщин, вероятность неосложненных родов при тазовом предлежании зависит от профессиональных навыков врача. Неправильно оказанная помощь приводит к травматизации новорожденных, высокой заболеваемости не только в младенчестве, но и в более старшем возрасте.
Возможные последствия и осложнения
Естественные роды при тазовом предлежании принято считать патологическими. Количество осложнений и уровень перинатальной смертности выше в 3-5 раз, чем при головном предлежании. Родовой травматизм и асфиксия – наиболее частые причины гибели и заболеваемости новорожденных.
Роды при тазовом предлежании могут привести к следующим осложнениям:
- выпадение пуповины или отдельных частей плода;
- удушье;
- аномалии родовой деятельности;
- преждевременное излитие околоплодных вод с последующим кислородным голоданием;
- запрокидывание ручек во втором периоде родов, что приводит не только к травматизму роженицы, но и травмам младенца;
- разгибание или ущемление головки плода.
Кесарево сечение при тазовом предлежании уменьшает риск осложнений. Адаптация детей, рожденных посредством операции, проходит быстрее и легче, чем малышей, появившихся на свет естественным путем.
Как проходит кесарево сечение
Операция не имеет каких-либо особенностей. Проводится на 39-40 неделе, длится около 40-60 мин. Если роды начнутся на более раннем сроке, то кесарево сечение выполняют в экстренном порядке.
Профилактика тазового предлежания
На 100 % эффективных профилактических мер не существует. Женщинам из группы риска показаны:
- спазмолитики, начиная с 22 недели беременности;
- диетическое питание для профилактики рождения крупного плода;
- специальная гимнастика для беременных, начиная с 35 недели;
- спокойный образ жизни, обучение методикам мышечного и психического расслабления;
- соблюдение режима труда и отдыха;
- контроль массы тела.
Какие существуют виды предлежания плода, помимо тазового
Под предлежанием плода подразумевается положение в матке. Оно устанавливается по части тела младенца, которая будет первой идти по родовому каналу. Как определить самостоятельно предлежание плода? Чтобы понять, где находится головка малыша, необходимо обладать соответствующими знаниями, поэтому лучше обратиться к специалисту. Врач без труда сможет определить положение ребенка посредством пальпации живота беременной.
Правильное и природное головное предлежание плода при беременности, которое значит, что ребенок расположен вниз головой. Оно встречается в 95 % случаев. Биомеханизм родов в том, что первая появляется головка ребенка, которая является наиболее крупной частью тела, благодаря чему открывает и облегчает путь для менее широких – плеч, бедер, ягодиц и ножек. Овальная форма головы способствует плавному раскрытию шейки матки и снижает вероятность разрывов.
Плод в головном предлежании может находиться в нескольких положениях:
- Сгибательное или затылочное. Данное положение означает физиологическую позу. Плод находится в позе эмбриона, спинка согнута, голова наклонена вперед, подбородок прижат к груди, а конечности – к туловищу.
- Разгибательное. Не совсем вариант нормы, несмотря на головное продольное положение с обращенной ко входу в малый таз головкой. Плод находится в позе с запрокинутой назад головой, шея разогнута, из-за чего повышается риск травмирования, поэтому не всегда возможны естественные роды.
Вероятность физиологического родоразрешения зависит от степени разгибания головки. Выделяют следующие виды разгибательного предлежания:
- Переднетеменное или переднеголовное. При изгнании младенца из матки ведущей точкой становится родничок. Несмотря на то, что вероятность родовых травм повышается, естественные роды допускаются.
- Лобное. Предполагает вхождение плода в родовые пути лбом. Поскольку шея сильно изогнута, риск ее травматизации крайне высокий, из-за чего естественные роды под запретом.
- Лицевое предлежание. Характеризуется максимальной степенью разгибания головы. Ведущей точкой при продвижении по родовым путям матери является подбородок. При небольшой массе тела младенца и широком тазе роженицы негативные последствия маловероятны, поэтому допускаются естественные роды.
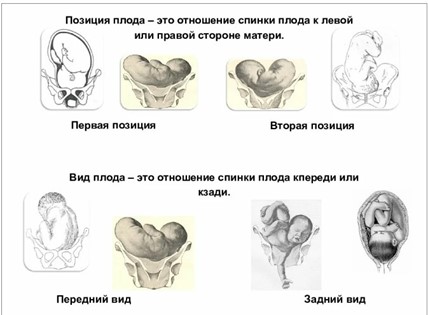
Помимо предлежания, посредством УЗИ определяют положение, позицию и вид плода:
Позиция – это отношение спинки плода к боковым стенкам матки:
- 1 позиция – спинка плода обращена к левой стороне матки;
- 2 позиция – кроха развернут спинкой к правой стенке матки.
Вид – это отношение спинки плода кпереди или кзади.
- передний вид или 1 вид – лицом вперед;
- задний вид или 2 вид – лицом назад.
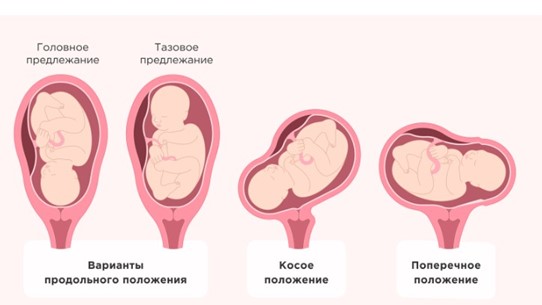
Положение – это соотношение продольной оси плода и матки:
- продольное – ось матки и плода параллельны друг другу, является физиологически правильным;
- поперечное – ось плода пересекается с продольной осью матки под углом 90 °;
- косое предлежание – плод пересекает продольную ось матки под острым углом.
Биомеханизм родов при заднем виде затылочного предлежания
При данном варианте предлежания плод рождается головкой вниз с обращенным к крестцу затылком. Биомеханизм родов выглядит так:
- 1 момент – головка сгибается, проводной точкой становится родничок;
- 2 момент – при опущении в таз головка поворачивается затылком кзади, то есть малый родничок обращен к крестцу, а большой – к симфизу;
- 3 момент – головка максимально сгибается;
- 4 момент – головка упирается в крестцово-копчиковое соединение и разгибается;
- 5 момент – происходит наружный поворот головки и внутренний – плечиков.
При заднем виде период изгнания плода более продолжительный, чем при переднем. Тазовое дно сильнее растягивается, часто возникают разрывы промежности.
Биомеханизм родов при переднем виде затылочного предлежания
Механизм родов при переднем виде выглядит так:
- 1 момент – головка сгибается, проводной точкой становится малый родничок;
- 2 момент – головка поворачивается вокруг продольной оси, при этом затылок обращается кпереди, а лоб – кзади;
- 3 момент – согнутая головка достигает выхода таза, когда она вплотную подходит к лобковой дуге, начинается разгибание, из половой щели последовательно появляется теменная область, лоб, лицо, подборок, а затем и вся голова;
- 4 момент – головка поворачивается лицом к бедру матери (1 позиция – к правому, 2 позиция – к левому), у выхода таза в прямом размере устанавливаются плечики.
Список источников
- Петряйкина Е. Е., Сибирская Е. В., Салихова Э. Ш., Тургунова Г. М. Роды в тазовом предлежании. Возможные последствия для новорожденных девочек (клинический случай). Проблемы репродукции. 2019;25 (1): 83 86.
- Клинические рекомендации «Тазовое предлежание плода». Разраб.: Российское общество акушеров-гинекологов. – 2020.
- Кулаков В. И., Савельева Г. М. Акушерство: национальное руководство. Изд-во «ГЭОТАР-Медиа», 2014 г. – 1200 с.
- Адамян Л. В., Аполихина И. А., Абакарова П. Р. Тактика врача акушера-гинеколога. Часть 1. Изд-во «ГЭОТАР-Медиа», 2022 г. – 504 с.
- Патологические роды: учебное пособие / О. Е. Баряева, В. В. Флоренсов, М. Ю. Ахметова. ФГБОУ ВО ИГМУ Минздрава России, кафедра акушерства и гинекологии с курсом гинекологии детей и подростков. – Иркутск: ИГМУ. – 2020. – 88 с.



















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...