Нефропатия
Общие сведения
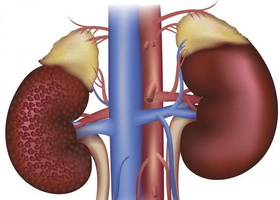
Под нефропатией понимается патологическое состояние, при котором поражается не только паренхима почек, но и клубочковый аппарат. Описанные изменения оказывают негативное влияние на функциональное состояние органа и могут привести к развитию различных осложнений. Для заболевания характерно медленное течение и отсутствие симптоматики на ранних этапах.
По мере развития патологии отмечается весьма специфическая клиническая картина. Самыми первыми признаками заболевания является чувство жажды, чрезмерно быстрая утомляемость и выраженная слабость. Постепенно нарушается фильтрационная способность почек. Заболевание может поражать людей самых разных возрастных категорий. У детей редко регистрируется дисметаболическая нефропатия.
Патогенез
Механизм развития патологии является единым, несмотря на многообразие причин, которые провоцируют нефропатию и нефросклероз. Под воздействием различных повреждающих факторов (дистрофия, гипоксия, воспаление, травмы, аутоиммунное воздействие) формируются деструктивные изменения в канальцевом и клубочковом эпителии с последующим выключением некоторых нефронов из системы общего кровоснабжения.
Клетки почечной системы не обладают способностью к регенерации, и после фагоцитоза разрушенных клеток формируется нефросклероз, в результате которого почечная ткань замещается соединительной, что ведёт к уплотнению почки. Оставшиеся клубочки берут на себя всю нагрузку, усиливая фильтрацию и кровообращение, что ведёт к уменьшению относительной плотности мочи и увеличению её объёма. Нарушенный кровоток провоцирует повышение синтеза ренина, который отвечает за клубочковую фильтрацию, что может способствовать возникновению либо усугублению артериальной гипертонии.
Клинически проявления почечной недостаточности отмечаются только при крайне выраженном нефросклерозе с потерей 85% нефронов одной почки или 70% нефронов двух почек, что объясняется высокими компенсаторными возможностями почечной ткани. Полная функциональная несостоятельность органа и заместительная терапия требуются при сохранении 5% клеток и менее.
Классификация
Принято выделять несколько видов нефропатии. Лидирующие позиции по встречаемости занимают заболевания почек, вызванные нарушением метаболизма: подагрическая и диабетическая. Остальные формы регистрируются намного реже.
Диабетическая нефропатия
Патология формируется постепенно на фоне сахарного диабета и характеризуется одновременным поражением обеих почек (код по мкб-10: E14.2 Сахарный диабет неуточненный с поражением почек). Встречается еще одно название – диабетический гломерулосклероз.
Диабетическая нефропатия проходит в 5 стадий:
- Бессимптомная. Диагностируется только при проведении специализированного обследования и сдаче анализов. Клинически никак себя не проявляет.
- Стадия начальных структурных изменений. Регистрируется усиление клубочковой фильтрации и циркуляции крови в почках. Клинически пациенты предъявляют жалобы на дискомфорт и болевые ощущения в области поясницы.
- Пренефротическая стадия. Характерно небольшое повышение уровня кровяного давления, отмечается нормализация процессов фильтрации и циркуляции крови. Регистрируется микроальбуминурия (до 300 мг в сутки при норме 0-30 мг), но выраженной протеинурии нет.
- Нефротическая стадия. У пациента отмечается постоянно повышенное кровяное давление, снижение фильтрационной способности почек, нарушение кровообращения, регистрируется белок в моче. Параллельно отмечается гиперхолестеринемия и повышение показателя СОЭ. При осмотре обращает на себя внимание отечность лица и конечностей.
- Уремическая стадия. Отмечается накопление креатинина и мочевины в крови из-за значительного нарушения фильтрационной способности почек. Практически во всех случаях после уремической стадии диабетической нефропатии следует развитие почечной недостаточности. Именно на этой стадии регистрируется выраженная отёчность и гипертонические кризы.
Подагрическая нефропатия
Данная форма встречается у 40-60% пациентов, страдающих подагрой. При подагрической нефропатии отмечается преобладание выработки мочевой кислоты над выведением, что способствует её накоплению в крови и формированию солей мочевой кислоты — уратов. Бурый цвет мочи свидетельствует о высокой концентрации мочевой кислоты в ней. Клинически подагрическая форма проявляется жалобами на уменьшение суточного объёма мочи, болями в поясничной области, напряжённостью брюшных мышц, почечными коликами, расстройством мочеиспускания. При стремительном прогрессировании подагрической нефропатии отмечается выраженная деформация почечных тканей.
Iga-нефропатия
Представляет собой инфекционно-аутоиммунное поражение клубочков и известно под еще одним названием – болезнь Берже. Для данной патологии характерно разрастание соединительной ткани между капиллярами в почечных клубочках. Процесс запускается через несколько дней после перенесённой болезни верхних дыхательных путей. Клинически проявляется гипертонией, повышением температуры тела, нарушением мочеиспускания, болями в поясничном отделе. При лабораторном исследовании в моче выявляется большое количество белка. Заболевание протекает с рецидивами и постепенным переходом в почечную недостаточность.
Нефропатия беременных
Считается одним из опаснейших видов токсикоза. В группу риска попадают женщины, злоупотребляющие алкогольсодержащими напитками и курением. Чаще всего патология выявляется во второй половине беременности и может привести к выкидышу. Такие пациентки требуют наблюдения в круглосуточном стационаре. Нефропатия беременных может привести к преэклампсии, которая опасна для жизни матери и ребёнка. Патология проявляется гипертонией, отёчностью и наличием белка в моче.
Токсическая нефропатия
Развивается после отравления ядовитыми веществами и тяжёлыми металлами, что негативно сказывается на работе почечной системы и проявляется характерными симптомами:
- неукротимая рвота;
- воспаление слизистых оболочек глаз;
- отёчность вокруг глаз;
- наличие крови в моче (гематурия);
- частичное и полное прекращение поступления мочи в мочевой пузырь (анурия);
- головная боль;
- нарушения в работе пищеварительного тракта;
- потеря сознания.
Токсическая нефропатия требует экстренной госпитализации в круглосуточный стационар.
Дисметаболическая нефропатия (обменная нефропатия)
Чаще всего обменная нефропатия развивается при длительно протекающем нарушении обмена веществ с кристаллурией (излишки соли, которые оседают в мочевыделительном тракте). Дисметаболическая форма встречается в основном у детей. Метаболическая нефропатия подразделяется на несколько форм:
- Уратная нефропатия. Часто уратная форма протекает бессимптомно.
- Оксалатная нефропатия.
- Цистиновая нефропатия.
- Оксалатно-кальциевая нефропатия.
- Смешанная (оксалатно-уратная или фосфатно-уратная) нефропатия.
Метаболическая форма проявляется в основном кожным зудом, помутнением мочи, отёчностью, гипотонией и энурезом. Код дисметаболической нефропатии по мкб-10: N16.3 Тубулоинтерстициальное поражение почек при нарушениях обмена веществ.
Миеломная нефропатия
Миеломная болезнь — это онкологическое заболевание, которое угнетает процессы кроветворения и способствует выработке белков, уничтожающих костную систему и органы. На фоне заболевания постепенно формируется почечная недостаточность с постепенным сморщиванием органов. Патологический процесс может привести к нефронекрозу – отмиранию тканей в почечных канальцах.
Ишемическая нефропатия
Развивается на фоне сниженного кровоснабжения органа. Заболевание характерно для лиц пожилого возраста. К патологии предрасположены лица с ожирением, сахарным диабетом и атеросклерозом. Самой частой причиной развития ишемической нефропатии является закупорка сосудов атеросклеротическими бляшками, что ведёт к ишемии и последующему некрозу тканей. На начальной стадии заболевание может протекать бессимптомно, однако со временем пациент становится раздражительным, его посещают суицидальные мысли. Отмечается отёчность, быстрая утомляемость, появляется запах аммиака изо рта, высыпания на коже. Возможны нарушения стула и появление тошноты при компенсаторном поражении пищеварительного тракта.
Редкие формы нефропатии
- Рефлюкс-нефропатия. Развивается на фоне пузырно-мочеточникового рефлюкса, когда содержимое мочевого пузыря направляется обратно в мочеточник. Патология формируется в результате грубого рубцевания тканей почек. У маленьких детей диагностируется в 40% случаев.
- Паранеопластическая нефропатия. Клубочковый аппарат поражается в результате онкологического процесса в организме. Клинически проявляется лихорадкой, отёчностью, тяжестью и болью в пояснице, артралгией, сухостью во рту и изменением веса.
- Наследственная нефропатия. Развивается из-за мутации генов и при предрасположенности к заболеваниям почечной системы.
- Семейная нефропатия. Поражение почечной ткани диагностируется сразу у нескольких членов семьи. Семейная форма отличается от наследственной.
- Алкогольная нефропатия. Развивается при длительной алкогольной интоксикации, когда этанол разрушает почки, поджелудочную железу, пищеварительный тракт и печень. Алкогольная нефропатия может длительно протекать бессимптомно при латентной форме.
- Мембранозная нефропатия. Патология носит не воспалительный характер. Особенностью данной формы нефропатии является утолщение стенок в капиллярах клубочков, что негативно сказывается на фильтрации и кровообращении. При длительном течении мембранозная нефропатия может сопровождаться дислипидемией и тромбозами.
- Лекарственная нефропатия. Развивается при употреблении определённых медикаментов: диуретики; антибиотики (фторхинолоны, цефалоспорины); гипотензивные средства; НПВС (Нимесил и др.).
- Гипертоническая нефропатия. Развивается у лиц, страдающих гипертонической болезнью. Самым главным симптомом является головная боль. Реже беспокоят поясничные боли, сухость слизистых оболочек, частые позывы на мочеиспускание. Гипертоническая нефропатия характеризуется специфическим аммиачным запахом изо рта пациента.
- Калийпеническая нефропатия. Длительная гипокалиемия вызывает разрушение клеток канальцев почек, что ведёт к ощелачиванию мочи. Пациенты предъявляют жалобы на повышенное мочеобразование (полиурия), протеинурию, полидипсию и гипертонию.
- Эндемическая нефропатия. К этой группе относят все нефропатии неопределённого происхождения, зарегистрированные у лиц, проживающих в эндемических районах Балканского полуострова. У пациентов отмечается бледность кожных покровов, медный оттенок ладоней, учащённое мочеиспускание и гипертония.
- Контраст-индуцированная нефропатия. Развивается после проведения таких аппаратных обследований, как КТ и МРТ с применением контрастных веществ. Патология развивается на 1-3 день после введения контрастного вещества. Контраст-индуцированная форма проявляется потерей аппетита, сонливостью, олигурией, отечностью лица.
Причины
- интоксикация организма солями тяжёлых металлов;
- нарушения метаболизма (подагра, сахарный диабет);
- длительное применение определённых лекарственных средств (анальгетики, противовоспалительные, противосудорожные);
- период беременности;
- период после радиационного воздействия;
- аномальное развитие мочевыделительного тракта и почечной системы;
- бытовая или производственная интоксикация, отравление;
- наличие внепочечных опухолей доброкачественного или злокачественного характера.
Симптомы нефропатии почек
На начальной стадии заболевание может никак себя не проявлять. Постепенно пациенты обращают внимание на первые симптомы:
- вялость и быстрая утомляемость;
- постоянное чувство жажды;
- выраженная головная боль;
- болезненность в поясничной области в проекции расположения почек.
В дальнейшем добавляется специфическая симптоматика:
- повышение уровня кровяного давления;
- отёчность лица и конечностей;
- диагностика в моче белка в значительных количествах.
Нефропатия почек инфекционного генеза несколько отличается клинически. Так например при приобретённой форме пиелонефрита отмечается выраженное потоотделение, озноб, повышение температуры тела, недомогание, тошнота, мышечные боли и т.д.
Симптомы диабетической нефропатии
Диабетическая форма считается медленно прогрессирующим заболеванием и его клиническая симптоматика во многом зависит от стадии патологического процесса. Принято выделять стадии микроальбуминурии, протеинурии. Терминальной стадией является развитие хронической почечной недостаточности.
Длительное время диабетическая нефропатия протекает без каких-либо проявлений. На начальной стадии может отмечаться гиперфункциональная гипертрофия почечных клубочков, увеличение скорости клубочковой фильтрации и усиление почечного кровотока.
Спустя несколько лет после дебюта сахарного диабета появляются первые структурные изменения в клубочковом аппарате почек. При этом экскреция альбумина с мочой остается на нормальной уровне (менее 30 мг в сутки) и сохраняется высокий объём клубочковой фильтрации.
Примерно через 5 лет регистрируется постоянная микроальбуминурия. Отмечается повышение кровяного давления, особенно на фоне физической активности. Значительное ухудшение самочувствия пациенты отмечают уже на поздних стадиях заболевания.
При сахарном диабете 1 типа клинически выраженная диабетическая нефропатия развивается спустя 15-20 лет и проявляется стойкой протеинурией с уровнем белка в моче более 300 мг в сутки. Такие показатели свидетельствуют о необратимости поражающего процесса. Отмечается снижение скорости клубочковой фильтрации и почечного кровотока, а артериальная гипертония становится трудно контролируемой. У пациентов диагностируется нефротический синдром, который проявляется полостными и периферическими отёками, дислипидемией и гипоальбуминурией. Показатели мочевины и креатинина крови могут быть в норме или незначительно повышены.
На терминальной стадии регистрируется резкое падение концентрационной и фильтрационной способности почек:
- развитие анемии;
- массивная протеинурия;
- повышение креатинина и мочевины;
- снижение скорости клубочковой фильтрации;
- выраженная отёчность.
Именно на этой стадии значительное снижается глюкозурия, гипергликемия и экскреция эндогенного инсулина с мочой. Потребность в экзогенном инсулине также снижается. У пациентов прогрессирует нефротический синдром, отмечается уремия, развиваются диспепсические расстройства. При выраженной хронической почечной недостаточности происходит самоотравление организма продуктами обмена веществ, и поражаются все системы и органы.
Анализы и диагностика
Обычно с такими симптомами как чрезмерная утомляемость и постоянное чувство жажды обращаются сначала к участковому терапевту. После первичного осмотра и выслушивания жалоб пациента направляют к узкому специалисту, который занимается диагностикой почечной патологии: уролог или нефролог (в крайних случаях — хирург).
Для правильной постановки диагноза и назначения адекватной терапии проводиться специализированное обследование, которое включает несколько процедур. Лабораторная и инструментальная диагностика позволяют не только диагностировать нефропатия, но и выяснить причины её возникновения.
Лабораторные анализы
- общий анализ крови (позволяет выявить воспалительный процесс в организме);
- общий анализ мочи;
- биохимическое исследование крови и мочи;
- проба Роберга;
- проба по Зимницкому.
Инструментальная диагностика
Специальное аппаратное обследование позволяет выяснить причину развития нефропатии.
- УЗИ почек. Безболезненный и безопасный метод исследования состояния почечной системы. Выделяют 2 типа: ультразвуковая допплерография (УЗДГ) – оценивает состояние кровеносной системы почек; ультрасонография – диагностирует наличие опухолевидных образований и камней в почечной ткани.
- Компьютерная томография почек. Тщательное сканирование позволяет обнаружить новообразования, камни в почках, гематомы и тромбозы. Томография позволяет сделать подробный и объёмный снимок почки и зафиксировать малейшую патологию, именно поэтому к КТ прибегают при недостаточной эффективности ультразвукового исследования органа. Главным преимуществом КТ перед рентгенографией и УЗИ является способность различать доброкачественные новообразования от злокачественных.
- Экскреторная урография. Диагностическая процедура проводится с использованием специального рентгенконтрастного вещества, которое вводится в организм и выводится через почечную систему. Радиографические исследование позволяет оценить проходимость мочевыводящих путей, активность выделительного тракта и определить фильтрационные способности органа.
Лечение и лекарства
К терапии нефропатии приступают только после точной установки диагноза. Лечение направлено на устранение основной патологии, которая привела к поражению почечной системы.
Лечение диабетической нефропатии
На начальной стадии достаточно поддерживать адекватный уровень сахара в крови, приём специальных лекарственных препаратов не требуется. В схему лечения диабетической нефропатии входят такие лекарственные средства, как:
- фибраты (Ципрофибрат, Фенофибрат);
- статины (питавастатин, Розувастатин);
- нефропротекторы, замедляющие выведение белка через почки (Сулодексид);
- препараты, восстанавливающие водно-электролитный баланс (Повидон, бикарбонат натрия, глюконат кальция, активированный уголь).
Для контроля кровяного давления и ограничения поражения почечной системы назначают препараты из группы ингибиторов АПФ (Лизиноприл, Периндоприл, Рамиприл).
Лечение токсической нефропатии
Основное направление терапии это детоксикация. В первую очередь необходимо вывести из организма токсические вещества щадящим режимом, не травмируя почки. Рекомендуемые методики:
- плазмоферез (очищение крови путём отделения плазмы);
- гемосорбция (очищение крови при помощи фильтрующего аппарата);
- гемофильтрация;
- гемодиализ;
- промывание желудка, очистка кишечника.
В некоторых случаях при нефропатии показано переливание крови. После очистки организма от токсинов и промывания назначается противошоковая терапия для устранения судорожного синдрома, уремической комы, гипертонического криза и отёка лёгких.
Медикаменты, назначаемые при токсической нефропатии:
- диуретики;
- витамин С, глюкоза;
- гормональные средства;
- сорбенты;
- инсулин;
- обильное щелочное питьё;
- препараты кальция для восстановления электролитного баланса и кислотно-щелочного равновесия;
- антигистаминные средства.
Как лечить Iga-нефропатию
Основным направлением в терапии болезни Берже является соблюдение диеты, при которой запрещено употреблять глютен-содержащие продукты (пшеничная каша, манка, выпечка, сладости, макароны). К употреблению разрешена рисовая и гречневая каши, а также кукурузная мука. Под запрет попадают магазинные мясные продукты и яйца. Рекомендуется курсовой приём рыбьего жира. Помимо соблюдения диеты пациенту рекомендуется принимать медикаменты:
- ингибиторы АПФ (Эналаприл, Каптоприл);
- глюкокортикостероиды (Преднизолон, Метилпреднизолон);
- противоопухолевые цитостатики (Клокеран, Эндоскан);
- антибиотики (Пенициллин, Эритромицин).
Лечение подагрической нефропатии
Камни в почках, выявленные при подагрической нефропатии, подлежат удалению. Тактика ведения пациента схожа с терапией острой почечной недостаточности. Показано обильное питьё и адекватная двигательная активность. Медикаментозная терапия направлена на растворение и выведение солей из организма, а также купирование болевого и воспалительного процессов.
Препараты, назначаемые при подагрической природе нефропатии:
- НПВС (Ибупрофен, Индометацин);
- глюкокортикостероиды (при непереносимости НПВС);
- урикозурические средства для торможения формирования камней (Бензбромарон, Пробенецид);
- препараты, корректирующие электролитный баланс (Блемарен, Магурлит);
- диуретики на растительной основе (Ависан, Цистенал, Уролесан);
- противоподагрические медикаменты (Колхицин).
Тероиды не назначаются при нефропатии с инфекционным компонентом из-за риска ухудшения самочувствия пациента.
Также таким пациентам рекомендованы физиотерапевтические процедуры:
- магнитотерапия;
- фототерапия;
- санаторно-курортное лечение.
Лечение нефропатии беременных
Данная категория женщин требует постоянного контроля. При выявлении почечной патологии беременную женщину направляют в круглосуточный стационар. Средства, которые назначают при нефропатии беременных:
- седативные медикамента (Сибазон, Настойка валерианы);
- антигистаминные препараты (Супрастин, Димедрол);
- спазмолитики (Но-шпа, Дибазол);
- сосудорасширяющие средства (Апрессин);
- растительные диуретики (Фитолизин, Канефрон);
- витаминные комплексы (Элевит, АлфаВит);
- иммуностимуляторы (Иммунал).
Общими направлениями в терапии любых видов нефропатии является соблюдение постельного режима, специального диетического питания и приём витаминных комплексов и медикаментов. При необходимости может быть назначен гемодиализ, а в критических случаях – трансплантация почки.
Процедуры и операции
Биопсия почки это малоинвазивный, высокоточный метод, основанный на заборе биоматериала почечной ткани путём введения иглы непосредственно в сам орган. Данный метод позволяет уточнить диагноз и оценить прогнозы. Биопсия проводится под контролем рентгена, УЗИ или компьютерной томографии, что значительно снижает риск травматизации почечной системы.
Нефропатия у детей
Дисметаболическая нефропатия у детей развивается в следствие нарушения обмена веществ в организме ребёнка. Обменная нефропатия у детей подразделяется на первичную и вторичную. Первичная форма обусловлена наследственными факторами. Характерно прогрессирующее течение, быстрое формирование почечной недостаточности и развитие мочекаменной болезни. Первичная метаболическая нефропатия встречается довольно редко.
Вторичная форма дисметаболической нефропатии связана с поступлением в тело ребёнка определённых веществ, которые влияют на метаболизм и приводят к дисфункциональным расстройствам органов и систем.
Оксалурия у детей характеризуется повышенным содержанием щавелевокислого кальция, который выделяется через почечную систему в виде кристаллов. Оксалурия подразделяет на первичную и вторичную. Лечение требует комплексного подхода. Детям назначается специальная диета, которая является основой терапии. Оксалурия требует назначения энтеросорбентов, пробиотиков, мембраностабилизаторов, антиоксидантов и Ксидифона.
Диета при нефропатии

Диета при заболевании почек
- Эффективность: лечебный эффект через 10 дней
- Сроки: 1 месяц и более
- Стоимость продуктов: 1250-1350 рублей в неделю
Ограничения в питании на начальной стадии нефропатии минимальны и больше направлены на профилактику. В запущенных случаях питание носит лечебный характер. Правильно подобранная диета позволяет нормализовать водно-солевой баланс в организме пациента. Специально подобранные продукты нормализуют работу мочевыделительной системы, позволяя избавиться от отёчности, как основного проявления нефропатии, стабилизировать кровяное давление и остановить интоксикацию организма.
Последствия и осложнения
Нефропатия сама по себе является осложнением предшествовавшей ей патологии. Однако по мере прогрессирования она может привести к опасным и жизнеугрожающим состояниям. Нефропатия требует немедленной терапии и устранения вызвавшей её причины.
При почечной недостаточности страдают все функции почечной системы. Страдает азотистый и водно-электролитный баланс, что ведёт к изменению уровня калия, магния, кальция и натрия в организме. Постепенно развивается отёчность, асцит, тромбозы, появляются проблемы с сердцем, формируются расстройства психики. Почечная недостаточность может привести к летальному исходу. При присоединении инфекционного компонента развивается цистит, пиелонефрит, гломерулонефрит и гломерулосклероз. Нефропатия может привести к аритмии, анемии и мочекаменной болезни. Самым грозным осложнением поражением почечной системы является смерть.
Прогноз
Если патология выявлена на ранней стадии, то прогноз нефропатии считается благоприятным. В противном случае прогноз считается плохим.
Недопустимо самолечение. При отсутствии адекватной терапии развивается пиелонефрит, а в худшем случае может привести к летальному исходу. Нефропатия хорошо поддаётся лечению, если своевременно обратить внимание на симптомы и обратиться к урологу или нефрологу.
Список источников
- Шестакова М.В. «Диабетическая нефропатия: фатальное или предотвратимое осложнение?», статья в журнале РМЖ №24 от 18.12.2001
- Ритц Э. «Анемия и диабетическая нефропатия», РМЖ №11 от 03.06.2007
- Подзолков В.И., Булатов В.А. «Миокард. Нефрон. Взгляд через призму эволюции артериальной гипертензии», РМЖ №11 от 29.05.2008


















Последние комментарии
елена: Хороший препарат, помогает от холестерина, а это вещество вредное и коварное, сразу не ...
Ольга Мидютова: В целом статья хорошая, автор здраво обосновал, почему БГБК диета необходима. Я считаю ...
Кристина: Я вот уколы не очень-то люблю с детства. Поэтому заменила мексидол армадин лонгом. Даже ...
Надежда: С помощью Веррукацида удалось избавиться от папиллом на шее и бородавке на пальце. Делала ...