Недостаточность митрального клапана (митральная недостаточность)
Общие сведения
К приобретенным порокам сердца относят пороки митрального клапана, аортального и трехстворчатого. Долгие годы фактором развития пороков клапанного аппарата сердца считался ревматизм, а в последние годы — инфекционный эндокардит и дегенеративные изменения клапанов. Наибольшее распространение имеют пороки аортального клапана (они составляют 43%) и митрального. Митральный клапан расположен между левым предсердием и левым желудочком, разделяя их. Кровь поступает в левый желудочек через митральный клапан из левого предсердия. Из левого желудочка она поступает в аорту — это большой круг кровообращения. От состояния клапана зависит количество крови, которое попадет в большой круг для обеспечения всего организма.
Митральные пороки нарушают гемодинамику и сказываются на функции сердца. Они проявляются стенозом (сужением) или недостаточностью митрального клапана. Сужение митрального отверстия затрудняет попадание крови из предсердия в желудочек. Митральная недостаточность характеризуется нарушением замыкательной функции клапана (он не замыкается полностью), что обуславливает обратный возврат (регургитацию) части крови из желудочка при его сокращении в левое предсердие.
Аппарат митрального клапана состоит из двух створок, митрального кольца, сосочковых мышц и хорд (сухожилия). Клапан открывается в сторону желудочков, а его выворачиванию в левое предсердие препятствуют сухожилия, прикрепленные к папиллярным мышцам. Полное закрытие и кратковременное симметричное наложение обеих створок предотвращают обратный поток крови в предсердие. При митральной недостаточности в виду изменения клапанов или подклапанного аппарата (хорды, папиллярные мышцы) нарушается нормальная гемодинамика.
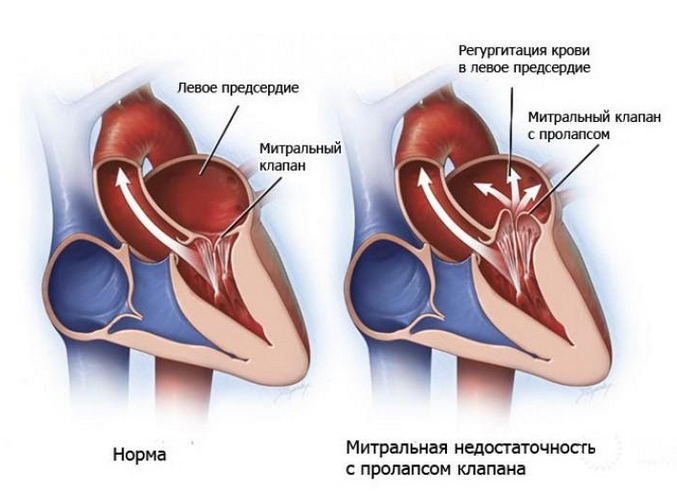
Нарушения гемодинамики внутри сердца влекут уменьшение минутного объема кровообращения и одновременно повышение давления в легочной артерии (легочная гипертензия). С течением времени заболевание прогрессирует и у больных развивается сердечная недостаточность, которая сначала устраняется консервативным путем, а в последствии многим необходима хирургическая коррекция порока. Важным является определение степени прогрессирования и своевременное направление больных к кардиохирургу для решения вопроса о хирургическом лечении. Особую настороженность составляют больные с бессимптомными формами пороков, поскольку прогноз у них часто неблагоприятный.
Патогенез
При ревматизме в процесс вовлекаются все слои сердца – эндокард с клапанами, миокард, сосудистая система и перикард. Ревматический процесс вызывает деформации клапана, спаивание их по комиссурам, укорочение сухожильных хорд — все это ограничивает подвижность створок. Дегенеративные изменения клапана происходят при синдроме Марфана и Элерса Данло. Они включают утолщение и растяжение клапана в связи с разрушением коллагена. В тоже время образующаяся фиброзная ткань вызывает утолщение створок — они становятся плотными, а укорочение вызывает ограничение подвижности створок. При этой патологии образуются дефекты створок по краям, края скручиваются, сморщиваются и створки укорачиваются, не смыкаясь во время систолы. Играет роль также изменение подклапанного аппарата — рубцовое укорочение хорд и склероз сосочковых мышц. В последствии в створках откладывается кальций, что резко ограничивает подвижность. Все эти изменения вызывают изменение внутрисердечной гемодинамики.
Порок митрального клапана в виде митральной недостаточности имеет следующие гемодинамические особенности:
- Створки не до конца смыкаются, в связи с чем кровь возвращается в левое предсердие. Возвратом крови перегружается левое предсердие.
- Переполненное левое предсердие начинает увеличиваться, а левый желудочек гипертрофируется.
- Волна регургитации со временем увеличивается, а клапанная недостаточность нарастает. Развивается легочная гипертензия — это связано с тем, что перегрузка левого предсердия создает застой в малом кругу кровообращения.
- В некоторых случаях возникает отек легкого. Уменьшается сократительная способность левого желудочка и ослабляется его насосная функция. Развивается хроническая сердечная недостаточность.
Величина обратного тока крови в предсердие определяет тяжесть митральной недостаточности. Со временем развивается объемная перегрузка левых отделов и общий ударный объем левого желудочка может увеличиваться в 3 раза. Выброс в аорту нормальный до момента развития недостаточности левого желудочка. Увеличение левых отделов растягивает клапанное кольцо и способствует прогрессированию недостаточности. Дополнительный объем крови предсердии растягивает его стенки, они потеряют тонус и при этом повышается давление в полости предсердия и в легочных венах (развивается венозная легочная гипертензия).
Классификация
Различают следующие виды митральной недостаточности:
- органическую (первичная, дегенеративная), которая развивается при изначальном поражении створок;
- функциональную (относительную, вторичную), которая возникает при заболеваниях левого желудочка.
Наиболее частой причиной хронической органической недостаточности является пролапс клапана, имеющий широкий спектр проявлений. У молодых лиц выявляется миксоматозная дегенерация, при которой развивается избыточность створок и хорд (при синдроме Барлоу). У пожилых развивается фиброэластическая недостаточность, приводящая к разрыву хорд. При органической недостаточности часто симптомы отсутствуют, а при вторичной рано появляются симптомы ишемии и сердечной недостаточности: снижение переносимости физической нагрузки, одышка.
В зависимости от объема регургитации выделяют несколько степеней митральной недостаточности:
- I степень. Митральная недостаточность 1 степени, что это такое? Это начальная степень недостаточности. Недостаточность митрального клапана 1 степени характеризуется не выраженной регургитацией. Объем ее меньше 30 мл, а площадь отверстия обратного тока меньше 0,20 см2. Обратный ток крови происходит только у клапана.
- II степень. Митральная недостаточность 2 степени характеризуется умеренной регургитацией и обратным током крови в середине предсердия. При этой степени умеренно расширено предсердие. При 2 степени объем регургитации 30-59 мл, площадь отверстия регургитации составляет 0,20-0,39 см2.
- III степень. Недостаточность митрального клапана 3 степени характеризуется объемом регургитации более 60 мл, а площадь отверстия обратного тока составляет более 0,40 см2. При 3 степени предсердие значительно расширено, а струя достигает задней его стенки. Это тяжелая степень недостаточности.
По стадиям:
- Стадия компенсации.
- Стадия декомпенсации.
В компенсаторной стадии увеличенная преднагрузка и нормальная постнагрузка облегчают выброс из левого желудочка, поэтому отмечается эффективный ударный объем. Компенсаторная фаза продолжается много лет.
Длительная перегрузка объемом в конечном счете приводит к нарушению сократительной функции левого желудка и наступает стадия декомпенсации.
Причины
Органическая (первичная) недостаточность митрального клапана связана с анатомическим поражением клапана или сухожилий, которые удерживают его. Причинами являются:
- пролапс клапана — это синдром, стоящий на грани нормы и патологии (прогибание створок в предсердие, связанное со «слабостью» соединительной ткани створок, поэтому они пролабируют, встречается большей частью у женщин);
- дегенерация створок клапана (кальцинирующая болезнь, миксоматозная дегенерация створок);
- ревматическая болезнь сердца;
- инфекционный эндокардит;
- врожденные пороки створок (расщепление створок);
- заболевания соединительной ткани (склеродермия, ревматоидный артрит, системная красная волчанка);
- нарушение целостности митрального клапана.
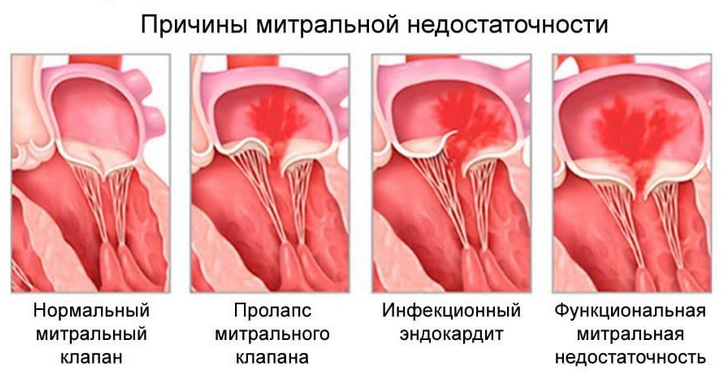
На долю ревматической болезни приходится 14% клапанных пороков. Основной возбудитель ревматизма — β-гемолитический стрептококк А. Основное проявление ревматизма — кардит и поражение клапана (вальвулит, преимущественно поражается митральный, реже — аортальный).
Важную роль при инфекционном эндокардите играют кардиохирургические операции, инъекционная наркомания, гемодиализ и длительная катетеризация вен. Возбудителями этого заболевания являются Staphylococcus aureus и Enterococcus spp. из-за распространенности заболеваний органов брюшной полости и малого таза. При инфекционном эндокардите наиболее часто поражается митральный клапан.
Среди невоспалительной митральной недостаточности можно выделить дисплазию соединительной ткани. Длительное время она протекает бессимптомно, но при прогрессировании дегенеративного процесса разрываются ослабленные хорды и возникает острая митральная недостаточность.
При заболеваниях соединительной ткани, в частности ревматоидном артрите, появляются ревматоидные узелки в миокарде, перикарде и в эндокарде у основания митрального и аортального клапанов. В последствии в узелке развивается склероз, который вызывает формирование недостаточности клапана. Также часто бывают воспалительные изменения в створках (вальвулит). Он протекает благоприятно, не вызывая выраженной деформации створок. Но у некоторых больных вальвулит протекает с деформацией створок и развивается митральная недостаточность, которая часто требует хирургической коррекции. Таким образом, ревматоидное поражение клапанов служит фоном, на котором развиваются значительные изменения структуры створок.
Функциональная недостаточность трехстворчатого клапана не является пороком сердца, но нарушения гемодинамики при ней такие же, как и при органической недостаточности клапана. Причиной функциональной недостаточности митрального клапана являются:
- расширение полости левого желудочка при заболеваниях миокарда (гипертрофическая кардиомиопатия, ИБС);
- подклапанная патология (дисфункция папиллярных мышц, разрыв сухожильных хорд при инфаркте или пролапсе клапана);
- ускорение кровотока при вегетодистонии.
Симптомы
Основными проявлениями недостаточности митрального клапана являются:
- одышка;
- нарушения ритма;
- отеки;
- сердечная недостаточность, которая развивается раньше или позже.
У ряда больных порок не проявляется длительное время. При митральной недостаточности одышка менее выражена, чем при митральном стенозе и появляется в поздние сроки. Недостаточность кровообращения развивается тоже поздно, а кровохарканье возникает редко.
Клиническая симптоматика зависит от объема возврата крови из желудочка в предсердие, от сократительной функции миокарда и выраженности легочной гипертензии. С развитием значительной недостаточности кровообращения лечение становится неэффективным, поскольку во внутренних органах развиваются необратимые изменения. Прежде всего страдает сердце в связи с хронической перегрузкой. При острой недостаточности митрального клапана возникает быстрая перегрузка левого желудочка, которая увеличивает преднагрузку на левый желудочек. Это сопровождается симптомами левожелудочковой недостаточности — отек легких и снижение артериального давления.
При аускультации сердца врач отмечает:
- ослабление I тона;
- систолический шум на верхушке сердца;
- расщепление II тона.
Систолический шум на верхушке иррадиирует в подмышечную впадину. Он возникает при прохождении обратной волны в левое предсердие через отверстие между плохо сомкнутыми створками.
Анализы и диагностика
ЭКГ. При незначительном или умеренно выраженном пороке ЭКГ не изменяется, а при выраженной патологии отмечается гипертрофия левого предсердия. При развитии легочной гипертензии появляется гипертрофия правого желудочка и правого предсердия. Фибрилляция предсердий возникает при длительной митральной недостаточности и увеличения левого предсердия.
Трансторакальная и трансэзофагеальная (чрезпищеводная) эхокардиография. При 3D эхокардиографии определяется функция выброса ЛЖ — это самый важный показатель для врача. Это исследование оценивает также выраженность порока и возможность проведения клапан сберегающей операции. Чреспищеводную ЭхоКГ выполняют при дисфункции протеза, подозрении на тромбы или при инфекционном эндокардите. Также чреспищеводная ЭхоКГ может понадобиться перед оперативным лечением для более точного определения повреждений клапана.
Магнитно-резонансная томография. Позволяет определить функцию сердца и объем обратного потока.
Компьютерная томография. Устанавливает выраженность кальциноза клапанов.
Рентгенография грудной клетки. Диагностирует кальциноз клапана и его структур. При рентгенологическом исследовании выявляется увеличение сердца в размерах, талия у него отсутствует из-за увеличения левого предсердия. Предсердие может достигать гигантских размеров. Увеличение левого желудочка преобладает над правым. Рентгенологически определяется венозный застой в легких.
Бактериологическое исследование крови при ревматизме и инфекционном эндокардите. Однако отмечается низкий уровень выделения значимых возбудителей, что связано с проведением антибиотикотерапии.
Лечение недостаточности митрального клапана
Не требуют лечения больные с бессимптомной митральной недостаточностью легкой (1 степени) и умеренной степени. При отсутствии симптомов пациенты с легкой степенью, отсутствием расширения левого желудочка и нарушения его функции наблюдаются 1 раз в год. Если нет данных по прогрессированию митральной недостаточности, ежегодно эхокардиографию можно не выполнять. При появлении новых симптомов эхокардиография должна выполняться каждый год. Бессимптомные больные с тяжелой митральной недостаточностью наблюдаются каждые 6–12 месяцев, включая эхокардиографию.
При острой, тяжелой недостаточности клапана лечение включает назначение вазодилятатора нитропруссида натрия, который увеличивает выброс крови.
Медикаментозное лечение при развитии сердечной недостаточности и тяжелой митральной недостаточности включает:
- Ингибиторы АПФ.
- Бета адреноблокаторы.
- Мочегонные препараты.
- Нитраты.
- Пероральные антикоагулянты (при пароксизмальной фибрилляции предсердий, тромбоэмболии в анамнезе и после операций на клапане). После имплантации искусственного клапана больные принимают антикоагулянты всю жизнь. После имплантации биологического протеза антикоагулянты принимают первые месяцы после операции.
Доктора
Лекарства
- Ингибиторы АПФ: Рамиприл Вертекс, Перинева, Берлиприл, Престариум, Тритаце, Хартил, Каптоприл, Периндоприл.
- Бета адреноблокаторы: Бисопролол, Беталок, Метопролол, Конкор, Небиволол, Небилет, Од-Неб.
- Мочегонные препараты: Верошпирон, Бритомар, Арифон Ретард, Гипотиазид, Торасемид, Фуросемид, Индапамид.
- Нитраты: Нитроглицерин, Тринитролонг, Нитрогранулонг, Нитролонг, Сустак Форте, Изокет, Кардикет, Ниросорбид.
- Пероральные антикоагулянты: Варфарин, Ксарелто, Прадакса, Эликвис.
Процедуры и операции
Проведение операции не требуется у больных без симптомов при сохранении размеров и функции левого желудочка. Эти больные наблюдаются у врача постоянным ЭхоКГ-контролем до появления симптомов или до увеличения размеров желудочка. Операция показана, если появились:
- эхокардиографические признаки нарушения функции левого желудочка (фракция выброса меньше 60% и размер левого желудочка более 45 мм);
- фибрилляция предсердий с сохраненной функцией левого желудочка;
- легочная гипертензия с сохраненной функцией левого желудочка.
Целью операции является восстановление запирательной функции клапана. При данной патологии могут проводиться:
- протезирование клапана;
- реконструктивные операции.
Протезирование связано с высокой смертностью, развитием тромбозов и стенозов, а также приводит к дилатационной кардиомиопатии левого желудочка. В настоящее время отдают предпочтение реконструктивным вмешательствам. Их возможно выполнять у 70-95% больных. Реконструктивные операции имеют преимущества: меньше влияют на функцию левого желудочка из-за того, что сохраняется подклапанный аппарат и не дают осложнений, связанных с имплантацией инородного тела и нет необходимости в постоянном приеме антикоагулянтов.
Показания к реконструктивным вмешательствам:
- пороки без выраженных изменений створок, папиллярных мышц и хорд;
- отсутствие кальциноза клапанов.
Технологии реконструкции митрального клапана очень обширны и выбор их зависит от состояния клапана и подклапанного аппарата. Если бессимптомным больным можно сделать реконструктивную операцию, их оперируют, не дожидаясь повышения степени митральной недостаточности. Нужно отметить, что реконструкция клапана более сложна в техническом отношении, чем протезирование и может потребовать длительного времени пребывания больного на искусственном кровообращении.
Замена клапана или протезирование. При наличии кальцификатов и значительном утолщении хорд проводят замену клапана протезом. Это может быть механический или биологический протез.
Диета

Диета 10-й стол
- Эффективность: лечебный эффект через 1 месяц
- Сроки: постоянно
- Стоимость продуктов: 1700-1850 руб. в неделю
Основные принципы диетического питания больных с хронической сердечной недостаточностью:
- Ограничение употребления соли до 2г в день (при выраженных отеках она полностью исключается).
- Ограничение употребления жидкости (0,8-1 литр).
- Частые приемы пищи (5-6 раз).
- Введение в рацион продуктов, оказывающих мочегонное действие.
Чем больше выражена сердечная недостаточность, тем больше ограничивается соль в рационе. При ХСН I исключают соленую пищу и дополнительно можно употреблять соль не более 3 г. При ХСН II ФК и выше — исключают соленые блюда и не используют соль при приготовлении пищи (исключается досаливание).
Ограничение потребление жидкости рекомендуется только при тяжелой ХСН. Увеличение веса на 2 кг за 1-2 дня говорит о задержке жидкости.
Рацион должен состоять из легкоусвояемой, калорийной пищи, с высоким содержанием белка и витаминов. В диете присутствуют нежирное мясо, овощные и молочные супы, нежирная рыба, белковый омлет, гарниры из овощей, фрукты, ягоды, соки (исключается виноградный сок, вызывающий вздутие). Также ограничиваются продукты, вызывающие вздутие: фасоль, горох, бобы, редис.
Не рекомендуется:
- Наваристые мясные бульоны.
- Крепкий чай, кофе.
- Свинина и животные жиры.
- Копченые продукты.
- Консервы.
- Алкоголь.
Профилактика
Снизить риск возникновения пороков сердца помогут:
- Своевременное лечение стрептококковых инфекций.
- Санация инфекционных очагов.
- При ревматической атаке проведение бициллинопрофилактики.
- Умеренное закаливание и здоровый образ жизни.
- Для профилактики инфекционного эндокардита при стоматологических манипуляциях назначаются антибактериальные препараты.
- Назначение антибактериальных препаратов при инвазивных манипуляциях на респираторном тракте, желудочно-кишечном и мочевыводящих путях.
Последствия и осложнения
- Фибрилляция предсердий.
- Развитие легочной гипертензии.
- Тромбоэмболические осложнения.
- Отек легких.
- Развитие сердечной недостаточности (одышка, отеки).
Прогноз при недостаточности митрального клапана
При 1 степени митральной недостаточности прогноз благоприятный. Такие больные не нуждаются в медикаментозном и хирургическом лечении, но они нуждаются в наблюдении в динамике и только при необходимости предпринимаются меры. Несвоевременное лечение при 2-3 степени ведет к инвалидизации больных. Если перегрузка отделов сердца долго длится у них развивается сердечная недостаточность в следствие повреждения миокарда. Больные быстро инвалидизируются — без одышки не могут даже встать с постели, отеки нарастают и не поддаются лечению, поражаются клапаны правой половины сердца. При отсутствии лечения неизбежно наступает смерть.
При естественном ходе событий в течение 5 лет при ишемии миокарда выживают только 30%, при отсутствии ишемии — 80%, а в течение 10 лет выживают 60%. Неблагоприятным прогнозом является снижение выброса левого желудочка меньше 50%, повышения давления в легочной артерии и увеличение левого предсердия больше 4,0 см. При этом больные не отвечают на проводимое медикаментозное лечение. Своевременная коррекция порока излечивает больных. Смертность при данной патологии значительно снизилась после протезирования клапана, что свидетельствует об эффективности хирургического лечения. Однако при фибрилляции предсердий до хирургической операции снижается выживаемость после нее.
Список источников
- Несукай Е.Г. Митральная недостаточность/Сердечная недостаточность. — 2010. - № 3, С. 84-91.
- Кнышов Г. В., Бендет Я.А. Приобретенные пороки сердца. /Киев: Институт сердечно-сосудистой хирургии, 1997. – 280 с.
- Коваленко В. Н., Несукай Е.Г. Некоронарогенные болезни сердца. Практическое руководство/ К.: МОРИОН, 2001. – 480 с.
- Шихвердиев Н.Н., Марченко С. П. Основы реконструктивной хирургии клапанов сердца/Санкт-Петербург: Дитон, 2007. – 270 с.
- Митральная регургитация. Клинические рекомендации. 2016. - 30 с.
- Данилов А. И., Козлов Р. С., Козлов С. Н., Дехнич А. В. Практика ведения пациентов с инфекционным эндокардитом в Российской Федерации // Антибиотики и химиотерапия. 2017; 62 (1–2): 7–11.






 Перинева
Перинева Престариум
Престариум Бисопролол
Бисопролол Конкор
Конкор Небиволол
Небиволол Верошпирон
Верошпирон Индапамид
Индапамид Изокет
Изокет Варфарин
Варфарин Ксарелто
Ксарелто















Последние комментарии
Ольга Мидютова: В целом статья хорошая, автор здраво обосновал, почему БГБК диета необходима. Я считаю ...
Кристина: Я вот уколы не очень-то люблю с детства. Поэтому заменила мексидол армадин лонгом. Даже ...
Надежда: С помощью Веррукацида удалось избавиться от папиллом на шее и бородавке на пальце. Делала ...
Ксения: Не вытекают и не крошаться. За все шесть дней использования, я не увидела ни одного следа ...