Артрит голеностопного сустава
Общие сведения
Артрит голеностопного сустава (голеностопный артрит) – это воспалительно-деструктивное заболевание опорно-двигательного аппарата человека, поражающее хрящевые, костные и прочие ткани в районе суставного соединения голени со стопой. В международной классификации данной патологии присвоен код по МКБ-10 – M13.9 «Артрит неуточненный», что говорит о множестве возможных первопричин развития данного болезненного состояния.
Значительна предрасположенность голеностопного сустава к деструкции в первую очередь обусловлена его сложным строением и постоянным выдерживанием высоких нагрузок (ходьба, прыжки, бег и т.д.). Вследствие этого, а также под влиянием целого ряда других негативных внутренних или внешних факторов, голеностопный артрит может возникнуть в любом возрасте и у представителей обоих полов. Характерным и наиболее существенным признаком этой болезни является выраженная боль острого или хронического характера, значительно снижающая активность человека в плане передвижения.
Анатомическое строение голеностопного сустава
Голеностопный сустав представляет собой подвижное соединение, структура которого в основном состоит из хрящевых и костных тканей нижней части голени и задней части стопы. Сам по себе он является достаточно сложным органическим механизмом, требующим согласованной работы абсолютно всех связанных с ним элементов опорно-двигательного аппарата (костей, хрящей, мышц, связок). Вокруг этого сустава локализована целая сеть нервных сплетений и кровеносных сосудов, призванных обеспечивать полноценное питание суставных тканей и их адекватную двигательную функциональность. В целом голеностопный сустав формируют три кости, а именно: большеберцовая, малоберцовая (кости голени) и таранная (кость стопы). Располагающиеся по его сторонам две костные выпуклости называют внутренней (медиальной) и наружной (латеральной) лодыжками.
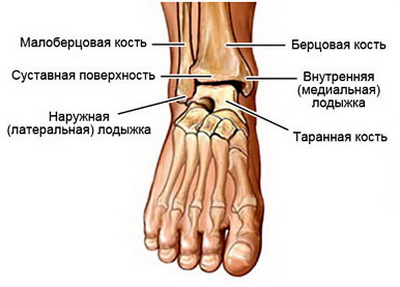
Строение голеностопного сустава
Внутренние костные части голеностопного сустава обильно выстелены эластичной хрящевой тканью, которая обеспечивает плавное и безболезненное скольжение суставных костей между собой. Снаружи сустав защищен соединительнотканной мембраной, образующей герметически изолированную полость, называемую суставной капсулой. Изнутри эта капсула покрыта богатой нервными окончаниями и кровеносными сосудами синовиальной оболочкой, ответственной за питание хряща, обменные процессы внутри сустава и продуцирование синовиальной жидкости (суставной смазки). Помимо этого, синовиальная оболочка служит дополнительным амортизирующим компонентом сустава и защищает его от проникновения внутрь воспалительных, инфекционных и прочих негативных агентов. С внешней стороны голеностопный сустав плотно окружен связками, удерживающими его в анатомически правильном положении, а также сухожилиями и мышцами, позволяющими ему совершать все заложенные природой движения.
Патогенез
Патогенез голеностопного артрита довольно сложен и неоднозначен, так как в качестве первопричин возникновения данного заболевания могут выступать разнообразные болезненные состояния и инфекции, развивающиеся внутри человеческого организма или попавшие в него извне. Тем не менее, независимо от вызвавших артрит негативных факторов, механизм первоначального развития и дальнейшего прогрессирования воспаления голеностопного сустава в целом идентичный. При проникновении в капсулу сустава любого патологического агента в первую очередь страдает синовиальная оболочка, отвечающая на раздражение нарушением микроциркуляции крови, что приводит к расширению внутрисуставных кровеносных сосудов и увеличению проницаемости их стенок. В результате этого некоторая часть крови из сосудистого русла попадает в суставную полость, разбавляя синовиальную жидкость и значимо повышая ее объем. Лейкоциты крови при этом повреждаются и выделяют протеолитические ферменты, которые только поддерживают воспалительный процесс. Это становится причиной нарушения питания тканей сустава, ослабления его защитных функций, формирования застойных явлений и возникновения отечности. По мере усугубления воспалительной реакции происходит постепенное повреждение всех суставных элементов, сопровождающееся болевыми и дискомфортными ощущениями.
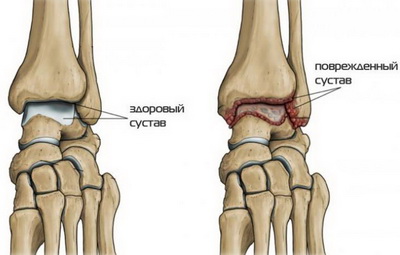
Здоровый и поврежденный артритом голеностопный сустав
Несмотря на общий для всех артритов механизм внутрисуставного развития, изначальный процесс формирования данного заболевания может быть совершенно разным. Например, при специфических инфекционных артритах (септических, туберкулезных, дизентерийных, гонорейных и пр.) поражение сустава происходит токсико-аллергическим либо бактериально-метастатическим путем. При ревматоидном артрите болезнь возникает на фоне сбоев аутоиммунного характера, когда иммунная система человека атакует собственные суставные ткани. При реактивном артрите инфекция (энтеробактериальная, микоплазматическая, хламидийная) с током крови заносится в сустав из других органов (кишечник, носоглотка, мочеполовая система). При подагрическом артрите первопричиной воспаления сустава являются скапливающиеся в его полости ураты (солевые кристаллы мочевой кислоты) и т.д.
Вне зависимости от происхождения голеностопного артрита, процесс прогрессирования данной патологии проходит четыре последовательных этапа развития.
Этап первый
На первой стадии голеностопный артрит протекает без видимых внешних признаков воспалительно-деструктивного поражения суставных тканей. В это время пациента могут беспокоить кратковременные болевые ощущения и непродолжительная скованность движений в проблемном суставе, отмечаемые в основном в утренние часы. Подобные негативные симптомы также могут проявляться при чрезмерной нагрузке на нижние конечности (например, прыжки с высоты).
Этап второй
Вторая стадия прогрессирования этой патологии характеризуется пролонгированием и усилением болевого синдрома, а также появлением отечности в районе больного сустава. Кожные покровы над ним часто становятся горячими на ощупь и покрасневшими на вид. Боль может ощущаться не только в голеностопе, но и распространяться по всей стопе. При ходьбе и беге возможно возникновение хруста и дискомфорта в голеностопном суставе. На рентгенограмме уже заметно истончение и/или эрозия костно-хрящевой суставной структуры. В некоторых случаях артритический процесс охватывает и вторую ногу.
Этап третий
В третьей стадии голеностопный сустав подвергается уже значительной деформации, которая отчетливо видна на рентгеновских снимках и даже невооруженным глазом. Значительная отечность, боли и дискомфорт в нижней части ноги (или двух) преследуют пациента практически постоянно, усиливаясь при движении. Вследствие ограничения подвижности в голеностопе ему становится трудно передвигаться, во время ходьбы могут происходить суставные подвывихи и вывихи. Зачастую на этом этапе болезни больному присваивают группу инвалидности.
Этап четвертый
На заключительной стадии голеностопного артрита хрящевые ткани полностью разрушаются, а суставная щель исчезает. По краям костей образуются остеофиты, а в отдельных случаях возникает полный анкилоз (патологическая фиксация сустава). Для таких пациентов даже обычное передвижение на ногах становится мучительным, так как сопровождается ярко выраженным болевым синдромом. На рентгенограмме четко прослеживаются необратимые изменения костной структуры сустава и прилегающих к нему мягких тканей.
Классификация
В клинической практике врачи классифицируют артрит голеностопного сустава согласно наиболее значимым для него параметрам, которые указывают на тип течения внутрисуставного патологического процесса, а также этиологию данного заболевания.
По типу течения голеностопный артрит делят на такие формы:
Острый
Отличается быстрым и внезапным началом возникновения воспалительно-деструктивного поражения в суставе и его стремительным прогрессированием. Как правило, сопровождается тяжелым течением, сильными болевыми ощущениями, ощутимым снижением функциональности голеностопа и большой вероятностью развития серьезных осложнений в будущем.
Хронический
Характеризуется медленным и последовательным развитием всех проходящих в суставе и вокруг него патологических процессов. Болевой синдром в данном случае выражен не так сильно, а снижение суставной функции проявляется постепенно. При своевременном обнаружении и корректном лечении в большинстве случаев удается перевести болезнь в стадию устойчивой ремиссии, а иногда и полностью ее вылечить.
По типу проникновения патологического агента в голеностопный сустав различают следующие виды артрита:
Первичный
Возникает при непосредственном повреждении внутрисуставных тканей голеностопа каким-либо раздражающим фактором (травма нижних конечностей, острый инфекционный процесс и пр.).
Вторичный
Развивается в условиях прогрессирующего в человеческом организме того или иного внесуставного болезненного состояния или патологического процесса (подагра, туберкулез, псориаз и пр.).
В зависимости от первопричины возникновения голеностопного артрита дифференцируют следующие наиболее распространенные разновидности этой патологии:
Ревматоидный
Ревматоидный артрит поражает голеностопный и другие суставы вследствие происходящих в человеческом организме аутоиммунных процессов, заставляющих иммунную систему больного человека воспринимать собственные костно-хрящевые ткани как чужеродные и атаковать их с помощью вырабатываемых аутоантител. Данный вид заболевания протекает в хронической форме, постепенно разрушая вначале синовиальную оболочку, а затем и хрящевую структуру сустава. В клинической практике ревматоидный артрит диагностируется довольно часто, обычно поражает суставы симметрично и нередко приводит пациента к инвалидности. При этом эта разновидность артритического суставного поражения чаще всего встречается у лиц трудоспособного возраста и в основном преследует женщин (два случая из трех).
Ювенильный
Также часто встречаемая хроническая патология суставов воспалительного генеза, поражающая в основном детей до 16-ти лет. Для ювенильного артрита характерно длительное постепенно прогрессирующее течение патологического процесса, который в итоге становится причиной деструкции костно-хрящевой ткани, формирования контрактур в поврежденном суставе (или нескольких) и потери их функциональности. Первопричины этого заболевания не определены, а диагноз ставится при исключении у пациента всех других известных артритов. Клинически ювенильный артрит изначально проявляется в виде общего для организма воспалительного процесса, с дальнейшим возможным присоединением к нему нарушений со стороны различных систем (дыхательной, сердечно-сосудистой, пищеварительной и пр.). Негативная симптоматика непосредственно суставного поражения может возникнуть спустя несколько месяцев, а иногда даже лет.
Реактивный
Реактивный артрит голеностопного сустава относят к вторичным воспалительным патологиям, так как его развитие протекает на фоне какой-либо присутствующей в организме человека инфекции (кишечной, носоглоточной, мочеполовой пр.). По своей сути он является одним из клинических симптомов того или иного инфекционного заболевания и возникает через несколько суток после его начала совместно с прочей присущей ему негативной симптоматикой. Артритическое поражение при этом происходит в результате интенсивной работы иммунной системы пациента, которая одновременно с уничтожением инфекции поражает и внутрисуставные ткани. Для реактивного артрита типично несимметричное повреждение связок, сухожилий и суставов (прежде всего мелких и средних суставных сочленений нижних конечностей, включая голеностоп).
Гнойный
Гнойный артрит в принципе можно рассматривать как одну из форм реактивного артрита, однако в силу очень тяжелого и стремительного течения многие специалисты выделяют его отдельно. Как и в предыдущей ситуации, развитию гнойного артрита предшествует идущий в человеческом организме инфекционный процесс, вследствие которого в суставную сумку попадают гноеродные агенты (стафилококковые, пневмококковые, стрептококковые, гонококковые и пр.).
Причинами первичного гнойного инфицирования голеностопного сустава являются проникающие (пулевые, ножевые) ранения, предшествующие операции и пункции, а также открытые бытовые и производственные травмы. Вторичное артритическое поражение голеностопа возникает при проникновении инфекции в этот сустав из прилегающих к нему проблемных тканей (инфицированная рана, флегмона и пр.) и близких по расположению гнойных очагов (бурсит, остеомиелит и пр.). Иногда гнойная инфекция также может попасть в сустав из удаленных источников с током лимфы и/или крови (тромбофлебит, сепсис, остеомиелит, отит и пр.). В клинической практике данная разновидность артрита считается наиболее опасной и потому требует незамедлительного врачебного вмешательства.
Подагрический
Как можно понять из названия, подагрический артрит голеностопа возникает в результате прогрессирования такой нарушающей обмен веществ (в основном пуринов) патологии как подагра. В здоровом человеческом организме пурины попадают в кровоток при употреблении определенных продуктов питания (рыба, мяса и пр.) или при разрушении собственных клеток, после чего преобразовываются в мочевую кислоту, которая выводится посредством почек. В присутствии подагры процесс экскреции мочевой кислоты из тела человека нарушается, что приводит к значительному увеличению ее концентрации в сыворотке крови.
При этом ураты, представляющие собой слаборастворимые соли данной кислоты, способны оседать в отличающихся относительно низкой температурой тканях организма (такому критерию особо соответствует голеностопный сустав и суставы пальцев ног). В ответ на это происходит активизация фагоцитов (защитных клеток), которые поглощают и перерабатывают инородные для суставных тканей вкрапления, выделяя в полость сустава ряд губительных для него биологически-активных соединений. Именно они и становятся причиной формирования подагрического артрита стопы и голени, постепенно разрушающего структуру всех внутрисуставных тканей и способствующего образованию так называемых тофусов (патологических подагрических узлов).
Псориатический
Псориатический артрит также является одним из негативных проявлений системного заболевания под названием псориаз, которое представляет собой на данное время неизлечимую хроническую патологию, в первую очередь поражающую кожные покровы человека по типу образования на них различных по виду, площади и локализации участков розово-красной сыпи. Подобные псориатические бляшки напоминают сухие шелушащиеся чешуйки, несколько возвышающиеся над поверхностью пораженной кожи. Как правило, они безболезненные, но зудящие. Зачастую сливаются в обширные пятна неправильной формы, в особенности в районе коленей, локтей и ягодиц.
 Конкретный механизм возникновения самого псориаза и ассоциированного с ним артритического поражения суставов неизвестен, однако предположительно в развитии данной болезни активно принимают участие аутоиммунные процессы. Также не исключается и наследственный фактор передачи этого заболевания, поскольку у людей из одной семьи оно встречается довольно часто. Приступы артрита при обострении псориаза врачи объясняют патологической активизацией собственной иммунной системы пациента, которая посредством действия аутоантител поражает и разрушает все внутрисуставные структурные элементы. Это подтверждается применяемой при псориазе эффективностью иммуносупрессивной (угнетающей персональный иммунитет) терапии.
Конкретный механизм возникновения самого псориаза и ассоциированного с ним артритического поражения суставов неизвестен, однако предположительно в развитии данной болезни активно принимают участие аутоиммунные процессы. Также не исключается и наследственный фактор передачи этого заболевания, поскольку у людей из одной семьи оно встречается довольно часто. Приступы артрита при обострении псориаза врачи объясняют патологической активизацией собственной иммунной системы пациента, которая посредством действия аутоантител поражает и разрушает все внутрисуставные структурные элементы. Это подтверждается применяемой при псориазе эффективностью иммуносупрессивной (угнетающей персональный иммунитет) терапии.
Посттравматический
Посттравматический или травматический голеностопный артрит, как становится ясно из его названия, возникает вследствие внешнего или внутреннего травмирования суставных тканей голеностопа. При этом решающее значение в механизме развития этого типа артритического поражения может иметь как единоразовое повреждение сустава (сильный удар, падение с высоты), так и длительные многократные микротравмы, полученные человеком в процессе спортивной или профессиональной деятельности (тяжелая физическая работа, связанны с прыжками и бегом виды спорта и пр.).
Однократные травмы с повреждением одного или нескольких элементов голеностопного сустава (разрыв суставной капсулы или связок, надрыв хряща, перелом суставной костной поверхности, кровоизлияние в суставную полость и пр.) приводят к формированию воспалительной реакции, отеку суставных и околосуставных тканей, нарушению в них микроциркуляции крови. В большинстве случаев при общем благоприятном течении этого патологического процесса и правильном проведении лечебных мероприятиях в течение нескольких дней наблюдается значимое снижение воспаления, а уже через несколько недель — полное восстановление сустава.
При хронической микротравматизации голеностопного сустава четкая клиника воспалительного процесса и прочих симптомов артрита поначалу отсутствует. Тем не менее, могут наблюдаться незначительные на первый взгляд повреждения внутрисуставных элементов (хрящевых, синовиальных, костных и пр.), кровоизлияния в полость сустава, поражения околосуставных тканей и т.д. В районе проблемного сустава постепенно развивается локальное воспаление, в результате которого поврежденные ранее ткани с течением времени замещаются разрастающейся рубцовой тканью. В итоге это может привести к значительному снижению функциональности голеностопа.
Артрозо-артрит
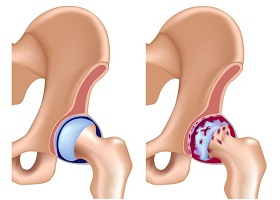
Артрозо-артрит голеностопного сустава – это сложная патология, сочетающая в себе симптоматику дегенеративного разрушения суставных тканей и происходящего в них воспалительного процесса. Термин артрозо-артрит не совсем верно отражает суть данного заболевания, поскольку изначально оно развивается исключительно по типу артроза и только со временем к нему в качестве осложнения может присоединяться непосредственно артрит. Так, под воздействием различных негативных факторов вначале этой болезни происходит дистрофическое истончение костных тканей сустава и разрушение его хрящей, от которых периодически откалываются небольшие сегменты, раздражающие синовиальную оболочку и вызывающие приступ боли.
В процессе прогрессирования края суставных хрящей начинают костенеть и обрастать остеофитами, травмирующими суставную капсулу, а в дальнейшем и близлежащие мягкие ткани (мышцы, сосуды, связки). Для начала развития на этом фоне артрита необходимо серьезное переохлаждение проблемного сустава либо проникновение в него какой-либо инфекции.
Причины воспаления голеностопного сустава
Ниже приведены наиболее значимые негативные факторы, которые чаще всего служат спусковым механизмом развития различных вариантов голеностопного артрита:
- генетическая предрасположенность к возникновению такого рода заболеваний;
- наружные травмы и внутренние микротравмы;
- тяжелые вирусные и бактериальные патологии;
- нарушения со стороны обмена веществ;
- активно развивающиеся в организме аутоиммунные процессы;
- острые аллергические реакции;
- гормональные изменения (включая менопаузу);
- глубокое или постоянное переохлаждение;
- плоскостопие и прочие подобные болезни ног;
- нерациональное питание (дефицит витаминов/минералов) или ожирение;
- алкоголизм и табакокурение;
- тяжелые для ног условия физического труда;
- профессиональные виды спорта с чрезмерными нагрузками на нижние конечности;
- неврологические проблемы.
Симптомы артрита голеностопного сустава
В целом негативная симптоматика всех разновидностей голеностопного артрита выражается следующими проявлениями:
Гиперемия
При остром течении артрита покраснение кожных покровов над проблемным суставом развивается достаточно быстро и присутствует практически постоянно, что говорит о активно продолжающемся воспалительном процессе. При хроническом артритическом поражении гиперемия может не наблюдаться в течение долгого времени и возникать лишь в случаях обострения болезни или при значительной перегрузке голеностопа.
Отечность
При возникновении отечности область вокруг пораженного артритом голеностопного сустава всегда увеличивается в объеме и иногда довольно значительно. Привычная для человека обувь становится уму тесной, на коже голени зачастую заметны врезавшиеся отпечатки от резинок носков. После нажатия на отек некоторое время видны следы вдавления (ямочки).
Локальная гипертермия
По причине интенсивно развивающегося воспалительного процесса в суставном голеностопном сочленении, в этом районе может возникать локальное повышение температуры. При этом кожа над пораженным суставом будет горячее на ощупь, чем близлежащие здоровые ткани.
Болевой синдром
Выраженность болевого синдрома в области проблемного голеностопного сустава в первую очередь будет зависеть от первопричины и стадии идущего воспалительного процесса. Например, при наиболее распространенном ревматоидном артрите наибольшая болезненность преследует пациентов в утренние часы (к вечеру боль значительно стихает или пропадает). Вначале любой формы артрита болезненные ощущения беспокоят больных только при активных движениях, однако в процессе прогрессирования заболевания могут сохраняться и в состоянии покоя.
Скованность движений
На начальных этапах формирования голеностопного артрита пациенты могут вообще не ощущать скованности и ограничения подвижности в пораженных суставах. Как правило, подобные симптомы проявляются уже на более поздних стадиях данного заболевания и усиливаются по мере его прогрессирования, вплоть до возникновения полного анкилоза (патологическая фиксация сустава).
Также существуют некоторые специфические симптомы артрита голеностопного сустава, которые характерны лишь определенным его формам. Например, негативные проявления ревматоидного артрита в процессе прогрессирования болезни могут распространяться на легкие (бронхит, плеврит), сердечную мышцу (нарушение кровообращения), почки (почечная недостаточность), органы зрения (конъюнктивит, светобоязнь). Симптомы подагрического артрита стопы часто сопровождаются приступами общей лихорадки, болями в спине, гипергидрозом, кожным зудом, нарушением мочеиспускания и т.д.
Анализы и диагностика
Для опытного врача-артролога диагностирование происходящего в голеностопном суставе воспалительного процесса в большинстве случаев не представляет собой проблему, так как характерные внешние признаки этого заболевания и жалобы пациента позволяют ему уже на этапе первичного осмотра с большой долей вероятности заподозрить развитие именно артрита. Тем не менее, в определенных обстоятельствах для выяснения первопричины и выбора дальнейшей адекватной терапии артритического поражения даже специалисту необходимо задействовать весь имеющийся в наличии клиники арсенал инструментальных, лабораторных и прочих исследований.
Первичное обследование
В ходе первичного обследования диагност обязан внимательно выслушать все жалобы пациента, собрать точный анамнез, провести физикальный осмотр, пропальпировать больной сустав и оценить его функциональность. Помимо этого, нелишним будет выявление возможной негативной симптоматики со стороны других органов человеческого организма, поскольку некоторые виды артрита развиваются на фоне изначальных системных, ревматических, инфекционных и иммунных патологий.
Опрос пациента
Во время первого разговора с пациентом врач должен выяснить у него все обстоятельства возникновения и развития наличествующего болезненного состояния голеностопного сустава, а также задать ему ряд вопросов, которые помогут установить истинную причину и характер заболевания. В частности диагносту следует определить тип болевых ощущений в голеностопе (острые, ноющие, колющие и пр.), время их появления и продолжительность, установить возможную связь суставных проблем с наследственными, системными, инфекционными болезнями или предшествующими травмами ног, выявить провоцирующие боль факторы и симметричность или асимметричность поражения голеностопных суставов, а также прочие нюансы того или иного вида артрита.
Физикальный осмотр
При физикальном осмотре врач уделяет особое внимание внешнему виду и подкожной конфигурации суставных сочленений, причем обращает внимание не только на проблемный сустав, но и на все суставы тела пациента в целом. Как правило, подобный осмотр осуществляется сверху вниз с начальным изучением состояния височно-нижнечелюстных суставов и последующим поэтапным исследованием суставов рук, спины, таза и ног. Во время такого осмотра артролог оценивает размер и форму суставных сочленений, цвет и структуру находящихся над ними кожных покровов, отмечает наличие или отсутствие отечности, кожной сыпи, гиперемии, гипергидроза и прочих патологических изменений, а также сравнивает парные суставы между собой.
Пальпация
Проведение пальпации позволяет диагносту выявить невидимый визуально отек голеностопа, определить степень болезненности сустава, обнаружить присутствие патологических подкожных узелков, тяжей или других деформаций в околосуставном пространстве. Попутно врач посредством рук может оценить локальную температуру кожи над больным суставом и сравнить ее с таковой в аналогичном районе другой ноги.
Оценка суставной подвижности
Вначале этого теста артролог оценивает диапазон активных движений голеностопного сустава, которые сам пациент способен выполнять на время обращения за медицинской помощью. При этом ему необходимо совершать предельно возможные по амплитуде вращательные и сгибательно-разгибательные движения голеностопом. После этого определяется способность данного суставного сочленения к осуществлению пассивных движений. С этой целью врач с помощью манипуляций руками самостоятельно исследует максимальную амплитуду расслабленной конечности в пораженном голеностопном суставе, параллельно отмечая возникающие у больного болевые и прочие негативные ощущения.
Исследование прочих органов
На завершающем этапе первичного обследования диагност производит общую оценку функциональности основных органов тела пациента (измеряет артериальное давление и пульс, прослушивает легкие и сердце, проверяет рефлексы и т.д.).
Анализы
После проведения первичного обследования врач-артролог может назначить пациенту ряд лабораторных анализов, результаты которых помогут ему исключить или подтвердить наличие той или иной формы артритического поражения суставов.
Общий анализ крови
Дает возможность обнаружить происходящие в организме изменения инфекционного или воспалительного характера. Например, в присутствии очага инфекции такой анализ крови обязательно покажет лейкоцитоз (больше 9×109 Ед/л) и увеличение СОЭ (до 20-40 мм/ч), а при ревматических патологиях СОЭ может повышаться до 50-60 мм/ч и даже более, что вызвано выбросом в плазму огромного количества воспалительных агентов (белков острой фазы).
Биохимический анализ крови
По отношению к артритам выявляет повышенные концентрации непосредственно белков острой воспалительной фазы, а именно: С-реактивного белка (выше 5 мг/л), гаптоглобина (выше 2,7 г/л), фибриногена (выше 4 г/л), и т.д. Также этот анализ крови будет информативно полезен при артрите подагрического происхождения, так как для данного заболевания характерен высокий плазменный уровень мочевой кислоты (выше 0,42 ммоль/л у мужчин и выше 0,36 ммоль/л у женщин).
Иммунологический анализ крови
Данная разновидность исследования крови в основном позволяет обнаружить в ее сыворотке различные антитела, вырабатываемые организмом человека при тех или иных патологиях ревматического характера. Особое значение этого анализа при артритических поражениях заключается в обнаружении ревматоидного фактора, поскольку он присутствует у 80-90% всех больных ревматоидным артритом.
Рентгенологическое исследование
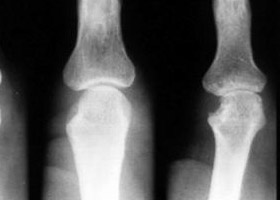 Рентгенография при артрите позволяет подтвердить либо опровергнуть предварительный диагноз суставного воспаления, а также обнаружить прочие невоспалительные патологии голеностопного сустава или прилегающих к нему тканей. Наряду с этим следует помнить, что заметные на рентгеновском снимке изменения суставной структуры могут появляться спустя несколько недель или даже месяцев после возникновения патологического артритического процесса в голеностопе. Вследствие этого, отсутствие на рентгенограмме признаков артрита сразу после выявления пациентом болей в голеностопном суставе не может служить однозначной причиной исключения данного диагноза (в этом случае больному назначают повторное прохождение рентгенографии). Характер видимых на снимке суставных изменений будет зависеть в первую очередь от первопричины артрита и степени его прогрессирования и потому может разниться. Тем не менее существуют единые для всех артритических поражений признаки, которые позволяют врачу удостовериться в наличии происходящей в суставе воспалительной активности.
Рентгенография при артрите позволяет подтвердить либо опровергнуть предварительный диагноз суставного воспаления, а также обнаружить прочие невоспалительные патологии голеностопного сустава или прилегающих к нему тканей. Наряду с этим следует помнить, что заметные на рентгеновском снимке изменения суставной структуры могут появляться спустя несколько недель или даже месяцев после возникновения патологического артритического процесса в голеностопе. Вследствие этого, отсутствие на рентгенограмме признаков артрита сразу после выявления пациентом болей в голеностопном суставе не может служить однозначной причиной исключения данного диагноза (в этом случае больному назначают повторное прохождение рентгенографии). Характер видимых на снимке суставных изменений будет зависеть в первую очередь от первопричины артрита и степени его прогрессирования и потому может разниться. Тем не менее существуют единые для всех артритических поражений признаки, которые позволяют врачу удостовериться в наличии происходящей в суставе воспалительной активности.
Общие рентгенологические критерии воспаления голеностопного сустава проявляются такими визуальными нарушениями:
- уплотнением околосуставных мягких тканей голеностопа, возникающим вследствие развития воспалительного отека, набухания синовиальной оболочки и повреждения других элементов сустава;
- уменьшением суставной щели, которая все больше сужается по мере разрушения внутрисуставной хрящевой ткани;
- появлением прогрессирующего околосуставного остеопороза, формирующегося в результате вымывания из костных тканей солей кальция;
- уплощением костных поверхностей сустава, что является следствием перехода патологического процесса из суставной полости на костную ткань;
- очаговым или иногда полным разрушением хрящей сустава и деформацией его костей.
МРТ диагностика
С целью более детального изучения пораженного артритом сустава или для уточнения нюансов идущего в нем воспалительного процесса пациенту может быть назначено МРТ исследование. Эта методика диагностирования в сравнении с рентгенографией дает более точные результаты и позволяет врачу обнаружить на детальных снимках ранее не выявленные суставные и околосуставные проблемы.
Кроме прочего МРТ при голеностопном артрите помогает обнаружить:
- присутствие в суставной полости выпота или гнойных масс;
- мелкие деформации в структуре внутрисуставных поверхностей хрящей и костей;
- патологические изменения в окружающих сустав мягких тканях;
- нарушения в конфигурации околосуставных сосудов.
УЗИ диагностика
Метод ультразвукового исследования при артритах применят с целью выявления в суставной полости даже небольшого количества патологической жидкости, которая может скапливаться в ней на ранних этапах формирования заболевания. Помимо этого, УЗИ эффективно в плане определения костно-хрящевых деформаций, уплотнения синовиальной оболочки и величины суставной щели. Также при существующей необходимости врач может рекомендовать проведение ультразвуковой допплерографии, которая позволит ему оценить состояние околосуставных кровеносных сосудов и степень кровоснабжения поврежденного сустава.
Пункция сустава
С помощью внутрисуставной пункции из больного сустава извлекается синовиальная жидкость, в дальнейшем исследуемая в условиях лаборатории на наличие патологических агентов. В норме она должна быть прозрачной (светло-желтого оттенка), вязкой, стерильной (без каких-либо микроорганизмов) и содержать не более 200 клеток/мкл. В случае проникновения в полость сустава инфекции синовиальная жидкость, как правило, становится, мутной, менее вязкой и меняет цвет на серый или желто-зеленый, что говорит об образовании гноя. Также в ней обнаруживается осадок, по большей части представленный макрочастицами разрушенных воспалительным процессом тканей синовиальной оболочки, и значительное превышение нормы клеток (например, при гнойном артрите данный показатель в сотни раз выше). Кроме этого в патологической синовиальной жидкости может присутствовать С-реактивный белок и ревматоидный фактор, что обычно указывает на аутоиммунные нарушения.
Другие исследования
В особо тяжелых или неоднозначных случаях диагност может назначить пациенту с предполагаемым артритом необходимые на его взгляд направленные исследования, которые будут способствовать точной идентификации заболевания. С целью дополнительной диагностики голеностопного артрита в отдельных ситуациях могут прибегать к помощи таких методик.
Артрография
Данная методика проводится с введением в полость сустава специально разработанного рентгеноконтрастного вещества, позволяющего при последующей рентгенографии путем окрашивания внутрисуставных элементов получить более отчетливое изображение связок, хрящей и синовиальной оболочки.
Радионуклидное исследование
Этот метод диагностики основан на внутривенном введении пациенту особого радиофармпрепарата, который оседает исключительно в очагах воспаления. Если при дальнейшем исследовании посредством специального медицинского оборудования он будет сконцентрирован именно в полости голеностопного сустава (или двух), то диагноз артрита считается подтвержденным. Ключевым преимуществом радионуклидной диагностики является возможность обнаружения внутрисуставной воспалительной реакции на ранних этапах ее развития.
Артроскопия
Во время выполнения этого исследования врач с помощью артроскопа вводит в пораженную суставную полость тонкую трубку с мини камерой, что дает ему возможность исследовать все внутрисуставные элементы. При этом кожные покровы и ближайшие мягкие ткани, сквозь которые проходит трубка аппарата, поддаются незначительному травмированию. В случае необходимости посредством артроскопа можно выполнять и некоторые мелкие хирургические операции.
Термография
При проведении данного исследования используется инфракрасная тепловая камера, которая с большой точностью способна определять локальную температуру пораженных суставов (над воспаленными суставными сочленениями температурные показатели будут на несколько градусов выше).
Денситометрия
С помощью такой процедуры проводится неинвазивное обследование плотности ближайших к проблемному суставу костных тканей, что позволяет распознать присутствие в них остеопороза и степень его тяжести.
Биопсия
В ходе этого внутрисуставного вмешательства с использованием артроскопа из проблемного сустава извлекают небольшую часть пораженной ткани одного или нескольких его элементов (хряща, синовиальной мембраны и т.д.) и детально изучают ее в лаборатории на предмет присутствия патологических агентов (иммунные комплексы, ураты, бактерии и пр.).
Лечение артрита голеностопного сустава
Чем раньше пациент с голеностопным артритом обратиться за медицинской помощью и начнет проходить адекватную его состоянию терапию, тем больше вероятность положительного исхода лечения, так как по мере прогрессирования воспалительного процесса патологические изменения всех тканей сустава становятся все более выраженными и в итоге необратимыми. При выборе терапевтических методик врач в первую очередь акцентирует свое внимание на устранении существующей негативной симптоматики (воспаление, боль и т.д.) и лечении первопричины заболевания (инфекция, подагра, псориаз и т.д.), поскольку именно изначальная патология в большинстве случаев ответственна за возникновения артрита в голеностопе. Наилучшие результаты в такой ситуации показывает комплексная терапия с применением всего необходимого арсенала медикаментозных средств и немедикаментозных техник.
В целом лечение артрита голеностопного сустава должно быть направлено на достижение следующих целей:
- первоначальное купирование существующего воспалительного процесса и ликвидация болевого синдрома;
- нормализация внутрисуставной микроциркуляции крови и кровообращения в околосуставных тканях;
- форсирование регенерации поврежденных артритом суставных тканей;
- повышение эластичности и прочности голеностопных сухожилий и связок;
- устранение мышечного дисбаланса вокруг голеностопа;
- восстановление функции голеностопного сустава и амплитуды его движений;
- формирование у пациента физиологически правильного стереотипа ходьбы;
- профилактика функциональной перегрузки, травмирования и воспалительных патологий данного суставного сочленения.
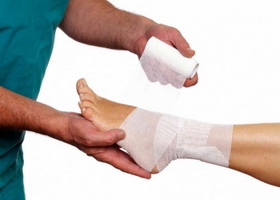
В остром воспалительном периоде голеностопного артрита также важно обеспечить проблемному суставу максимально возможный покой, вплоть до постельного режима. Если в силу различных причин (работа, учеба и пр.) таким способом обезопасить галеностоп невозможно, то практикуют другие способы его иммобилизации (эластичные повязки, специальные бандажи и т.д.). Помимо этого, при ходьбе пациенту рекомендуют пользоваться дополнительной точкой опоры (трость, костыль), что поможет снять часть нагрузки с поврежденного сустава.
Доктора
Лекарства
Медикаментозная терапия общих для всех артритов негативных симптомов, как правило, проводится с применением таких лечебных средств:
Препараты из группы НПВС
Из НПВС обычно назначаются как системные лекарства (Мелоксикам, Диклофенак, Кетопрофен, Ибупрофен и т.д.), так и местные средства (Фастум, Финалгель, Капсикам, Випросал В и т.д.), действие которых заключается в снижении воспалительной активности и устранении болевых ощущений.
Анальгетики
Препараты с анальгезирующей эффективностью (Бол-ран, Анальгин, Доларен и т.д.) применяют для устранения болевого синдрома при слабой эффективности аналогичного действия НПВС.
Глюкокортикоиды
К помощи системных гормональных средств (Преднизолон; Бетаметазон; Дексаметазон и т.д.) чаще всего прибегают в случае неэффективности НПВС в плане противовоспалительной активности.
Метаболические средства
Данные препараты из разных лекарственных групп (Актовегин, Теоникол, Диалипон и т.д.) назначают с целью нормализации микроциркуляции крови в проблемном суставе и кровообращения вокруг него.
Хондропротекторы
Лекарственные средства с хондропротекторными свойствами (Алфлутоп, Синарта, Терафлекс и т.д.) способны остановить деструктивный в отношении суставных хрящей патологический процесс и восстановить их поврежденную структуру.
Витамины
При артритах особенно полезны витамины группы В (Нейровитан, Мильгамма, Неуробекс и т.д.), так как они значимо улучшают обменные процессы и обладают нейротрофическим действием.
Минеральные препараты
Лекарства, содержащие в своем составе кальций и витамин D3 (Кальций-Д3 Никомед, Кальцемин и т.д.) способствуют укреплению внутрисуставных и околосуставных костных тканей, предупреждая развитие остеопороза.
Лечение первопричины возникновения голеностопного артрита может потребовать назначения следующих медикаментов:
Иммуносупрессоры
Применяющиеся при аутоиммунной природе артрита препараты иммунодепрессивного действия (Метотрексат, Циклоспорин, Лефлуномид и т.д.) призваны снизить патологическую активность иммунитета пациента, тем самым прекращая воспалительный процесс.
Антибиотики
Антибактериальные лечебные средства (Азитромицин, Цефотаксим, Офлоксацин и т.д.) назначаются в основном при бактериальных артритах (включая гнойный), так как способны разрушать патогенные микроорганизмы, вызвавшие воспаление в суставе.
Противоподагрические препараты
Направленное действие противоподагрических лекарств (Колхицин, Аллопуринол, Сантурил и т.д.) позволяет им подавлять вызванные избытком мочевой кислоты приступы подагры и снижать концентрацию уратов в человеческом организме.
Кроме всех вышеперечисленных лекарственных средств лечащий врач может рекомендовать пациенту с голеностопным артритом и другие медикаменты, которые, по его мнению, будут необходимы в том или ином случае. Например, это могут быть ингибиторы протонной помпы (Пантопразол, Рабепразол и т.д.), предупреждающие негативное влияние НПВС на слизистую ЖКТ, пробиотики (Линекс, Бифидумбактерин и т.д.), предотвращающие развитие кишечного дисбактериоза при антибиотикотерапии, и прочие препараты.
Процедуры и операции
В качестве облегчающих течение артрита голеностопного сустава процедур чаще всего используют следующие лечебные методики:
Магнитотерапия
Под воздействием специального магнитного поля происходит снижение воспаления и отечности мягких тканей в районе проблемного сустава и улучшение в нем кровообращения, что благотворно сказывается на ускорении обменных внутриклеточных процессов и способствует быстрейшему восстановлению ранее поврежденных суставных элементов. Обычно курс магнитотерапии состоит из 10-15 ежедневных процедур, продолжающихся в течение примерно 15 минут.
Лекарственный электрофорез
Высокая положительная эффективность данной методики в отношении лечения артритов достигается за счет сочетаемого действия электрического тока и используемых совместно с ним лекарственных препаратов (например, глюкокортикоидов, анальгетиков и т.д.), так как вводимое сквозь кожу посредством электродов лечебное средство способно глубоко проникать в суставную полость. Одна такая процедура лекарственного электрофореза длится примерно 20 минут и проводится в среднем 10-12 раз.
УФ-терапия
Осуществляемое посредством специального аппарата ультрафиолетовое облучение кожных покровов над проблемным суставом повышает локальную защитную функцию мягких тканей и уничтожает присутствующие на них патогенные микроорганизмы. Помимо этого, в отношении симптомов артрита УФ-лучи оказывают анальгезирующее, антивоспалительное и восстанавливающее действие. Курс такой терапии может варьировать от 5 до 10 сеансов, каждый из которых занимает от 3 до 10 минут.
Лазеротерапия
Направленное лазерное излучение помогает значимо улучшить микроциркуляцию крови в воспаленном суставе, активизировать местный иммунитет и стимулировать восстановительные процессы в ранее пораженных суставных тканях. Лечение лазером потребует проведения 5-7 процедур длительностью по 5-20 минут (зависимо от характера и интенсивности излучения).
УВЧ-терапия
При помощи ультравысокочастотных электромагнитных колебаний можно добиться расширения околосуставных и внутрисуставных кровеносных сосудов и за счет этого увеличить количество поступающих в очаг воспаления иммунных агентов. Кроме того, УВЧ-терапия способна стимулировать регенерацию поврежденной хрящевой структуры, что чрезвычайно важно в реабилитационном периоде. Один сеанс подобного лечения занимает 5-10 минут, а общий курс включает 10-15 процедур.
Парафинотерапия
Этот метод основан на тепловых эффектах парафина, который в расплавленном виде наносят на больной сустав по типу своеобразного компресса. Благодаря его воздействию в околосуставных тканях заметно улучшается кровоток, что опосредованно снижает напряжение мускулатуры и болевой синдром. В общей сложности проводят 10-12 процедур парафинотерапии, удерживая парафиновый компресс на голеностопе в течение 30-60 минут.
Гидромассаж
Такая процедура представляет собой одну из разновидностей массажа, осуществляемого с помощью подаваемой под давлением струи воды. Сам по себе гидромассаж способствует снятию мышечных спазмов вокруг голеностопного сустава, улучшению его кровоснабжения и уменьшению околосуставного отека. В среднем курс водного массажа состоит из 10-12 процедур, длительностью по 8-10 минут.
ЛФК-терапия
Целью лечебной гимнастики при артрите голеностопного сустава является стимуляция связочно-мышечного аппарата в данной области, увеличение эластичности сустава и восстановление его полноценной подвижности. Комплекс упражнений для голеностопа в основном состоит из сгибательно-разгибательных и вращательных движений стопой, которые следует выполнять осторожно с постепенным повышением нагрузок. Начинать ЛФК-терапию следует после купирования острого воспалительного процесса и в дальнейшем практиковать ее на протяжении долгого времени (от нескольких месяцев).
Оперативное вмешательство при голеностопном артрите показано лишь в крайне запущенных ситуациях с необратимыми изменениями внутрисуставных тканей, а также в случаях абсолютной неэффективности применяемых ранее медикаментозных и немедикаментозных мероприятий на фоне стремительного прогрессирования заболевания. Чаще всего на суставе голеностопа проводят следующие хирургические операции:
Синовэктомия
Эта операция показана при часто рецидивирующих артритах тяжелого течения, которые существенно препятствуют быту и/или работе пациента. Во время ее проведения хирург частично или полностью иссекает пораженную воспалением синовиальную оболочку, являющуюся основным источником образования в полости сустава экссудата и всех последующих внутрисуставных явлений деструктивного характера. Такая хирургическая процедура позволяет значимо снизить интенсивность наличествующего воспалительного процесса и сводит к минимуму вероятность его развития в будущем. В настоящее время синовэктомия выполняется по преимуществу посредством артроскопа, что уменьшает травматичность этой манипуляции и сокращает период послеоперационной реабилитации больного.
Артропластика
Данное хирургическое вмешательство практикуют при частичной деструкции суставных хрящей, связок и костей. В ходе этой операции происходит удаление всех ранее поврежденных или уже омертвевших тканей голеностопного сустава с последующей их заменой аналогичными по структуре собственными тканями пациента, донорскими тканями или синтетическими материалами. Правильно выполненная артропластика предотвращает патологическое сращение (анкилоз) различных внутренних поверхностей сустава в единое целое и восстанавливает его функциональность.
Эндопротезирование
Суть этой хирургической методики заключается в выборочном или полном удалении дефектных тканей голеностопного сустава (включая его костные поверхности) с дальнейшим имплантированием на их место полноценных искусственных эндопротезов, изготовленных индивидуально для каждого пациента из полимерных соединений, метала или прочих подходящих материалов. Как и в предыдущем случае, подобная операция призвана восстановить функцию сустава и предупредить развитие в нем воспаления в будущем.
Артродез
Хирургическая операция этого типа, как правило, проводится на последнем этапе прогрессирования артрита, когда хрящевая ткань сустава уже практически полностью разрушена. Выполняется ортродез (артродез) путем окончательного удаления из полости сустава всех хрящевых тканей, плотного сближения суставных поверхностей костей и жесткой фиксации их специальными штифтами в наиболее физиологическом положении. После сращивания костной ткани голеностопный сустав утрачивает свою двигательную функцию, но позволяет человеку довольно сносно передвигаться, не испытывая болевых ощущений.
Лечение народными средствами
Лечение воспаления голеностопного сустава в домашних условиях не может существенно повлиять на процесс прогрессирования данного заболевания и потому при первых признаках его развития необходимо как можно раньше обратиться за квалифицированной помощью. Тем не менее несколько снизить негативную артритическую симптоматику можно с помощью наружных средств народной медицины, которые по рекомендации врача надлежит применять совместно с традиционными методиками терапии.
Пихтовое масло
В соотношении один к одному смешайте масло пихты с любым косметическим нейтральным маслом и по мере необходимости втирайте данную смесь в кожу вокруг голеностопа. Помимо этого, можно использовать пихтовое масло для приготовления ванночки для ног, добавив 5-6 его капель в тазик с теплой (ближе к горячей) водой.
Капуста
Один-два листа свежей (лучше молодой) белокочанной капусты пропустите сквозь мясорубку, после чего обильным слоем нанесите полученную кашицу на сложенный в 3-4 слоя марлевый бинт и оберните им воспаленный голеностопный сустав. Сверху обмотайте ногу полотенцем и держите компресс на протяжении 2-4 часов.
Почки березы
Примерно 400 грамм свежих (недавно сорванных) березовых почек смешайте с 800 граммами сливочного масла и поместите их в глиняный горшочек или в другую подходящую посуду. Плотно закройте ее крышкой, поставьте в разогретую до 50-60 градусов духовку и томите приблизительно 20-24 часа. По прошествии этого времени старательно отожмите масло, добавьте в него шепотку порошковой камфоры и дайте ему остыть. В дальнейшем храните получившуюся мазь в герметической емкости в прохладном месте и используйте ее в качестве растирки проблемных суставов перед сном.
Картофель
Возьмите зеленый картофель, помойте его и вместе с кожурой измельчите в мясорубке. Немного отожмите лишнюю жидкость и 20-30 минут продержите картофельную кашицу в горячей воде. После этого обмотайте голеностоп несколькими слоями бинта и выложите на него горячую картофельную массу, постепенно заматывая ее все тем же бинтом. Сверху оберните ногу полиэтиленом, затем теплой тканью и удерживайте компресс вплоть до его остывания.
Горчица
Сухую горчицу в объеме 100 грамм смешайте с 200 граммами морской соли (при ее отсутствии допустимо использовать йодированную) и разделите смесь на три части, которых хватит на три следующих дня. Далее небольшой кусочек парафина растопите на водяной бане и добавьте к нему одну часть горчично-солевой смеси. Быстро нанесите этот состав на кожные покровы над больным голеностопным суставом и для усиления эффекта обмотайте его бинтом или другой тканью.
Крапива
Необходимое количество заблаговременно измельченных ножом свежих листьев крапивы залейте небольшим объемом горячей воды и дайте им настояться в течение 3-4 часов. В дальнейшем полученным крапивным настоем пропитывайте отрез марлевого бинта и обматывайте им воспаленный сустав. Такую повязку следует делать ежедневно и носить на ноге 2-3 часа.
Акация
В стеклянную емкость с плотно прилегающей крышкой всыпьте 100 грамм свежесрезанных цветков акации, залейте их 100 миллилитрами 70%-го спирта и в закрытом виде 8 суток настаивайте в темном месте. После старательно отожмите и процедите растительное сырье, перелейте жидкость в другую стеклянную герметичную тару и храните ее в темном месте. При приступах артрита обильно смачивайте этой настойкой проблемный сустав и тщательно растирайте кожу над ним.
Мед и корица
В равных долях возьмите натуральный мед и молотую корицу и смешивайте их до получения однородной кашицы. В дальнейшем при каждом использовании подогревайте необходимое количество этой смеси на водяной бане, после чего на протяжении 15-20 минут со всех сторон втирайте ее в проблемный сустав. Усилить действие данного средства можно путем наложения сверху теплой повязки.
Отруби и соль
Килограмм зерновых отрубей всыпьте в кастрюлю с 3-4 литрами кипятка и в течение 15 минут томите их на малом огне. Затем до теплого состояния остудите под крышкой, тщательно отожмите сухой остаток и отфильтруйте жидкость при помощи марли. Внесите в нее 100 грамм морской соли, путем размешивания растворите ее и используйте эту смесь в качестве ванночки для ног.
Хвоя
В подходящую емкость (таз, ведро) положите молодые хвойные веточки (ель, пихта, сосна), залейте их крутым кипятком, а затем остудите примерно до 37°C. Непосредственно перед сном на 15-20 минут опустите пораженные артритом ноги в хвойную ванночку, промокните их чистой тканью, наденьте теплые носки и ложитесь спать.
Артрит стопы и пальцев ног
Довольно часто артритическое поражение голеностопного сустава сочетается с артритом стопы, который объединяет в себе группу воспалительных патологий острого или хронического течения, возникающих в суставных сочленениях нижней части ног, а именно в пальцах, плюсне и предплюсне. Среди патологических разновидностей артрита данной локализации чаще всего диагностируют его посттравматическую, подагрическую, ревматоидную и инфекционную формы. Все они характеризуются общей негативной симптоматикой, выражающейся внутрисуставной болезненностью, околосуставной отечностью, а также ограничением подвижности и деформацией одного или нескольких суставов стопы. Врачи относят артрит пальцев ног к социально значимым болезням, так как зачастую он становится причиной утраты человеком возможности полноценно передвигаться.
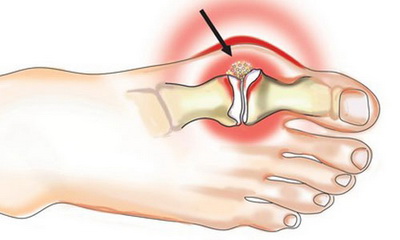
Артрит стопы и пальцев ног
Человеческая стопа является одним из первостепенных анатомо-функциональных узлов опорно-двигательной системы, выполняющим множество важнейших функций и испытывающим огромные динамические и статические нагрузки. В частности, она отвечает за вертикальное положение и балансировку тела человека при ходьбе и беге, исполняет роль своеобразного толчкового и рессорного механизма, отвечает за рефлексогенные связи с различными внутренними системами всего остального организма. Нарушение функциональности даже одного большого пальца стопы, возникшее вследствие артритического воспаления сустава, способно повлечь за собой формирование прочих суставных проблем в ноге, тазе, спине. По этой причине лечение артрита большого пальца ноги и других суставов стопы должно быть полноценным и проводиться своевременно.
Причины артрита стопы
Процесс воспаления мелких суставов стопы может возникнуть самостоятельно или развиться на фоне присутствующих в организме пациента метаболических, инфекционных, аутоиммунных и прочих болезней. Довольно часто в этиологии этого артрита прослеживается прямая связь с ранее полученными травмами (растяжения, ушибы, вывихи и пр.), причем между самой травмой и воспалением сустава порой проходит достаточно много времени. При проникающем ранении или открытом переломе стопы воспалительный процесс в ее суставах может зародиться вследствие непосредственного проникновения инфекции в суставную полость. В ряде случаев данной патологии предшествует хроническая микротравматизация пальцев ног (некоторые виды спорта, тесная неудобная обувь, балет и т.д.).
Реактивная форма артрита стопы зачастую возникает после перенесенных человеком вирусных, грибковых, паразитарных или микробных инфекций. В анамнезе таких пациентов, как правило, существуют указания на предшествующие артритическому воспалению грипп, дизентерию, тонзиллит, гонорею, пневмонию или прочие инфекционные болезни, патологические агенты которых проникают в суставную полость с током крови. В некоторых ситуациях инфекция заносится в суставы стопы лимфатическим путем из близко расположенных септических очагов (фурункулы, укусы животных или насекомых, остеомиелит, рожистое воспаление, инфицированные порезы и раны и т.д.).
Точная этиология ревматоидной разновидности артритического поражения стопы до настоящего времени не установлена, однако в этом случае наиболее достоверной версией возникновения подобного заболевания является аутоиммунная реакция, разрушающая суставные ткани вследствие образования в организме пациента нетипичных иммунных комплексов. В свою очередь подагрический артрит суставов стопы проявляется по причине отложения в их полости уратов (солевые кристаллы мочевой кислоты), травмирующих внутрисуставные ткани. Общими провоцирующими артрит стопы факторами служат: чрезмерный вес, пожилой возраст, тяжелые нагрузки на ноги, переохлаждение, курение/алкоголизм, сахарный диабет, иммунодефицитные состояния и т.д.
Симптомы артрита стопы
Все различные по этиологии и локализации артриты стопы характеризуются рядом общих негативных симптомов, таких как: болевые ощущения разной интенсивности, отечность в районе проблемного сустава, дезорганизация его функциональности и всей стопы в целом, местная гипертермия и гиперемия, деформация внешнего вида. В большинстве случаев отеки мягких тканей и суставные боли присутствуют постоянно, усиливаются во время нагрузки (ходьбы/бег) и немного стихают после продолжительного отдыха. Движения пальцами ног нередко сопровождаются специфическими щелчками и/или хрустом. Нарушение подвижности стопы чаще всего вызвано сильным болевым синдромом, но также может быть следствием происходящих в суставах деструктивных процессов. Наряду с этим некоторым разновидностям артрита свойственны и собственные характерные лишь для них признаки.
Так, при ревматоидной форме артрита суставные боли имеют тенденцию к нарастанию под утро и ослаблению во второй половине дня. Также в утренние часы пораженные суставы выглядят более опухшими, а движения стопой/пальцами даются пациенту с большим трудом (утренняя скованность). При передвижении на ногах болевой синдром ощущается в основании пальцев. На дистальных поверхностях подошвы ног могут появляться болезненные омозолелости. Вследствие снижения кровоснабжения кожные покровы над больными суставами истончаются и отличаются сухостью, мускулатура стоп постепенно атрофируется. Продолжительное и/или активное прогрессирование ревматоидного артрита провоцирует устойчивую деформацию пальцев, которые чаще всего приобретают молоткообразный или когтеобразный вид.
Артрит псориатического происхождения впервые возникает и в дальнейшем обостряется в период активного развития псориаза, который характеризуется динамичным распространением кожных симптомов данного заболевания (псориатических бляшек). Пальцы ног при таком артрите преимущественно подвергаются осевому воспалению с поражением всех суставов, отчего становятся похожи на сосиски. Кожные покровы над проблемными суставами приобретают багрово-синюшный цвет и могут шелушиться. По большей части псориатический артрит поражает мелкие суставы стопы несимметрично, то есть суставное воспаление отмечается только на одной ноге или на разных пальцах обеих ног. Утренняя скованность обычно отсутствует, а вот функция сгибания-разгибания артритических суставов в стопе чаще всего нарушена.
Для суставного воспаления при подагре наиболее типичным является артрит большого пальца ноги, который страдает в первую очередь. Клиническая симптоматика в этом случае связана с подагрическими атаками и проявляется внезапными острыми болевыми приступами, резким опуханием суставов, изменением цвета кожи на ярко-красный, локальной гипертермией. Такие вспышки заболевания, как правило, длятся несколько суток, а затем также быстро стихают вплоть до следующей атаки подагры. В жировой клетчатке и под кожными покровами в районе проблемных суставов часто образуются безболезненные узелки (тофусы) диаметром до 1-2 см, которые представляют собой скопления кристаллов мочевой кислоты. В период очередного обострения тофусы могут прорываться и выделять белую массу творожистой консистенции.
Диагностика артрита стопы
Прежде чем лечить артрит суставов стопы необходимо в обязательном порядке обратиться к специалисту (артрологу, ортопеду, ревматологу) для выяснения точного диагноза, поскольку некоторые виды артрита требуют специфической терапии первичного заболевания. При диагностическом осмотре врач обращает внимание на анамнез пациента, проводит параллели между возникновением суставного воспаления и присутствующими у больного острыми/хроническими заболеваниями и другими факторами риска развития артрита. Также берется во внимание симметричность поражения суставов, характер болевых ощущений, наличие деформаций, внесуставные проявления и прочие признаки артритического поражения. При необходимости больному назначается консультация у профильных специалистов (иммунолог, травматолог, аллерголог и т.д.).
Комплекс диагностических процедур обязательно включает рентгенологическое исследование стопы/пальцев, а при его малой информативности дополнительно могут проводить УЗИ и/или МРТ мелких суставов ног. Различные анализы крови помогут выявить в ее составе типичные маркеры той или иной формы артрита (С-реактивный белок, высокий уровень мочевой кислоты, ревматоидный фактор и т.д.). Изучение извлеченной путем пунктирования больного сустава синовиальной жидкости также будет способствовать уточнению диагноза, так как подтвердит либо опровергнет наличие инфекции или другого патологического агента непосредственно в суставной полости.
Лечение артрита стопы
Лечение артрита мелких суставов стопы обычно требует симптоматической (купирование негативных проявлений) и этиопатогенетической (ликвидация изначального заболевания) медикаментозной терапии, проведения комплекса физиопроцедур и восстановительно-реабилитационных мероприятий, а иногда и хирургического вмешательства. Во всех случаях пациенту с артритическим поражением стопы необходимо исключить ее травматизацию и значимо ограничить нагрузку на больную ногу. В острой фазе тяжелого артрита показана иммобилизация всей стопы, выполняемая при помощи гипсовой лонгеты, а также передвижение на костылях.
При всех видах артрита стопы, для снижения воспалительной реакции и болевых ощущений, в первую очередь назначают инъекционные, пероральные и местные лекарства из группы НПВС. При диагностированном инфекционном артрите практикуют антибиотикотерапию, направленную на уничтожение вызвавших заболевание патогенных микроорганизмов. В некоторых случаях может понадобиться применение гормональных лечебных средств (глюкокортикоидов), противоподагрических препаратов и иммуносупрессоров. На восстановительном этапе лечения назначают хондропротекторы, витамины/минералы, физиотерапию (лазеротерапия, электрофорез, УВЧ-терапия, магнитотерапия, гидромассаж и пр.) и лечебную физкультуру.
При продолжительном прогрессировании артрита стопы, который стал причиной выраженных изменений структуры ее мелких и средних суставов, может проводиться артропластика или эндопротезирование внутрисуставных тканей. При формировании стойкой деформации пальцев нижних конечностей иногда требуется их ампутация. После любой терапии артрита стопы, включая лечение воспаления сустава большого пальца ноги, пациенту следует уделять особое внимание выбору обуви. Она должна быть удобной и свободной, с твердой подошвой и на низком каблуке. Не лишним будет и использование различных ортопедических приспособлений для ног, таких как супинаторы, стельки, подпяточники и т.д.
Профилактика
Развитие артрита голеностопного сустава, впрочем, как и любой другой артритической патологии, намного легче предупредить, чем впоследствии лечить саму болезнь и ее осложнения. К огромному сожалению, некоторые разновидности данного заболевания (например, псориатический или ювенильный артрит) предотвратить фактически невозможно, поскольку до сих пор в точности не установлены их первопричины и механизмы формирования. Тем не менее, ряд профилактических мероприятий способен значительно снизить вероятность возникновения большинства артритических поражений.
С целью профилактики артрита голеностопа придерживайтесь таких правил:
- старайтесь всегда поддерживать оптимальную массу тела, так как ожирение увеличивает суставную нагрузку;
- питайтесь разнообразно и полноценно, выбирая пищевые продукты по принципу «правильного питания» (витамины, минералы и т.д.);
- ограничьте чрезмерные физические нагрузки в отношении нижних конечностей;
- регулярно занимайтесь любительским спортом, поскольку адекватные физические упражнения будут способствовать укреплению ножной мускулатуры и улучшению кровообращения в ногах;
- своевременно и основательно лечите все инфекционные, аллергические, воспалительные и прочие системные заболевания;
- избегайте любых травм, включая постоянное микротравмирование при занятиях профессиональным спортом;
- не допускайте переохлаждения и продолжительного перенапряжения голеностопа;
- при малейшей необходимости пользуйтесь ортопедическими принадлежностями для ног (обувь, стельки и пр.);
- откажитесь от табака и алкогольных напитков;
- защищайте свой организм от стрессов и нервного истощения.
У детей
В качестве наиболее частых причин возникновения голеностопного артрита у детей выделяют перенесенные в этой области ног травмы, обменные нарушения и системные инфекции. Как правило, воспаление суставного сочленения голеностопа в этом возрасте отмечается в холодные периоды года, когда собственный иммунитет ребенка ослаблен и особенно подвержен негативному внешнему и внутреннему воздействию. Вначале развития артрита юные пациенты обычно испытывают ухудшение общего самочувствия на фоне повышения температуры и потому довольно часто не могут внятно объяснить, что именно их больше всего беспокоит. Родителям в таких случаях следует быть очень внимательными и осторожными и при первых признаках зарождающегося в суставе воспалительного процесса (отечность, боль и т.д.) незамедлительно обратиться к своему педиатру.
Принципы и методики терапии артрита голеностопного сустава у детей в принципе идентичны лечению аналогичного заболевания у взрослых, однако в этой ситуации врач обязан учитывать продолжающийся в молодом организме рост костно-хрящевых, соединительных, мышечных и прочих тканей. Большинство развившихся в детском возрасте артритов в случае своевременного выявления и корректной терапии поддаются консервативному лечению без каких-либо осложнений в настоящем или отрицательных последствий в будущем. Тем не менее заниматься самолечением воспалительных суставных патологий и/или оставлять подобные болезни без должного внимания нельзя ни в коем случае.
При беременности
Причиной возникновения голеностопного артрита у беременных женщин могут служить те же патологические факторы, которые провоцирую развитие данного заболевания в других группах людей. Вместе с тем в момент вынашивания ребенка женский организм подвергается целому ряду изменений, способствующих артритическому поражению суставов ног.
Увеличение нагрузок
Вследствие роста плода и собственной жировой ткани в течение периода беременности масса тела женщины довольно быстро увеличивается на 10 и даже более килограмм, что не может не сказаться на функциональности опорно-двигательной системы. При этом наибольшая нагрузка приходится на поясничный сегмент позвоночного столба и суставы нижних конечностей. В некоторых случаях они попросту не успевают адаптироваться к лишнему весу и отвечают на него деформацией внутрисуставных хрящей и сужением костной суставной щели, что и становится причиной возникновения артрита. Более всего этому подвержены женщины с многоплодной беременностью и изначально избыточным весом.
Гормональные изменения
Беременность сама по себе значительно изменяет общий гормональный фон женщины и в числе прочего способствует выработке такого гормона как релаксин. Его первостепенная функция состоит в расслаблении хрящевого и связочного аппарата в области лонного сочленения костей таза, что облегчает родовую деятельность и предупреждает возникновение травм у новорожденного. Вместе с тем релаксин, уровень которого при беременности в 10 раз выше нормы, воздействует не только на тазовые ткани, но и на все суставы в целом. Естественно, что в совокупности с увеличивающейся нагрузкой на нижние конечности это может привести к развитию голеностопного артрита.
Неправильное питание
Растущий внутри материнского тела плод забирает из него множество витаминов и минералов, которые необходимы ему для полноценного развития собственного организма и в частности хрящевых и костных тканей. Если данные элементы в достаточном объеме не будут поступать в организм матери с пищей, то это с большой долей вероятности негативным образом отразиться на ее суставных сочленениях. В этом случае в первую очередь пострадают суставы беременной женщины, несущие наибольшую нагрузку (поясница, колени, голеностоп, стопа).
Следует помнить, что лечение артрита ног (стопы, голеностопа и пр.) при беременности в идеале должно проходить без применения вредных для плода системных препаратов (НПВС, глюкокортикоиды, антибиотики и т.д.). В подобной ситуации медикаментозную и прочую терапию имеет права назначать только грамотный артролог в сотрудничестве с ведущим беременную женщину гинекологом.
Диета при артрите

Диета при артрите
- Эффективность: Лечебный эффект через 2-6 месяцев
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1780-1880 рублей в неделю
Диету при голеностопном артрите должен назначать лишь лечащий врач, согласуясь с первопричиной развития воспаления, поскольку некоторые разновидности данного заболевания (например, подагрический артрит стопы и голени) требуют отдельного рациона питания. Вместе с тем лечебное питание совместно с медикаментозным и немедикаментозным лечением, безусловно, оказывает благотворное влияние на пораженные суставы и способствует как снятию артритической негативной симптоматики, так и общему улучшению самочувствия пациента. В целом любая диета при артрите должна включать те продукты питания, которые будут благоприятствовать снижению воспалительных явлений в суставе, укреплению мышечных и соединительных тканей вокруг него и активизации обменных процессов.
Общими принципами для всех подобных диет являются следующие:
- частые (4-6 раз в сутки) приемы небольших порций пищи;
- приготовление продуктов здоровыми способами (паровая обработка, варка, запекание);
- витаминизация/минерализация организма;
- увеличение объема употребляемой за день жидкости (очищенная вода, травяные отвары, натуральные соки);
- исключение из рациона высококалорийных и вредных продуктов;
- ограничение приема в пищу жирной (кроме рыбы) пищи;
- значимое сокращение потребления соли.
В случае хронического течения артрита пациенту рекомендуют в стойком периоде ремиссии устраивать себе 2 раза в месяц исключительно фруктово-овощные дни, в течение которых допускается употребление в пищу лишь сырых фруктов и овощей. Это помогает ему разгрузить собственный обмен веществ и обогатить организм солями калия/кальция, витаминами и множеством других полезных веществ.
Последствия и осложнения
При продолжительном течении голеностопного артрита или при игнорировании лечения данной патологии она может стать причиной таких серьезных осложнений.
Остеопороз
Данное патологическое состояние обусловлено длительно прогрессирующим в опорно-двигательном аппарате воспалительным процессом, который в итоге приводит к снижению плотности и уменьшению массы костей. Постоянно повышенный уровень провоспалительных агентов постепенно вымывает из костных тканей кальций, что медленно разрушает их изнутри. Помимо этого, развитию остеопороза способствует гиподинамия пациента (недостаточная физическая активность), появляющаяся вследствие болевого синдрома в суставах. Немаловажным фактором развития этого осложнения также является прием цитостатических медикаментов (Циклоспорин, Метотрексат и пр.), которые замедляют процессы деления клеток. Изначально остеопороз появляется в пораженных артритом суставных костях, однако со временем может перерасти в генерализованную форму.
Распространение инфекции
При гнойном артрите иногда возможно разрушение суставной капсулы голеностопа, что приводит к выходу инфекции из сустава и ее распространению на близлежащие ткани (кости, клетчатку, мышцы, связки и т.д.). Кроме того, эта инфекция, посредством проникновения патогенных бактерий в поврежденные кровеносные сосуды, способна разноситься с кровью по всему человеческому организму. В результате такого системного заражения пациент может испытывать общее ухудшение здоровья, гипертермию (вплоть до 40-41°C), головные и мышечные боли, гипергидроз и прочие негативные симптомы.
Амилоидоз
Такое осложнение как амилоидоз возникает по причине образования и последующего накопления в различных тканях человеческого организма (желудочно-кишечный тракт, почки и т.д.) патологического белка под названием амилоид. За формирование этого белка отвечают мутировавшие иммунные клетки, которые в большом количестве присутствуют в теле человека при продолжительно прогрессирующих в нем ревматических воспалительных патологиях. Попадая в разные органы и скапливаясь в них, амилоид постепенно разрушает структуру окружающих тканей, что приводит к потере их функциональности.
Привычные вывихи
Длительное прогрессирование внутрисуставного артритического процесса в конечном счете приводит к разрушению хрящей и связок сустава, а также к деструктивному поражению его костных поверхностей. Все это негативным образом влияет на прочность фиксирующего суставного аппарата, что при повышенной нагрузке на нижние конечности (например, прыжки, бег и т.д.) часто становится причиной вывихов голеностопа. Со временем подобные смещения суставных костных поверхностей могут стать привычными и возникать даже при обычной ходьбе.
Контрактуры
Это болезненное состояние проявляется значимым снижением суставной амплитуды движений, что чаще всего является следствием поражения мягких тканей сустава (сухожилий, мышц, связок) по типу их рубцевания. Сами по себе контрактуры бывают пассивными (стойкое ограничение движений вследствие дефекта внутрисуставных тканей) и активными (обратимое ограничение движений по причине атрофии мышц, связок и т.д.).
Анкилоз
Данный термин используют для обозначения потери подвижности сустава, которая происходит вследствие чрезмерного разрастания внутрисуставных тканей (костных, хрящевых, фиброзных). В результате такой пролиферации те или иные суставные поверхности срастаются друг с другом, что может привести к полному обездвиживанию сустава (хрящевой или костный анкилоз) или к значительному ограничению его мобильности (фиброзный анкилоз с сохранением болезненных качательных движений).
Прогноз
Такие формы голеностопного артрита как псориатический, подагрический и ревматоидный на данное время полностью вылечить невозможно и потому целью их терапии является стойкая ремиссия, позволяющая пациенту достаточно полноценно передвигаться на ногах. Остальные разновидности артрита при своевременном обращении к врачу-специалисту в большинстве случаев удается вылечить полностью или с минимальными потерями функциональности сустава.
Список источников
- Бердяев, А. Ф. Болезни и повреждения суставов и костей / А.Ф. Бердяев. - М.: Государственное издательство медицинской литературы, 2010. - 244 c.
- Вельяминов, Н. А. Учение о болезнях суставов с клинической точки зрения / Н.А. Вельяминов. - М.: Государственное издательство, 2011. - 434 c.
- Петрова, Е. Г. Болезни суставов. Профилактика, диагностика, лечение / Е.Г. Петрова. - М.: Феникс, 2013. - 256 c.
- 99. Мартинович A.B., Инфицированные повреждения и посттравматические деформации голеностопного сустава. // Дисс. канд.мед.наук. Минск 1990. - С.128.
- Евдокименко, П. В. Артрит. Избавляемся от болей в суставах / П.В. Евдокименко. - М.: Мир и Образование, 2015. - 256 c.



 Мелоксикам
Мелоксикам Диклофенак
Диклофенак Анальгин
Анальгин Дексаметазон
Дексаметазон Терафлекс
Терафлекс Кетопрофен
Кетопрофен Финалгель
Финалгель Капсикам
Капсикам Доларен
Доларен Бетаметазон
Бетаметазон Преднизолон
Преднизолон Актовегин
Актовегин Алфлутоп
Алфлутоп Нейровитан
Нейровитан Мильгамма
Мильгамма Метотрексат
Метотрексат Циклоспорин
Циклоспорин Азитромицин
Азитромицин Цефотаксим
Цефотаксим Колхицин
Колхицин














Последние комментарии
елена: Хороший препарат, помогает от холестерина, а это вещество вредное и коварное, сразу не ...
Ольга Мидютова: В целом статья хорошая, автор здраво обосновал, почему БГБК диета необходима. Я считаю ...
Кристина: Я вот уколы не очень-то люблю с детства. Поэтому заменила мексидол армадин лонгом. Даже ...
Надежда: С помощью Веррукацида удалось избавиться от папиллом на шее и бородавке на пальце. Делала ...